参苓白术散加减对腹泻型肠易激综合征脾虚湿盛证患者血清胃肠激素水平的影响
徐博文,徐海丰,程 晨
乐平市中医医院:1.脾胃科;2.心病科,江西景德镇 333300
肠易激综合征(IBS)是临床常见病、多发病,腹泻型IBS(IBS-D)是其中最为常见的类型[1]。IBS-D主要表现为腹痛、腹胀和(或)排便习惯、大便性状改变,常呈持续或间歇性发作,对患者生活、工作造成极大的影响。该病发病机制尚不明确,目前临床多认为其与内脏感觉异常、胃肠动力异常、免疫、感染、精神心理因素等有关[2]。当前西医针对该病主要以止泻、解痉止痛、饮食调节、抗焦虑等方法治疗,但效果均不理想,停药后易复发。参苓白术散为健脾名方,具有健脾益气、和胃化湿的功效,对改善胃肠道症状有一定的优势。为此,本研究在常规西医治疗基础上联合参苓白术散加减治疗IBS-D脾虚湿盛证患者,以期取得良好的治疗效果,现报道如下。
1 资料与方法
1.1一般资料 采用随机数字表法将2020年10月至2022年10月本院收治的78例IBS-D患者分为观察组与对照组,每组各39例。纳入标准:符合IBS-D的诊断标准[3];中医辨证为脾虚湿盛证(餐后即泻,大便时溏时泻,夹有黏液,食后腹胀,脘闷不舒,腹胀肠鸣,少食纳差,舌质淡,脉细弱)[4];患者具有良好的依从性,可遵照医嘱用药;年龄30~80岁。排除标准:妊娠期或哺乳期女性;感染性腹泻;由中毒、全身性疾病引起腹泻;过敏体质;存在消化道器质性疾病;存在酒精、药物滥用史。对照组中男20例,女19例;年龄30~80岁,平均(50.42±12.36)岁;腹泻频次为每天2~11次,平均每天(5.12±1.03)次;病程7个月至6年,平均(2.02±0.45)年;体质量指数为18.6~28.4 kg/m2,平均(23.10±1.33)kg/m2。观察组中男22例,女17例;年龄32~79岁,平均(45.07±1.01)岁;腹泻频次为每天3~10次,平均每天(5.08±1.02)次;病程7个月至6年,平均(2.07±0.41)年;体质量指数为18.5~28.7 kg/m2,平均(23.05±1.27)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有研究对象均自愿参与本研究,并签署知情同意书,本研究经本院医学伦理委员会审核通过(伦理批号:202403)。
1.2方法 对照组口服匹维溴铵(Abbott Products SAS,批准文号H20120127)治疗,每次50 mg,每天3次。观察组联合参苓白术散加减治疗,方药组成:白扁豆、党参各20 g,炒薏苡仁30 g,茯苓、黄芪、莲子各15 g,桔梗、藿香各9 g,炒白术12 g,陈皮、砂仁、甘草各6 g。水煎服,每天1剂。两组均连续治疗4周。
1.3观察指标 (1)临床疗效:症候积分减少≥95%且症状、体征消失为临床痊愈;症候积分减少70%~<95%且症状、体征明显改善为显效;症候积分减少30%~<70%且症状、体征均好转为有效;症状积分减少<30%且症状、体征无改善为无效。总有效率=(临床痊愈例数+显效例数+有效例数)/总例数×100%。(2)血清胃肠激素水平:分别采集患者治疗前、治疗4周后空腹静脉血3 mL,采用酶联免疫吸附试验检测降钙素基因相关肽(CGRP)、血管活性肠肽(VIP)、5-羟色胺(5-HT)和胆囊收缩素(CCK)水平。(3)中医证候总积分和生活质量:中医证候积分参照文献[4]评估,按照无、轻、中、重记0~6分,中医症候总积分为各项症候积分之和,积分越高表明症状越严重;生活质量采用IBS生活质量量表(IBS-QOL)评估,该量表由社会功能、饮食影响、健康忧虑、日常活动等8个方面组成,满分100分,评分越高表明生活质量越好。(4)不良反应:包括瘙痒、恶心呕吐等。

2 结 果
2.1两组临床疗效比较 观察组总有效率高于对照组,差异有统计学意义(χ2=5.186,P=0.023)。见表1。

表1 两组临床疗效比较[n(%)]
2.2两组治疗前后血清胃肠激素水平比较 两组治疗前VIP、CGRP、5-HT、CCK水平比较,差异均无统计学意义(P>0.05);治疗后,两组VIP、CGRP、5-HT、CCK水平均降低,且观察组低于对照组,差异均有统计学意义(P<0.05)。见表2。
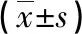
表2 两组治疗前后血清胃肠激素水平比较
2.3两组中医证候总积分和生活质量比较 两组治疗前中医证候总积分、IBS-QOL评分比较,差异均无统计学意义(P>0.05);治疗后,两组中医证候总积分降低,IBS-QOL评分升高,且观察组中医证候总积分低于对照组,IBS-QOL评分高于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 两组中医证候总积分和生活质量比较分)
2.4两组不良反应比较 两组患者均未见明显不良反应。
3 讨 论
IBS-D是一种慢性肠功能紊乱性疾病,在其发生、发展过程中伴随着血清胃肠激素水平紊乱[5-7]。VIP、CGRP、5-HT、CCK是常见的胃肠激素,其中VIP可促进肠道蠕动性收缩;CGRP可介导和促进肠道黏膜炎症反应,加重IBS-D;CCK可抑制食欲、延缓胃排空,从而导致胃肠运动障碍;5-HT能够结合肌间神经丛、肠黏膜层、黏膜下层的受体,影响内脏敏感度和胃肠道动力,而在IBS-D患者体内5-HT水平较高[8-10]。西药匹维溴铵可通过抑制钙离子流入肠道平滑肌而缓解腹痛、腹胀等症状,但疗效有限。
中医将IBS-D归属于“肠郁”“泄泻”等范畴,主要病机为久病脾虚失运,水谷不能化生精微,湿浊内生,混杂而下,故泄泻发生的主要原因为脾虚湿盛,对此应施以健脾化湿之法[11-13]。本研究结果显示,与对照组比较,观察组总有效率较高,治疗后VIP、CGRP、5-HT、CCK水平及中医证候总积分较低,IBS-QOL评分较高,差异均有统计学意义(P<0.05),说明在西药治疗基础上联合应用参苓白术散加减治疗IBS-D脾虚湿盛证患者可提升疗效。赵玉洁等[14]研究显示,与单纯匹维溴铵片相比,联合参苓白术散治疗IBS-D效果更佳,更利于缓解腹胀、腹痛、腹泻等症状,与本研究结果具有一致性。参苓白术散中炒白术利水燥湿、补气健脾;炒薏苡仁健脾止泻、利水渗湿;黄芪补脾益气,可治疗脾虚所致水湿不化之证;白扁豆补脾和中;茯苓利水渗湿、健脾;党参健脾生津、补中益气;藿香和中止呕、化湿、解表;桔梗、陈皮、砂仁运脾理气;莲子健脾止泻;甘草调和诸药,共奏健脾益气、渗湿止泻之效,契合本病病机。现代药理研究显示,党参中的党参多糖可保护肠道绒毛及隐窝,改善胃肠黏膜损伤,并可调节肠道菌群及胃肠运动,缓解消化道平滑肌痉挛;炒白术具有镇痛、抗感染等作用,并可增强黏膜液对肠道的保护作用;茯苓可改善肠上皮损伤,减轻肠道屏障损伤和炎症反应[15-17]。廖美华等[18]研究指出,参苓白术散对IBS-D的干预效果较佳,其干预过程可能与内分泌失调、炎症等相关反应和通路有关。本研究结果还显示,两组未见明显不良反应,说明两组的治疗方案安全性均较好。在西药匹维溴铵治疗基础上,加用参苓白术散加减治疗可协同增效,从多角度、多靶点对抗疾病,充分发挥中西医治疗优势[19-20]。
综上所述,IBS-D脾虚湿盛证患者应用参苓白术散加减治疗可改善胃肠激素水平及临床症状,提升患者生活质量,安全有效,有利于患者预后。

