TLIF与OLIF联合后路内固定治疗腰椎退行性疾病的疗效比较
罗金伟 徐国康 屠玉兰 苏棋 沈童 张弘 陈飞 陈子航
伴随人口老龄化的日趋严重,以及人们日常生活方式的改变,腰椎退行性疾病发病率逐渐升高[1]。腰椎退行性疾病不仅引起疼痛等症状,还常造成腰椎不稳、腰椎管狭窄、腰椎退行性侧弯、腰椎滑脱等表现,保守治疗效果不佳,需行腰椎融合术治疗[2]。经椎间孔入路腰椎间融合术(transforaminal lumbar interbody fusion,TLIF)是治疗腰椎退行性疾病的经典术式。近年来,随着脊柱微创技术的飞速发展,斜外侧椎间融合术(oblique lateral lumbar interbody fusion,OLIF)作为一种相对较新的腹膜后间接减压融合术式在国内国外开展。OLIF 联合后路椎弓根钉棒内固定术,通过植入较大的融合器,可有效增加椎体间接触面积,减少融合器下沉、移位,并发症少,创伤小,有利于长期功能恢复[3-6]。本研究探讨两种手术方法治疗腰椎退行性疾病的疗效。
1 资料与方法
1.1 临床资料 回顾性分析2018 年3 月至2022 年11月本院65 例腰椎退行性疾病手术治疗患者的临床资料。其中35 例采用OLIF 联合后路椎弓根钉棒内固定术治疗(OLIF 组),30 例采用经椎间孔入路腰椎间融合术治疗(TLIF 组)。纳入标准:①通过影像学诊断为腰椎退行性疾病(同时进行MRI 和CT 检查);②经过>3 个月药物或理疗保守治疗,症状仍不能缓解者,且自愿要求手术治疗患者。排除标准:①影像学诊断为重度椎体滑脱(≥II 度);②严重骨质疏松;③椎间隙骨性融合。
1.2 方法(1)OLIF 组:全身麻醉,先取侧卧位,术前C型臂X 线机(飞利浦公司)常规透视定位,体表定位标记,于定位节段椎间隙前方作4~6 cm 斜形切口,逐层钝性分离显露椎间隙,置入克氏针透视定位后,放置特制直角拉钩显露,去除纤维环、髓核,使用撑开器逐级扩撑,刮匙进一步处理剩余椎间盘及软骨终板,试模确认融合器型号,再次透视满意后,置入填塞异体骨的融合器,冲洗切口,逐层严密缝合。翻转体位,取俯卧位,C型臂X 线机透视显示手术节段,在棘突旁两侧作3 cm 左右小切口,切开深筋膜,沿肌间隙进入,显露“人”字嵴,确定进针点后用开路器开钉道,探针确认后置入椎弓根螺钉,C型臂X 线机透视满意后放置连接棒并固定,冲洗切口,逐层严密缝合。手术结束。(2)TLIF 组:全身麻醉,取俯卧位。术前C型臂X 线机透视定位,体表定位标记,取正中纵行切口,沿棘突向下剥离两侧肌肉,显露“人”字嵴,确定进针点后用开路器开钉道,探针确认钉道完整后置入椎弓根螺钉,C型臂X 线机透视螺钉满意后,在减压侧用骨刀凿除关节突,再用椎板咬骨钳将椎板咬除、扩大,清理黄韧带,使用神经剥离子适当牵开硬脊膜、神经根,充分显露椎间盘后壁,用尖刀片切开椎间盘纤维环,使用绞刀、髓核钳清理椎间盘,再用刮匙去除软骨终板,试模、选择合适椎间融合器,同时助手把切除下来的关节突以及椎板修剪成颗粒状,将这些骨粒分别填入椎间隙、融合器内,将融合器打入椎间隙。安装连接棒,加压固定。再次C型臂X 线机透视,确定椎弓根螺钉以及椎间融合器位置满意,冲洗切口,放置负压引流管,逐层严密缝合,手术结束。
1.3 观察指标 记录两组患者手术时间,术中出血量,术后下地活动时间,术后住院时间。比较两组手术前后椎间隙高度、椎间孔高度及高度改善量的变化。两组患者术后随访5~12 个月,观察手术前、手术后1 个月及3 个月腰椎功能及疼痛程度,采用Oswestry 功能障碍指数(oswestry disability index,ODI)评估腰椎功能。采用视觉模拟评分法(visual analogue score,VAS)评估患者疼痛情况。
1.4 统计学方法 采用SPSS 25.0 统计软件。计量资料以()表示,组间比较用t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者围术期相关指标比较 见表1。
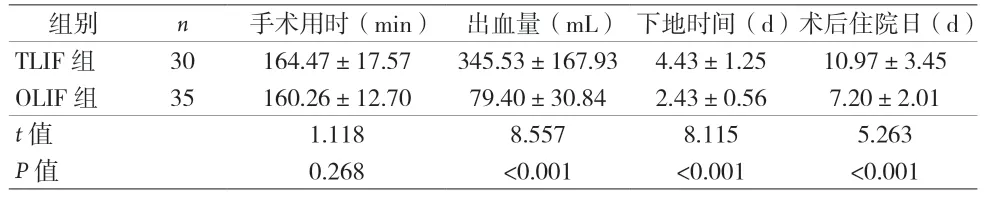
表1 两组患者围术期指标比较
2.2 两组患者椎间隙高度和椎间孔高度比较 见表2。
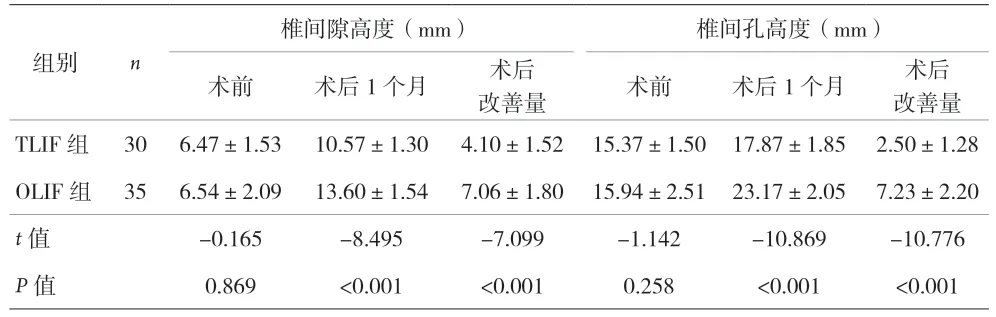
表2 两组患者椎间高度和椎间孔高度比较
2.3 两组患者腰椎功能及疼痛程度比较 见表3。
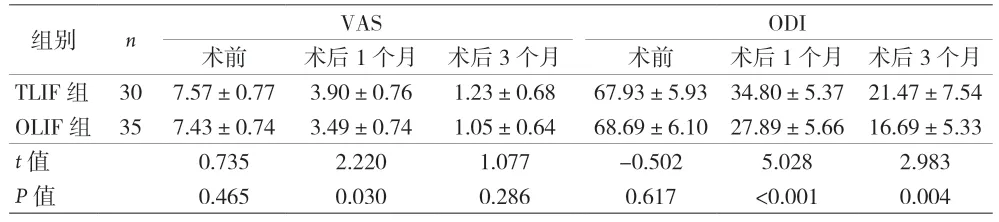
表3 两组手术前后VAS及ODI评分比较
2.4 术后并发症 TLIF 组切口深部感染1 例,切口红肿渗液1 例,硬膜囊撕裂1 例,短暂性下肢麻木疼痛伴腰痛2 例,OLIF 组下肢麻木疼痛2 例。
3 讨论
TLIF 是腰椎融合术常用术式之一,TLIF 术可实现充分显露神经,有效解除神经压迫,因其只打开减压侧椎管,去除少量关节突关节等组织,保留健侧椎板及关节突关节,有利于维持脊柱稳定性,但术中椎旁肌剥离损伤较重,存在术中神经损伤、硬膜撕裂脑脊液漏等并发症[7-8]。术后恢复慢、术后存在隐性出血、下床活动时间较长,在一定程度上影响患者术后住院时间等缺点。
OLIF 是一种微创腰椎融合技术,手术切口小,通过后腹膜天然间隙,直达椎间盘,避免对后方椎旁肌的剥离,具有损伤小、恢复快、并发症少等优点,还能放置更大的椎间融合器促进椎体间高度恢复,提供更大的植骨面积有利于术后椎间融合[9-10]。OLIF 手术适应证[11]相对较为局限,对腰椎退行性疾病,包括椎间盘源性腰痛、腰椎滑脱(I~II°)、腰椎不稳定、椎间隙感染、腰椎术后翻修、轻度及中度椎管狭窄等患者适用,对于椎管内占位性病变、重度腰椎滑脱、严重的椎间盘突出、椎管内骨性狭窄等无效,以及对于椎间间隙或后方关节突关节已骨性融合的患者亦无效[12-13]。此外,血管损伤是OLIF 术中常见的并发症,WOODS 等[14]回顾性分析137 例接受OLIF 手术治疗的患者,血管损伤发生率为2.9%。URIBE 等[15]回顾性分析13,000 例行外侧椎间融合术患者,血管损伤发生率0.1%。本研究中未出现节段动脉损伤。
本研究显示,OLIF 组术中出血量、术后下床活动时间、术后住院时间、术后并发症数量、术后1 个月VAS 评分以及ODI 指数均优于TLIF 组,其原因为OLIF联合后路固定术均通过天然间隙进行操作,术中出血量少,对腰部软组织损伤轻微,促进患者术后早期下床活动,减少手术并发症,更有微创优势[4,16]。术后3 个月VAS 评分以及ODI 指数相似,表明两种手术方案均可取得满意的手术效果。但OLIF 组术后椎间隙高度、椎间孔高度及高度改善量均优于TLIF 组,提示OLIF 联合后路固定术对恢复椎间隙及椎间孔高度方面更具有优势,有利于远期脊柱稳定[17-19]。考虑原因:TLIF 术只打开减压侧关节突关节,椎间隙撑开阻力大,放置融合器较小,椎间隙高度增加较小,OLIF 术可通过置入体积足够大椎间融合器,位置靠后可减少椎间盘向椎管突出距离[3],避免损伤患者神经,联合后路固定术能稳定手术节段力线[19],避免椎间融合器移位、沉降,增加腰椎融合率,减轻疼痛,可有效缩短患者术后下床活动时间,进而缩短术后住院时间,降低VAS、ODI,改善患者预后。
综上,两种手术方式均能有效治疗退行性腰椎疾病,但OLIF 联合后路固定术在椎间隙及椎间孔高度恢复更具有优势,术中出血少,术后恢复更快,能更有效减少患者术后卧床及住院时间。因此在严格掌握手术适应证前提下,OLIF 联合后路固定术在单节段退行性腰椎疾病的治疗效果更优,值得临床推广。

