非ST 段抬高型急性冠脉综合征鱼钩样心电图表现1 例
孟晓雪 张丽霞 药素毓 韩冰 张璐
患者男,56 岁,主因“突发胸痛10 h”以“非ST 段抬高型急性冠脉综合征(non-ST segment elevation acute coronary syndrome,NSTE-ACS)”收住入院。 既往无高血压、糖尿病及其他疾病史。 吸烟史10 年,10 支/d。入院查体:血压110/67 mmHg,脉搏63 次/min,双肺呼吸音清,且未闻及干湿性啰音,心率63 次/min,律齐,未闻及病理性杂音,腹软,肝脾未触及,双下肢无水肿。 入院心电图示:Ⅱ、aVF、V2—V6导联呈鱼钩样心电图表现。 PR 间期正常,QRS 波时限<0.12 s,QT 间期正常。 ST 段下移0.1 ~0.2 mV,ST 段下垂与负正双向的T 波融合,呈倾斜型下移,形成倒置而不对称的波形(呈水槽状或鱼钩状,见图1)。
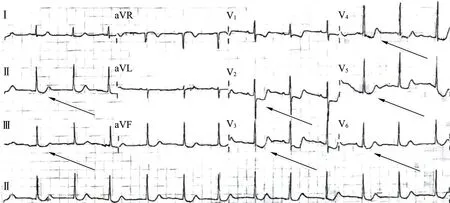
图1 术前心电图
心肌酶谱:肌钙蛋白14.87 ng/mL,肌红蛋白162.21 ng/mL,肌酸激酶同工酶6.37 ng/mL。 急诊行冠状动脉(简称冠脉)造影检查提示:左优势型,旋支11 段99%狭窄,TIMI 3 级(图2),其他冠脉血管未见狭窄。 行血运重建,旋支11 段植入支架1 枚(图3)。 术后心电图提示:ST 段与T 波融合的类似鱼钩状改变变浅,ST 段回到等电位线(图4)。 术后常规给予双抗、调脂等对症治疗。 随访1 年,无心血管不良事件发生。
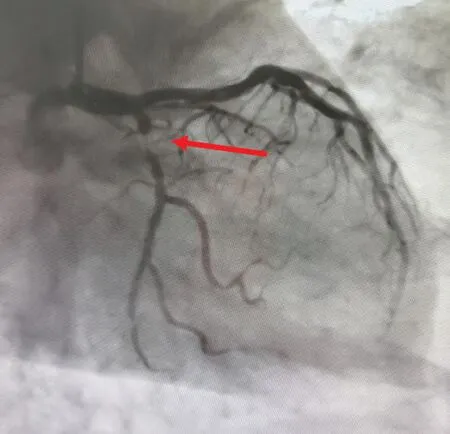
图2 旋支11 段99%狭窄
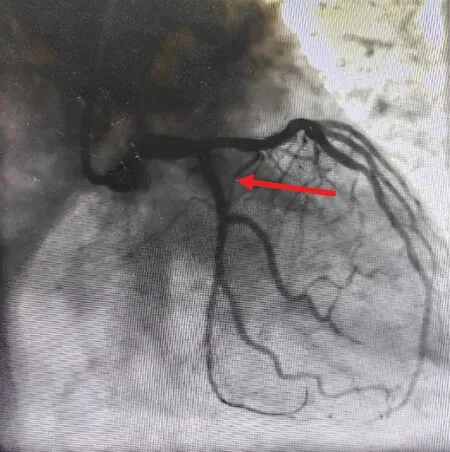
图3 旋支植入1 枚支架
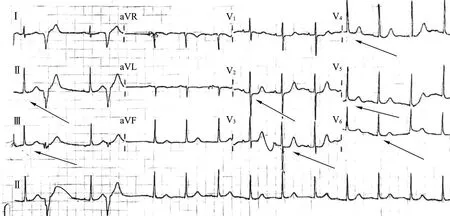
图4 术后心电图
讨论NSTE-ACS 的心电图表现多不典型,容易误诊或漏诊,尤其是当梗死病变发生在旋支时,心电图可能正常,也可能表现为病理性Q 波或轻度ST-T 改变,给判断梗死相关血管定位带来了难度,诊断耗时较长,血运重建常被延误,最终造成心血管不良事件发生率升高[1]。 KRISHNASWAMY 等[2]提出,旋支供血面积虽然小于前降支及右冠脉,但其发生心血管不良事件的概率与其他两支血管无明显差异。 旋支解剖变异较大,其主要分支有钝缘支及左房支,在左优势型的冠脉中还可进入后室间沟而形成后降支。 左房支为左心房和窦房结供血,钝缘支向左心室侧壁走行,给左心室后侧壁及高侧壁供血,而钝缘支及左房支支配的区域正是体表心电图检查的盲区。 旋支在急性心肌梗死中较少被累及,心电图表现不典型[3],心电图仅能诊断出约10%的旋支病变[4],所以,由于旋支病变的特殊性,通过心电图诊断有难度。 此外,冠脉供血是左优势型还是右优势型,对于旋支病变治疗的整体预后也有很大影响。
鱼钩样心电图表现主要见于洋地黄效应,但本病例中则出现在NSTE-ACS 中,且发现旋支为犯罪靶血管,并未累及其他冠脉血管。 这种特殊类型的NSTE-ACS 心电图表现,国内外尚未见文献报道,加之其发生率低,所以临床上容易漏诊而延误宝贵的救治时间。 当发生心内膜下心肌缺血时,心内膜复极延迟,导致心内膜跨膜动作电位(transmembrane action potential,TAP)延长,心电图呈现T 波高尖;心外膜下心肌缺血时,心外膜复极延迟,导致心外膜TAP 延长,心电图表现为T 波低平或倒置。 根据缺血向量理论,心内膜下缺血区由于TAP 延迟而不能完全复极,将产生负向电荷。 当缺血发生在心外膜时,缺血向量指向心内膜,ST 段综合向量由正常区域指向损伤区,邻近心肌损伤区域的导联表现为ST 段抬高,背离损伤区域的导联心电图表现为ST-T 鱼钩样改变,反映出心肌缺血发生在心内膜下,尚未进展至心外膜[5]。 发病时心电图多数表现为Ⅱ、aVF、V2—V6导联ST-T 呈类似鱼钩样改变。 经血运重建后,ST 段与T 波融合的类似鱼钩样改变变浅,Ⅱ、aVF、V2—V6导联表现为ST-T 特异性改变。 早期识别典型的类似鱼钩样心电图改变,有助于尽早诊断、定位及治疗旋支病变,尽早完成心肌再灌注治疗,从而有效降低患者的病死率,并改善其远期预后。

