髌上与髌下髓内钉治疗成人胫骨干骨折的Meta分析
柴巍浩 柴巍巍 金格勒 刘江伟 杨毅
胫骨骨折是成人最常见的骨干骨折,约占所有骨折的 2%[1]。这些损伤的手术治疗方式多样且灵活,包括切开复位内固定、外固定和髓内钉(intramedullary nail,IMN)。目前手术治疗胫骨骨折的金标准是 IMN。IMN 对软组织破坏更小,且能更好地保护骨膜血供,可早期负重及活动;也有报道称愈合率更高,伤口并发症更少[2-3]。传统上,IMN通过髌下 (infrapatellar,IP) 入路插入,通常是在膝关节屈曲时完成的。IP 技术最早报道的并发症是术后膝前痛,发生率为 10%~80%[4-7]。此外,由于膝关节屈曲时伸肌复合体导致近端骨折移位,IP 入路在技术上也具有挑战性。最近,髌上 (suprapatellar,SP) 置钉法被引入,并迅速成为一种成熟且可替代IP 入路的手术方式[8]。SP 入路涉及股四头肌腱的分裂,然后在 SP 间隙和髌后间隙置入可弯曲的导管。这允许使用一个简单的夹具延伸插入一个标准钉系统。该技术通过在整个手术过程中保持膝关节半伸展来解决近端骨折块移位的缺点,Franke 等[9]也认为该入路有助于骨折复位和简化术中成像。
2018 年的一项 Meta 分析表明,SP 比 IP 髓内技术具有显著优势;然而,作者也认为现有证据质量较低,需要进一步高质量的随机对照试验 (randomized controlled trial,RCT)[10]。同年的一项 Meta 分析也显示,SP 方法具有显著缩短透视时间、降低疼痛视觉模拟评分 (visual analogue scale,VAS) 和不增加术后并发症风险的优势。Wang 等[11]认识到低样本量和数据的显著异质性,并建议谨慎处理结果。为了全面审查文献并提供更有力的临床建议,笔者进行了最新的Meta 分析,评估 SP 和 IP IMN 置入技术的效果。
资料与方法
一、文献检索范围及策略
本研究严格遵循系统评价和 Meta 分析的报告指南 PRISMA[12]进行。检索知网、万方、维普、CBM、PubMed、Embase 和 Cochrane Library 的电子数据库,检索时间为 2012 年 1 月至 2021 年 11 月,不受语言限制。2 位独立研究人员使用英文主题词及关键词“tibial fractures”“suprapatellar approach”“infrapatellar approach”“intramedullary nailing”,中文主题词及关键词“胫骨骨折”“髌上入路”“髌下入路”“髓内钉”及“随机对照试验”,对文献进行检索。此外,对已发表的高质量文献及综述中的参考文献列表进行了详细阅读,以确定能获得更多高质量数据。
二、文献纳入标准及排除标准
1.纳入标准:(1) 临床诊断为胫骨骨折的患者(年龄 > 18 岁);(2) 胫骨 IMN 治疗胫骨骨折或矫正畸形的重建手术;(3) IMN SP 入路和 IP 入路治疗胫骨骨折;(4) RCT 研究。
三、数据提取
将选定研究的主要结果数据输入 WPS Office(2021)。所有的数据提取都是由 2 位独立的合著者进行,没有任何差异。使用 Review Manager 5.3 软件进行所有数据合成和后续统计学分析。对所有连续结果数据进行评估,并确定 IP 组和 SP 组之间的平均差异。所有离散数据通过评估 IP 组和 SP 组之间的风险比进行评估,计算并记录每个主要结果指标的P值。
“随机效应”模型仅适用于各项研究结果之间存在高度异质性。异质性由I2确定,其表示可归因于研究异质性的方差百分比。0%~25% 为低异质性,25%~75% 为中度异质性,> 75% 为高度异质性。每项研究测量的最终结果显示在森林图中,并带有相关的置信区间 (confidence interval,CI)。
四、方法学质量评价
根据 Cochrane 系统评价和干预手册[13],由 2 位合著者各自独立评估所有 RCT 质量和相关偏倚风险。为了评估 RCT 的质量,采用以下评估的参数:(1) 随机化;(2) 分配的隐藏;(3) 研究参与者的盲法;(4) 结局评估的盲法;(5) 结局数据不完整;(6) 选择性结局报告;(7) 其它偏倚。
五、统计学处理
采用 Review Manager 5.3 软件进行 Meta 分析。在每项研究中,计算二分变量的风险比 (risk ratio,RR)。计算连续变量的标准化平均差或加权平均差(weighted mean difference,WMD),并确定所有效应大小的 95%CI。Meta 分析前采用检验进行异质性分析 (P=0.05)。固定效应模型适用于无异质性的数据,随机效应模型 (P< 0.05) 适用于存在异质性的数据。对于异质性数据,还需通过逐步移除数据集进行敏感性分析,并进一步分析数据集在删除时会导致汇集结果发生重大变化,以评估原因。如果结果的稳定性和强度较差,将导致异质性过大,进而无法进行数据分析,则只能对该数据进行描述性分析。
结果
一、文献检索结果
本研究共检索到 234 篇与 IMN 治疗胫骨骨折相关的研究,剔除重复文献 40 篇,在阅读标题、摘要及全文后,排除 22 项研究,最终纳入 2012 年至2022 年间发表的 12 项 RCT 研究[7,14-24]。其中试验组(SP 组) 440 例,对照组 (IP 组) 434 例,具体纳入研究的特点详见表 1。检索过程如图 1 所示。
二、纳入文献的方法学评估
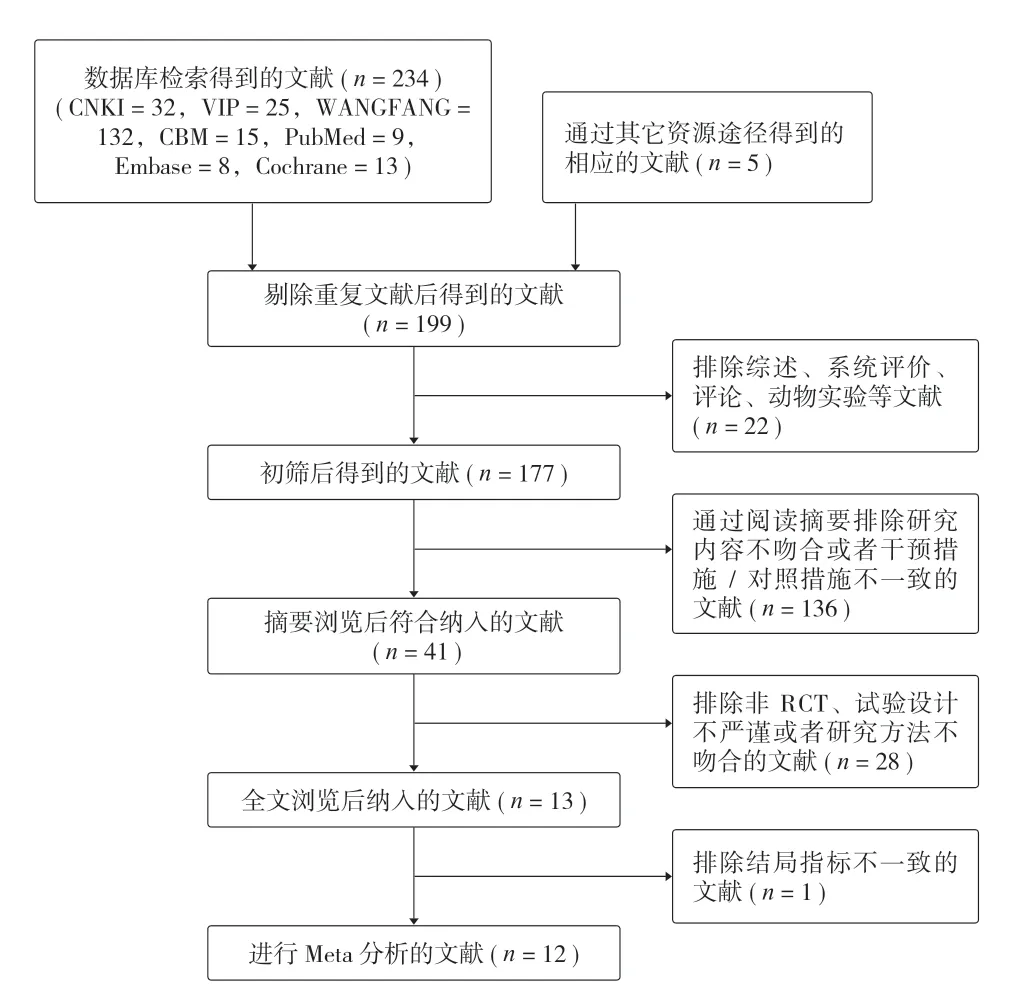
图1 文献筛选流程图Fig.1 Literature screening flowchart
图2 是方法学评估各项条目的占比统计图。对纳入文献的质量方法学评估 (图 3),所纳入的 12 篇文献均达到低度偏移风险,其中 1 篇不存在任何高风险,基于手术方式及费用差别,均须与患者沟通并签署手术知情同意书,故无法绝对盲法,排除此因素后,文章质量较高,其中有 9 篇文献达到5 分。其余的 2 篇文献均达到中度偏倚风险,在图 2中:达标为“+”,未达标“-”。
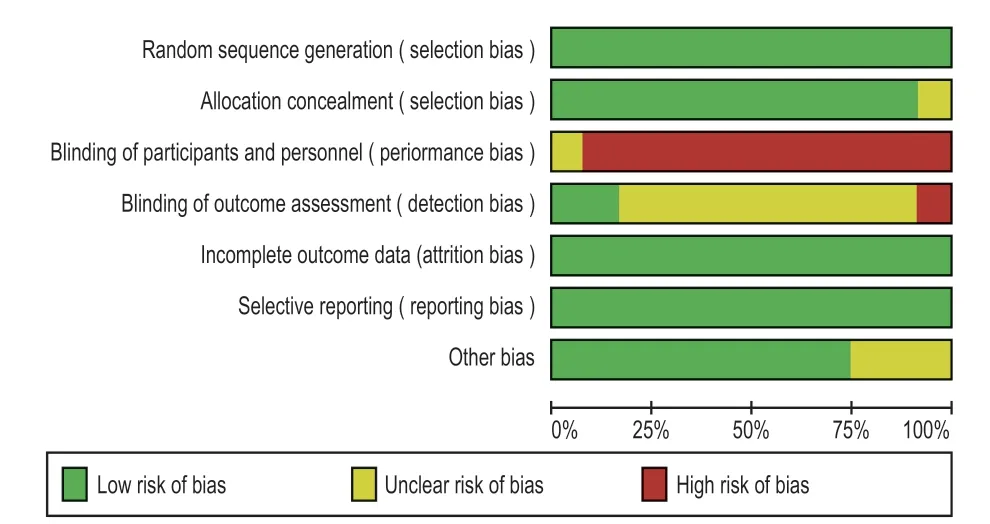
图2 本研究文献方法质量评估各项占比图Fig.2 The proportion of each item in the quality evaluation of the literature method in this study
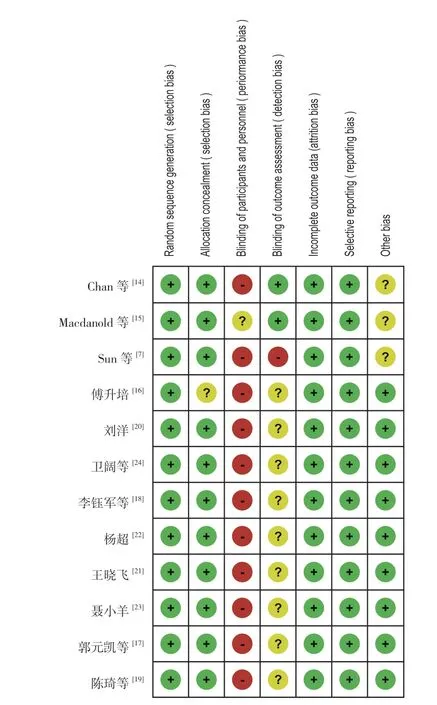
图3 本研究文献方法学质量评估示意图Fig.3 Schematic diagram of methodological quality evaluation for this research literature
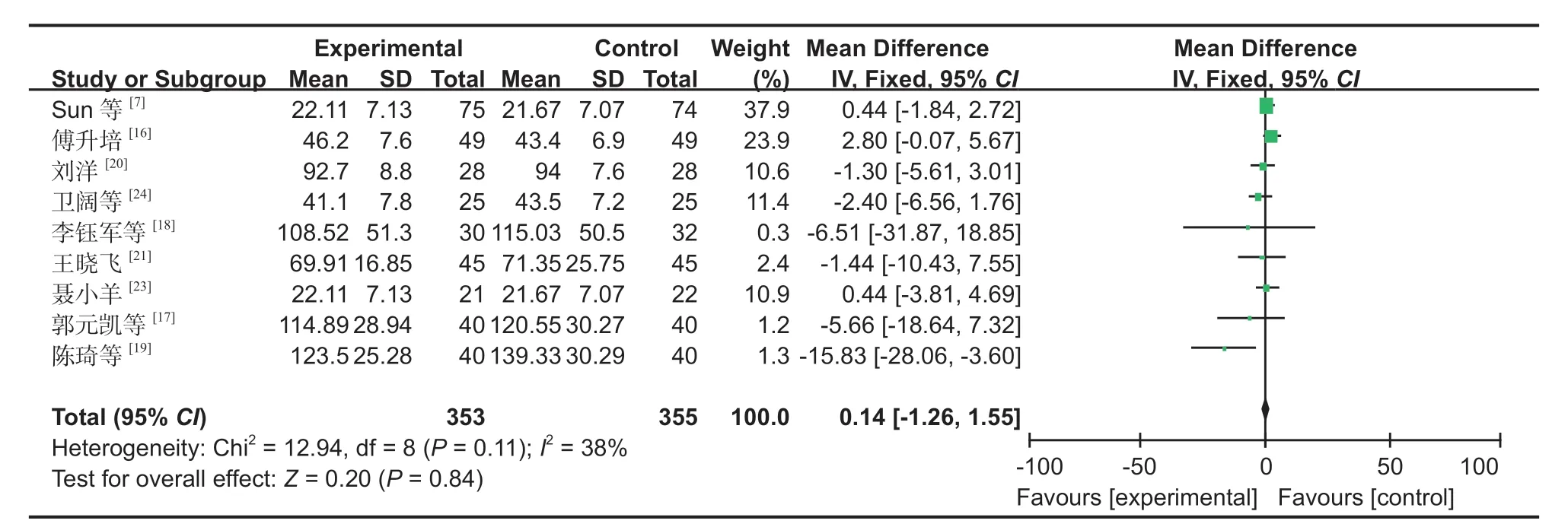
图4 两组术中出血量对比森林图Fig.4 Comparison of intraoperative bleeding between the two groups by forest plot
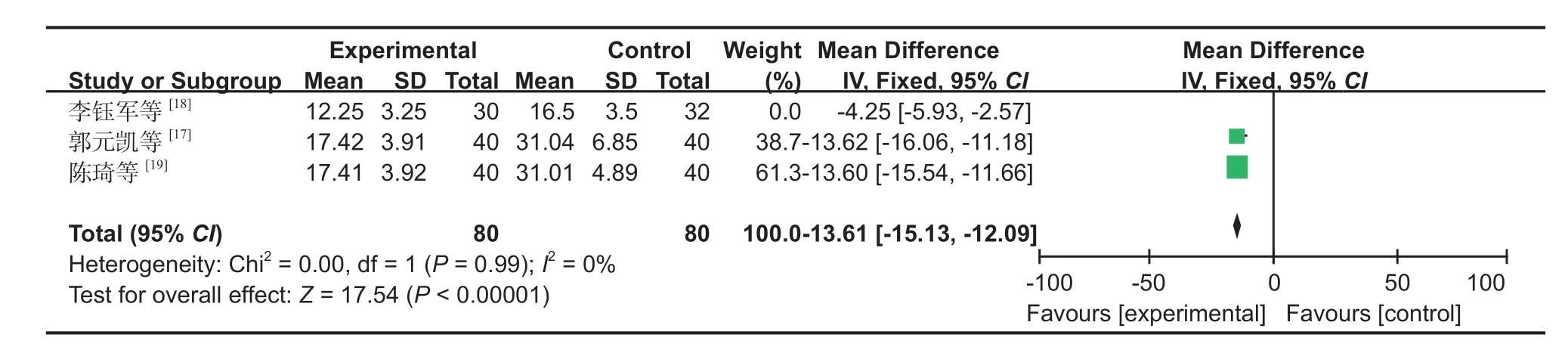
图5 两组术中透视次数对比森林图Fig.5 Comparison of intraoperative fluoroscopy frequency between the two groups by forest images
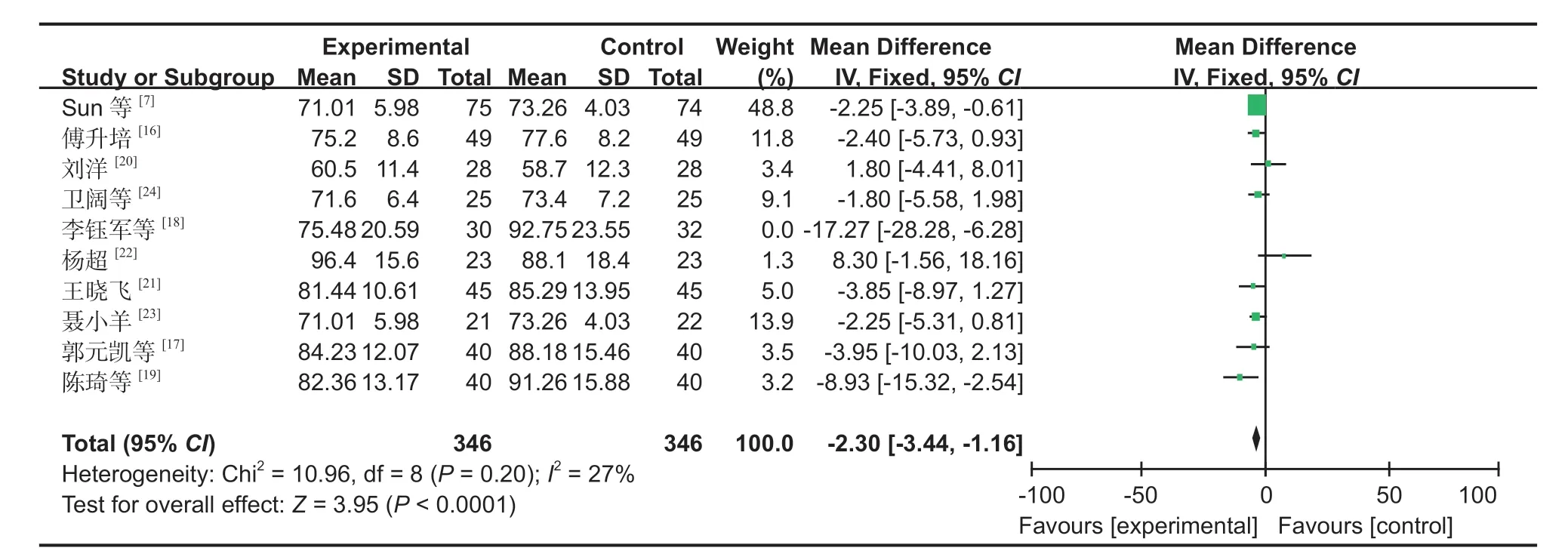
图6 两组手术时间对比森林图Fig.6 Comparison of surgical time between the two groups by forest plot
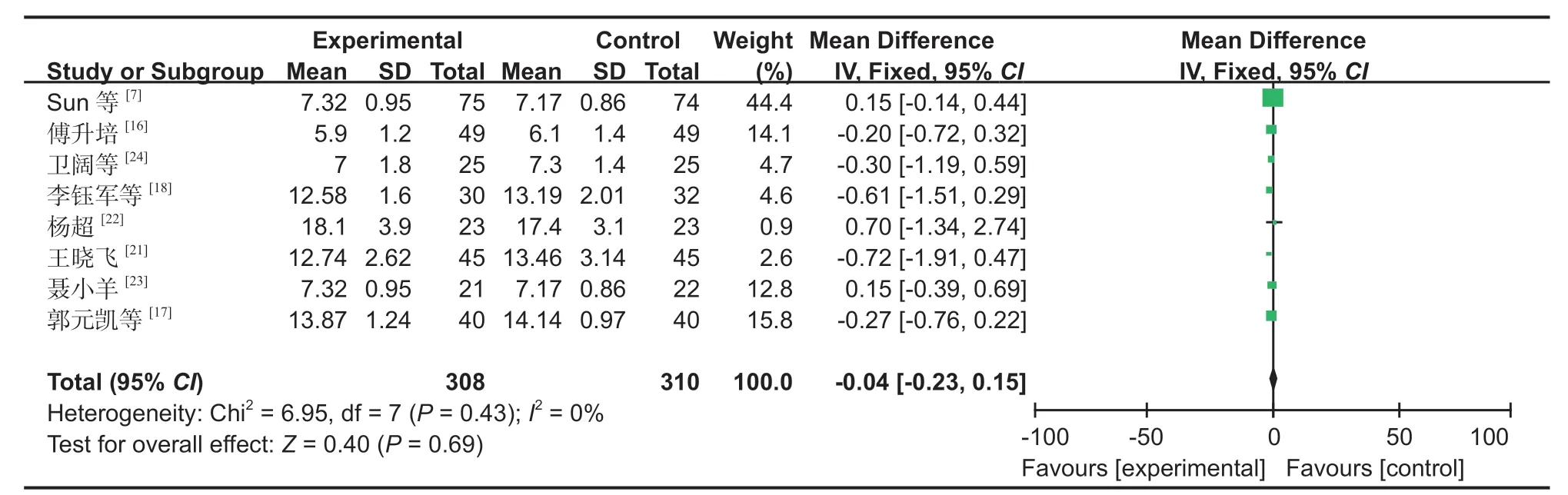
图7 两组住院时间对比森林图Fig.7 Comparison of hospitalization time between the two groups by forest map
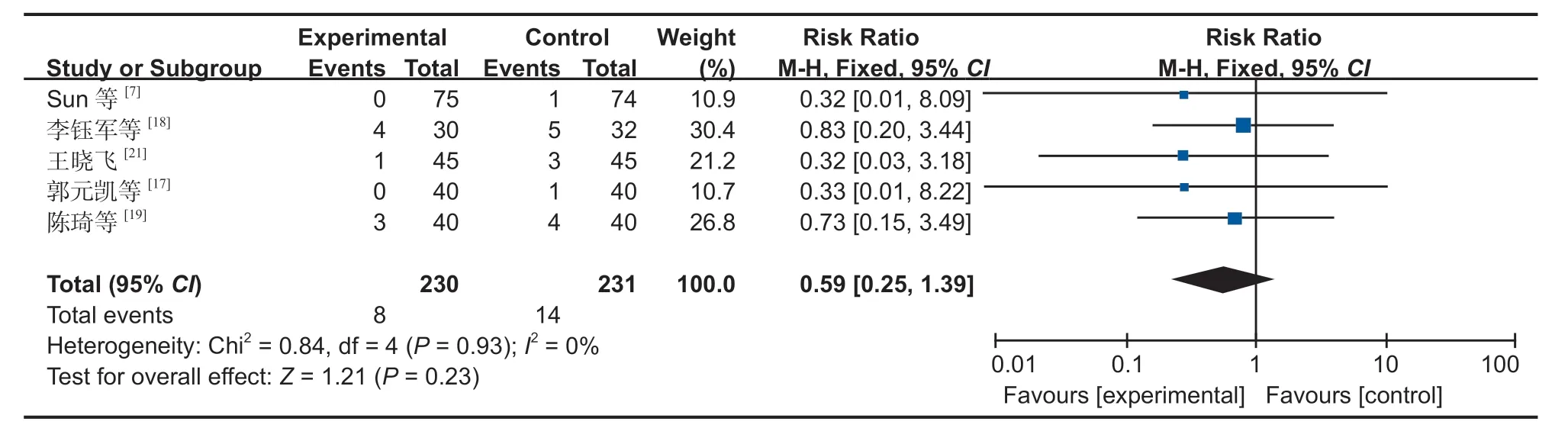
图8 两组术后切口感染发生率对比森林图Fig.8 Comparison of the incidence of postoperative incision infection between the two groups by forest map
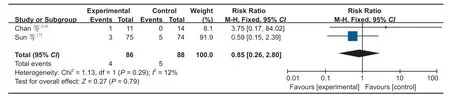
图9 两组再手术率对比森林图Fig.9 Comparison of reoperation rates between the two groups by forest plot
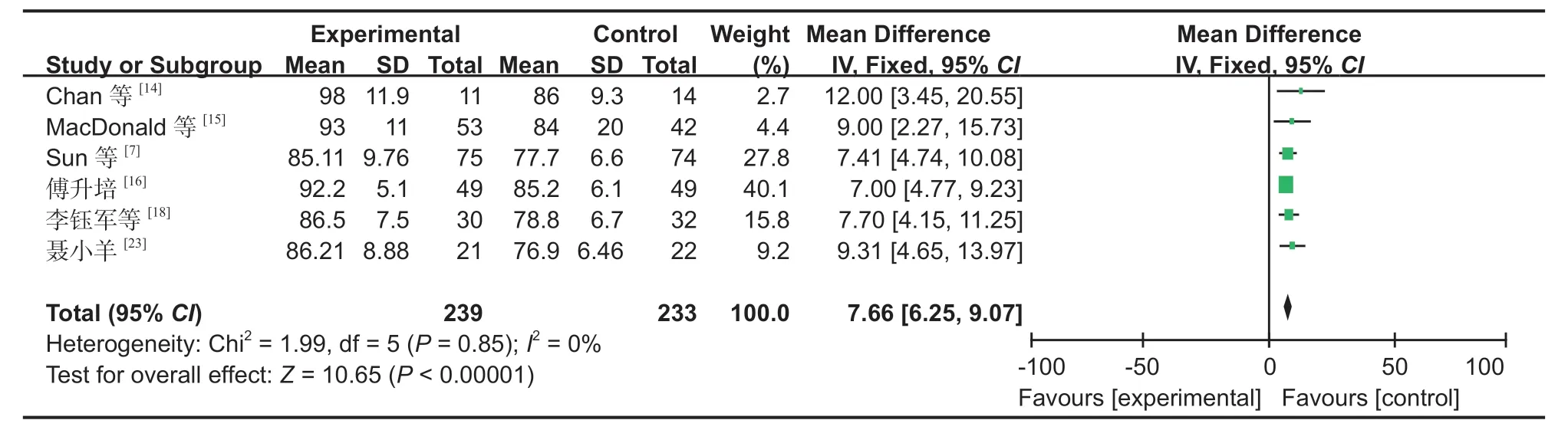
图10 两组术后 Lysholm 评分对比森林图Fig.10 Comparison of postoperative Lysholm scores between the two groups by forest plots
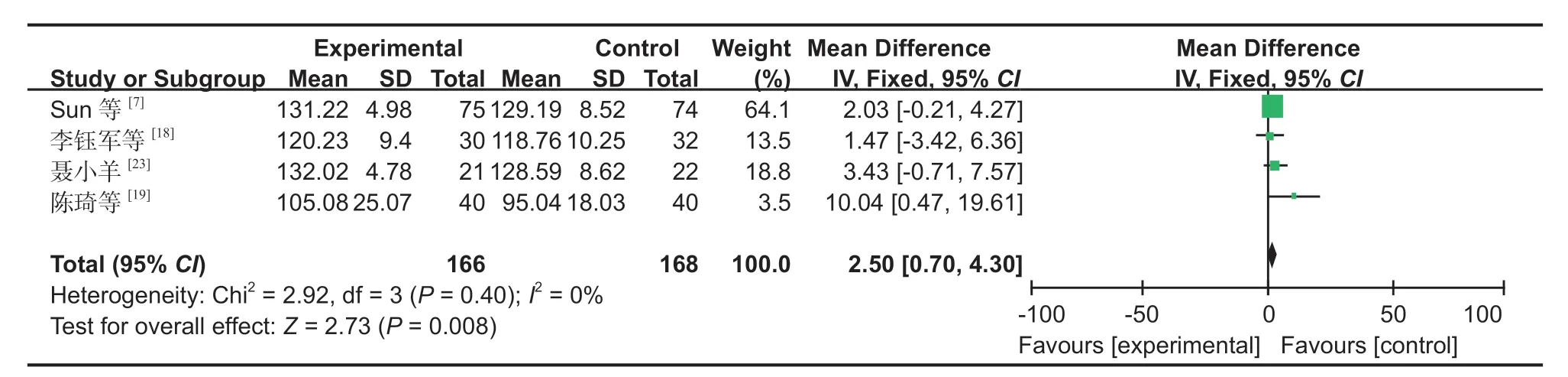
图11 两组术后 ROM 对比森林图Fig.11 Comparison of postoperative ROM between the two groups by forest images
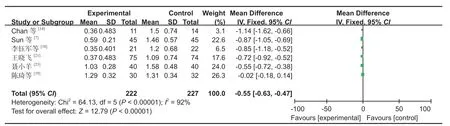
图12 两组术后 VAS 评分对比森林图Fig.12 Comparison of postoperative VAS scores between the two groups by forest plots
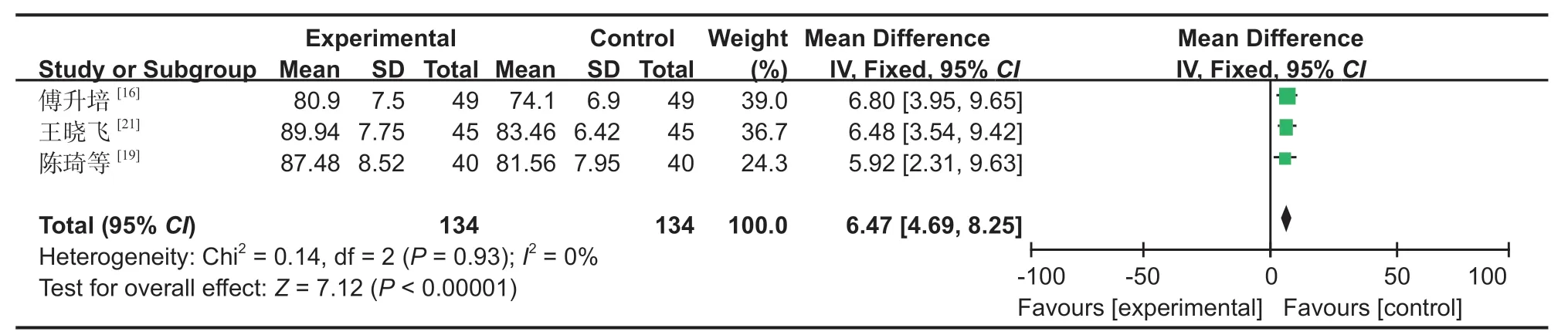
图13 两组术后 HSS 评分对比森林图Fig.13 Comparison of postoperative HSS scores between the two groups by forest chart
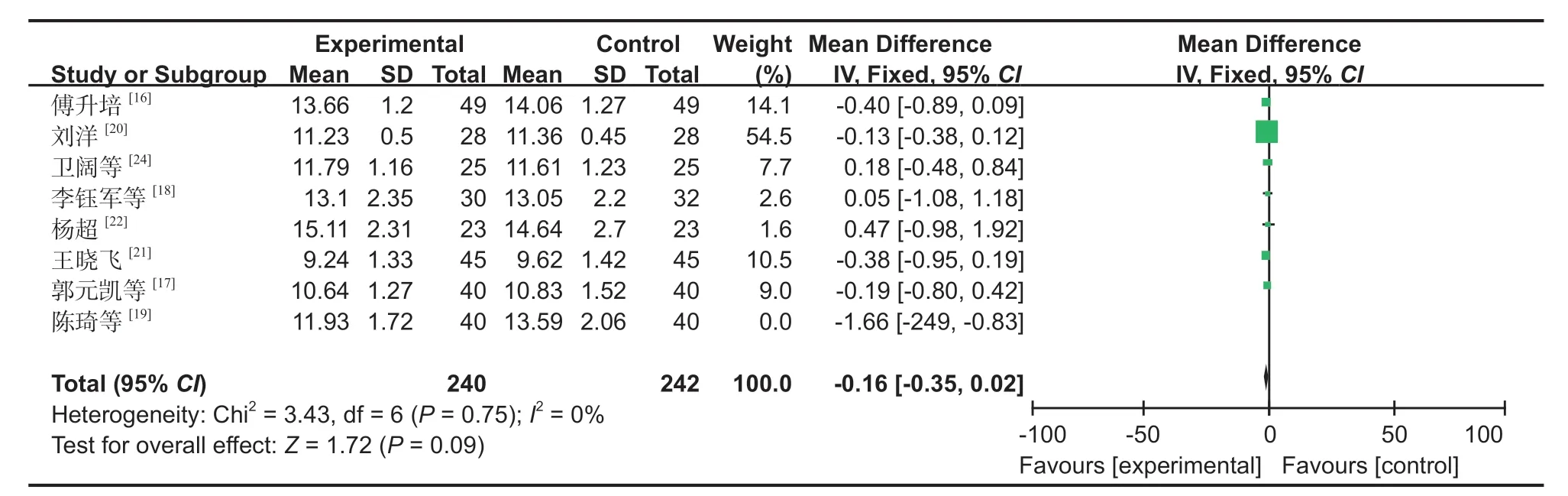
图14 两组骨折愈合时间对比森林图Fig.14 Comparison of fracture healing time between the two groups by forest plot
三、Meta 分析结果
1.术中出血量:9 篇文献[7,16-21,23-24]对术中出血量进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对 9 篇文献进行敏感性分析,无任何一篇文献对本次 Meta 分析的结果造成很大的干扰,意味着本次研究具有较好稳定性 (MD:0.14,95%CI:-1.26~1.55,P=0.84,图 4)。Meta 分析结果表明,SP 组与 IP 组的术中出血量差异无统计学意义。
2.3 hsPDA组和nhsPDA组早产儿在宫内情况比较 对hsPDA组及nhsPDA组早产儿的宫内情况进行单因素分析:胎膜早破、胎盘病变、羊水异常与hsPDA相关联,两组差异均有统计学意义(P<0.05);宫内窘迫和脐带异常均与hsPDA无关联,两组差异无统计学意义(P>0.05)。见表3。
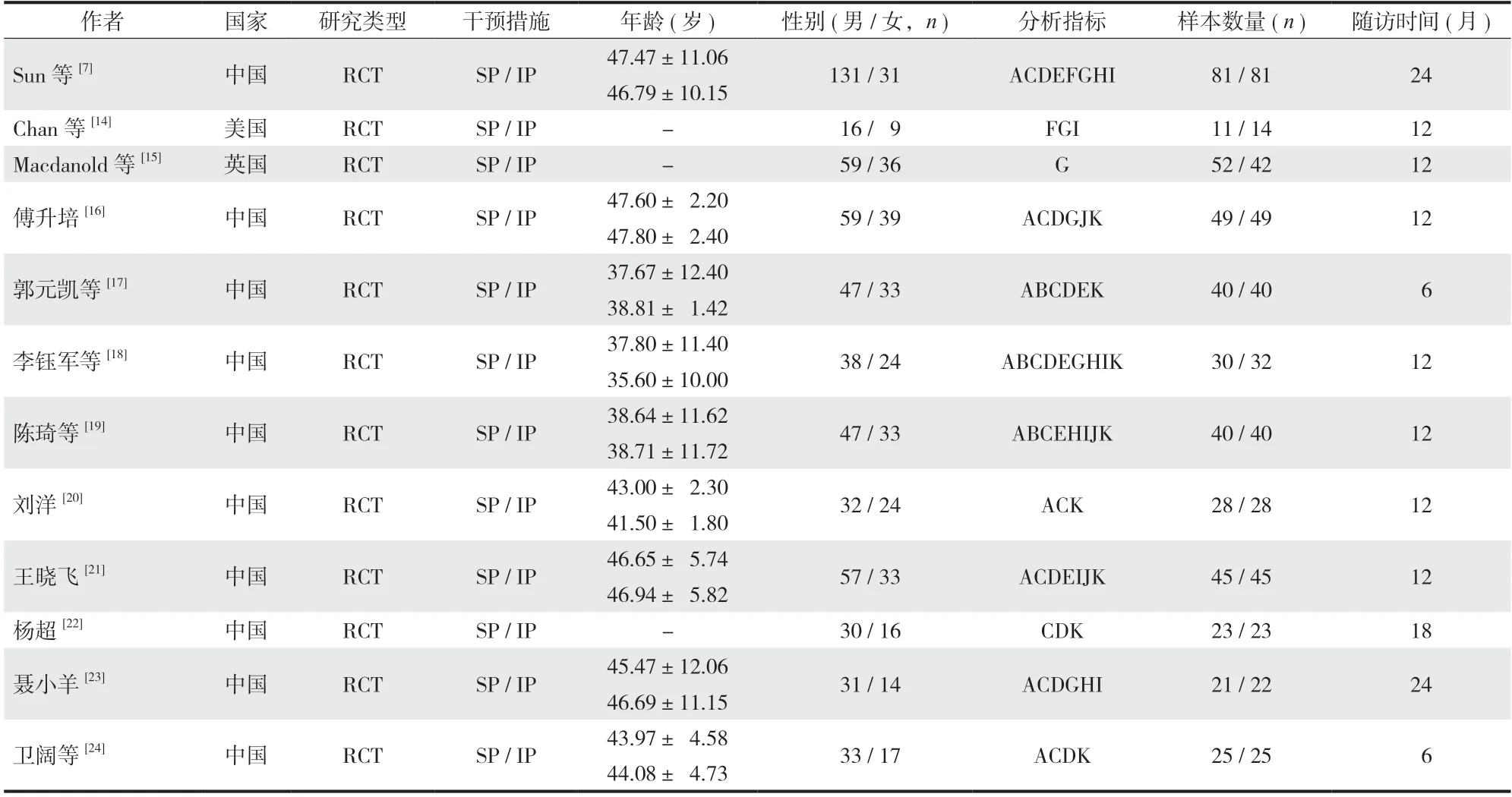
表1 纳入文献的特点Tab.1 Characteristics of inclusion in literature
2.术中透视次数:3 篇文献[17-19]对术中透视次数进行了研究,对文献中的数据进行异质性检验,结果显示:文献之间存在异质性,故需对 3 篇文献进行敏感性分析,发现对异质性影响较大的文献为李钰军等[18],去掉该研究之后,再次进行异质性检验,结果显示余下的 2 篇文献不存在异质性 (I2=0%,P=0.99),排除之后采用固定效应进行 Meta分析 (MD:-13.61,95%CI:-15.13~12.09,P<0.05,图 5)。Meta 分析结果表明,SP 组术中透视次数少于 IP 组。
3.手术时间:10 篇文献[7,16-24]对手术时间进行了研究,对文献中的数据进行异质性检验,结果显示:文献之间存在异质性,故需对 10 篇文献进行敏感性分析,发现对异质性影响较大的文献为李钰军等[18],去掉该研究之后,再次进行异质性检验,结果显示余下的 9 篇文献不存在异质性 (I2=27%,P=0.20),排除之后采用固定效应进行 Meta分析 (MD:-2.30,95%CI:-3.44~-1.16,P<0.05,图 6)。Meta 分析结果表明,SP 组的手术时间显著低于 IP 组。
4.住院时间:8 篇文献[7,16-18,21-24]对住院时间进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta分析,为了保证研究的准确性和稳定性,对本次8 篇文献进行敏感性分析,无任何一篇文献对本次Meta 分析的结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:-0.04,95%CI:-0.23~0.15,P=0.69,图 7)。Meta 分析结果表明,SP 组与 IP 组的住院时间差异无统计学意义。
5.切口感染:5 篇文献[7,17-19,21]对切口感染进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对本次 5 篇文献进行敏感性分析,无任何一篇文献对本次 Meta分析的结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:0.59,95%CI:0.25~1.39,P=0.23,图 8)。Meta 分析结果表明,SP 组与 IP 组的切口感染率差异无统计学意义。
6.再手术率:2 篇文献[7,14]对再手术率进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对本次 2 篇文献进行敏感性分析,无任何一篇文献对本次 Meta分析结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:0.85,95%CI:0.26~2.80,P=0.79,图 9)。Meta 分析结果表明,SP 组与 IP 组的再手术率差异无统计学意义。
7.Lysholm 评分:6 篇文献[7,14-16,18,23]对 Lysholm评分进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对本次 6 篇文献进行敏感性分析,无任何一篇文献对本次 Meta 分析结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:7.66,95%CI:6.25~9.07,P< 0.05,图 10)。Meta 分析结果表明,SP 组对比 IP 组可获得更高的 Lysholm 评分。
8.ROM:4 篇文献[7,18-19,23]对 ROM 进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对本次 4 篇文献进行敏感性分析,无任何一篇文献对本次 Meta 分析的结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:2.50,95%CI:0.70~4.30,P=0.006,图 11)。Meta 分析结果表明,SP 组的 ROM显著大于 IP 组。
9.VAS 评分:6 篇文献[7,14,18-19,21,23]对 VAS 评分进行了研究,经过异质性检验,发现研究选择的文献之间的异质性具有统计学意义,采用随机效应进行 Meta 分析 (MD:-0.67,95%CI:-0.98~-0.35,P< 0.05,图 12)。Meta 分析结果表明,SP 组的 VAS评分显著低于 IP 组。
10.HSS 评分:3 篇文献[16,19,21]对 ROM 进行了研究,经过异质性检验,发现本次研究选择的文献之间没有异质性,可以选择固定效应进行 Meta 分析,为了保证研究的准确性和稳定性,对本次 3 篇文献进行敏感性分析,无任何一篇文献对本次 Meta分析结果造成很大的干扰,意味着本次研究具有较好的稳定性 (MD:6.47,95%CI:4.69~8.25,P<0.05,图 13)。Meta 分析结果表明,SP 组的 HSS 评分显著高于 IP 组。
11.骨折愈合时间:8 篇文献[16-22]对骨折愈合时间进行了研究,对文献中的数据进行异质性检验,结果显示:文献之间存在异质性,故需对 8 篇文献进行敏感性分析,发现对异质性影响较大的文献为陈琦等[19],去掉该研究之后,再次进行异质性检验,结果显示余下的 7 篇文献不存在异质性 (I2=0%,P=0.75),排除之后采用固定效应进行 Meta 分析 (MD:-0.16,95%CI:-0.35~0.02,P=0.09,图 14)。Meta 分析结果表明,SP 组与 IP 组的骨折愈合时间差异无统计学意义。
讨论
Tornetta 等[25]和 Egol 等[26]首次将 SP 法 IMN 应用于胫骨干骨折,此后,许多临床医师报告了 SP 法的实质性优势,从而提高了其受欢迎程度。例如,它显著降低了膝前疼痛和其它并发症的发生率,并改善了膝关节功能[27]。然而,由于几项 RCT 未能得出一致结论,对于 IP 或 SP 这两种更好的方法仍未达成共识。为了便于临床决策,笔者进行了本次Meta 分析,比较成人胫骨干骨折两种治疗方法的优缺点。
通过 Meta 分析发现 SP 组和 IP 组的几个参数(术中出血量、住院天数、切口感染率、再手术率以及骨折愈合时间方面) 差异无统计学意义[11]。然而,与 IP IMN 相比,SP IMN 显著降低了 VAS 评分、透视次数,同时改善了 HSS 评分、Lysholm 膝关节评分、ROM 角度。
膝前疼痛是胫骨骨折 IMN 植入术最常见的并发症[14],由于其发生率较高,对其相关因素的研究也较多[2-3]。与 IP 相比,SP 后膝关节疼痛的发生率和VAS 评分显著降低。Jones 等[28]和 Courtney 等[29]发现 SP 组的 VAS 评分与 IP 组相当,Chan 等[14]得出了类似的结论。然而,Katsoulis 等[6]报道,接受 IP 切口的患者中有 47.4% (范围为 10%~86%) 出现膝关节疼痛,部分患者在取出 IMN 后仍存在疼痛。王喆等[30]发现,采用 IP 入路后,轻度、中度和重度膝关节疼痛的发生率较高 (分别约为 50.0%、31.6% 和53.3%)。聂小羊[23]对 45 例患者进行了 2 年的随访,发现与 IP 相比,SP 治疗后膝关节疼痛发生率和 VAS评分均有所下降 [ 2 年发生率:13.6%vs.43.5%;VAS评分:(0.29±0.41)vs.(0.79±0.68) ]。
笔者分析,术后膝关节疼痛与医源性隐神经损伤以及 Hoffa 脂肪垫和髌腱切开后相关的瘢痕形成有关;此外,采用 SP 入路,IMN 可以通过股四头肌肌腱插入,从而保持髌腱的完整,这与 Morandi 等[31]的研究是一致的,因此,SP 入路可以显著降低钉后膝关节疼痛的发生率[32]。膝关节功能的恢复无疑有赖于术后膝关节疼痛的改善。接受 IP 方法治疗的患者开始康复训练的时间更晚,因为髌韧带或软组织损伤引起的膝关节疼痛的发生率和严重程度更高。而采用 SP 方法的患者,由于更早地恢复功能锻炼,其膝关节功能评分更好[33]。
对于术中透视,传统的 IP 入路术中透视是将膝关节过度屈曲放置在透视可穿过的三脚架上进行的,术中的透视相对困难[34],需要改变肢体位置来获得不同视角的 X 线片,增加了为获得正确图像而拍摄的 X 线片的数量,因此增加了辐射时间和曝光。此外,当胫骨长度超过 40 cm 时,很难获得近端的透视图像[34]。而 SP 入路将膝关节置于半伸展位置,便于术中透视。这种更准确的进钉点使影像增强器的 C 型臂 X 线机在术中更容易定位,因此需要更少的 X 线片来检查钉子位置和维持骨折复位,这减少了前、后和侧位 X 线片成像的时间,而不需要肢体重新定位,便可更容易获得标准的正前方、后方和侧方图像[35]。目前的 Meta 分析一致表明,与 IP入路相比,SP 入路显著减少了手术中的透视次数。在手术过程中,膝关节取半伸展的姿势,不仅方便手术操作,使骨折更易复位,同时在置钉过程中可更好的维持复位,大大节约了手术时间,正如本次研究所得结果:SP 组对比 IP 组,术中透视次数更少及手术时间更短。辐射照射对患者和工作人员都很重要。尽管穿、戴上了铅衣等防护装置,但在创伤医院经常操作无疑会导致额外的辐射暴露,因此能够将这种情况降至最低是可取的。
本研究也存在局限性:(1) 样本量小,可能会降低结论的可靠性;(2) 所有 RCT 试验均存在方法学上的缺陷,可能影响结果;(3) 由于患者之间存在客观差异,纳入结果的异质性不可避免;(4) 短期随访可能导致并发症低估;(5) 纳入的 RCT 文献中,多数为中文出版物;因此,发表偏倚不可避免。
确实,SP IMN 和 IP IMN 在治疗成人胫骨干骨折方面各有优缺点。以下是对两者优缺点的深入讨论:(1) SP IMN 的优势:首先,SP IMN 的固定方式接近生理力学,且固定在骨折线的上方,使得骨折端的应力分布更接近正常生理状态;此外,SP IMN对骨折端血运干扰较小。相较于其它内固定器材,SP IMN 对骨折端血运的影响较小,有利于骨折愈合;最后,SP IMN 适应证广泛,可用于各种类型的胫骨干骨折,包括斜行、螺旋行和粉碎性骨折。SP IMN 的不足:手术操作过程较为复杂,对医师的操作技术要求也相对较高;同时,所需学习曲线较陡峭,不熟练的操作可能对膝关节周围软组织或软骨造成损伤,进而对膝关节 ROM 产生较大的影响,术后可能出现膝关节僵硬及 ROM 受限等情况。(2) IP IMN 的优势:首先,IP IMN 固定在髌骨下端,对骨折端具有良好的把持力,固定效果可靠,有利于骨折愈合。其次,IP IMN 是位于髌骨下端,对膝关节软骨和髌韧带的影响相对较小,有利于术后膝关节功能的恢复。IP IMN 的不足:IP IMN 手术过程中需要穿过髌骨,操作难度较大,对医师的技术要求相对较高;IP IMN 的适应证有限,多用于胫骨干中、下段骨折,对于上段骨折或骨折线靠近膝关节的患者,IP IMN 不能作为最佳选择。
综上所述,SP IMN 和 IP IMN 在治疗成人胫骨干骨折方面各有优缺点。目前的数据提示在治疗成人不稳定胫骨干骨折时,SP IMN 是比 IP IMN 更好的选择,因为在两者并发症相当的前提下,SP IMN 的患者手术时间更短,术后膝关节疼痛更轻,膝关节功能恢复更好。然而,在实际临床应用中,医师需要根据患者的具体情况、骨折类型、部位等因素综合考虑,选择最适合患者的内固定方法。同时,术中操作技巧的熟练掌握也是提高治疗效果的关键。在治疗过程中,要密切关注患者术后康复情况,及时发现并处理可能出现的并发症。由于这种选择主要是基于样本相对较小、随访时间短、亚组分析少的研究。因此,需要更大的样本、更长的随访和更精确的损伤分类的 RCT 研究来证实该结论。

