腰-硬联合麻醉对老年下肢骨折患者血流动力学及安全性的影响
卢庆仕
漳平市医院麻醉科,漳平 364400
下肢骨折多为意外事故导致的骨科外伤,骨质疏松、骨密度下降、合并多种慢性疾病的老年人群发生下肢骨折的风险较高。下肢骨折发生后,患者的骨折部位有剧烈疼痛感,患侧肢体无法正常活动,需要及时进行手术治疗[1]。老年下肢骨折患者的手术治疗,需要结合患者的实际情况,做好手术风险评估工作。老年患者的身体机能衰退,机体应激能力下降,往往合并有多种慢性疾病,会在一定程度上增加手术的难度和风险[2]。因此,在制订手术治疗方案时,应该根据患者的伤情、身体健康状况、营养状态,选择更为安全的手术方式,严谨的处理手术治疗操作的各个环节,加强风险管理,确保手术安全、顺利的完成,减少手术治疗期间的风险因素,进而获得理想的手术治疗效果,改善其预后。麻醉是手术治疗的重要环节,选择麻醉方式、麻醉药物时,需要考虑到老年患者对于麻醉的耐受能力[3]。老年患者的在老年下肢骨折患者的手术治疗中,全身麻醉、腰-硬联合麻醉均可以作为麻醉方式。全身麻醉的实施,通过静脉注射麻醉药物或是吸入麻醉药物的方式,迅速进行麻醉诱导,使患者维持在意识、感觉完全丧失的状态,进而安全的进行手术操作[4]。手术治疗期间,可以有效控制麻醉平面,灵活调节麻醉深度。但是在全身麻醉期间,受到麻醉药物副作用的影响,容易导致呼吸循环障碍,引发多种不良反应,同时还会影响患者的脑功能,损害其认知功能[5]。腰-硬联合麻醉在老年下肢骨折手术治疗中的应用,通过硬膜外麻醉,注入麻醉药物后,能够对脊髓、脊神经根、硬膜外腔神经根产生阻滞作用,产生良好的麻醉效果[6]。在此基础上,实施腰麻,能够对脊神经传导功能形成阻断。腰-硬联合麻醉的实施,可以获得良好的麻醉效果,手术麻醉期间,能够根据手术治疗的实际需要,对于麻醉平面进行调节。该麻醉方式的麻醉药物用量较少,能够有效减少药物引发的不良反应,保障麻醉的安全性[7]。
1 对象与方法
1.1 研究对象 选取我院2021 年3 月至2022 年3 月漳平市医院收治的老年下肢骨折患者患者96 例作为研究对象。纳入标准:确诊为下肢骨折;签署知情同意书。排除标准:凝血功能障碍;对研究用药过敏。本研究经医院伦理委员会批准通过。
1.2 方法 应用随机数字表法,分为观察组和对照组各48 例。
观察组采用腰-硬联合麻醉:根据老年下肢骨折患者的手术部位,选择合适的手术体位。行腰-硬联合麻醉,在腰3~4 椎间隙作为穿刺点。消毒穿刺部位,进行局部浸润麻醉(1%利多卡因)。行硬膜外穿刺。穿刺针进入硬膜外腔后,注入0.75%盐酸布比卡因注射液(湖南正清制药集团股份有限公司,国药准字H43021019,5 ml ∶12.5 mg)2 ml。然后退出腰穿针,留置硬膜外导管3~5 cm,注入0.25%盐酸罗哌卡因注射液(济川药业集团有限公司,国药准字H20203095,10 ml ∶100 mg)10 ml。
对照组采用全身麻醉:行全身麻醉,麻醉诱导阶段,静脉注射丙泊酚(广东嘉博制药有限公司,国药准字H20051842,10 ml ∶200 mg)2.5 mg/kg,注射用苯磺顺阿曲库铵[上药东英(江苏)药业有限公司,国药准字H20133373,20 mg]0.15 mg/kg、枸橼酸舒芬太尼注射液(国药集团工业有限公司廊坊分公司,国药准字H20203713,2 ml ∶100 μg)3 μg/kg。麻醉维持:注射用盐酸瑞芬太尼(江苏恩华药业股份有限公司,国药准字H20143315,2 mg)6.0~8.0 μg/(kg•h)+丙泊酚2.5~3.0 mg/(kg•h)。
1.3 观察指标 比较两组麻醉期间平均动脉压和心率、并发症发生情况、认知功能及炎性因子。并发症包括恶心/呕吐、头晕、呼吸抑制,认知功能通过简易精神状态量表(MMSE)评估,炎性因子包括C 反应蛋白(CRP)、白细胞介素-6(IL-6)、降钙素原(PCT)。
1.4 统计方法 以SPSS 19.0 统计学软件进行数据的处理和分析,计量资料符合正态分布用表示,采用t检验,计数资料应用n(%)表示,采用χ2检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 两组一般资料 两组性别、年龄、ASA 分级对比,差异无统计学意义(P>0.05),见表1。
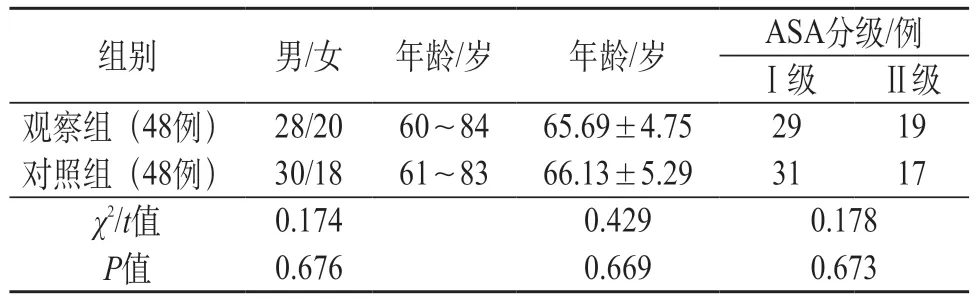
表1 两组一般资料对比
2.2 两组麻醉期间平均动脉压变化 两组麻醉诱导前平均动脉压差异无统计学意义(P>0.05),观察组麻醉后5 min、15 min 及术毕平均动脉均高于对照组(P<0.05),见表2。
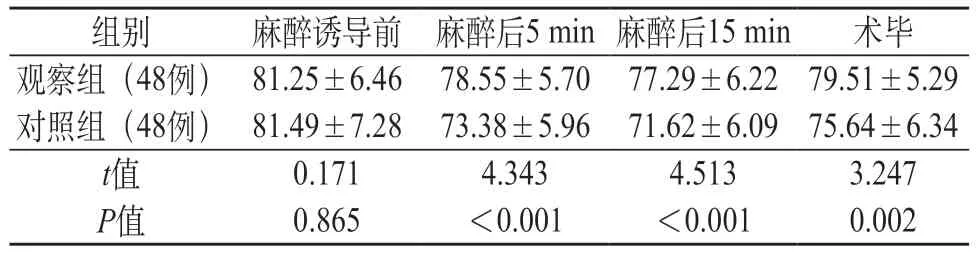
表2 两组麻醉期间平均动脉压变化对比(mmHg)
2.3 两组手术麻醉期间的心率变化 两组麻醉诱导前心率差异无统计学意义(P>0.05),观察组麻醉后5 min、15 min 及术毕心率低于对照组(P<0.05),见表3。
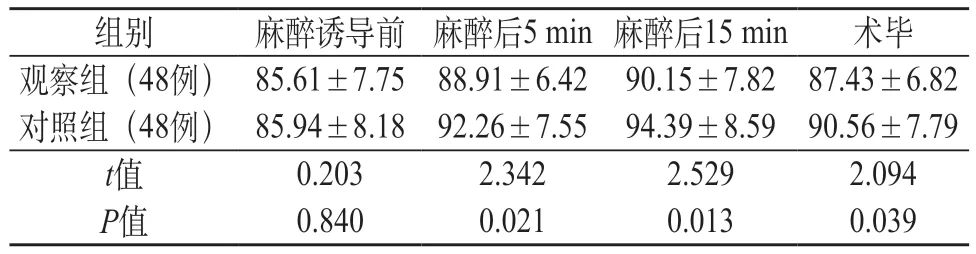
表3 两组手术麻醉期间的心率变化对比(次/min)
2.4 两组并发症发生情况 观察组并发症发生率低于对照组(P<0.05),见表4。
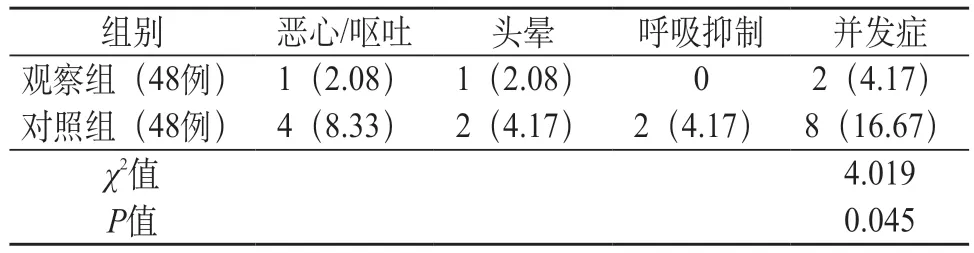
表4 两组并发症发生情况对比 [例(%)]
2.5 两组术后认知功能恢复情况 观察术后12、24、72 h 的MMSE 评分均高于对照组(P<0.05),见表5。
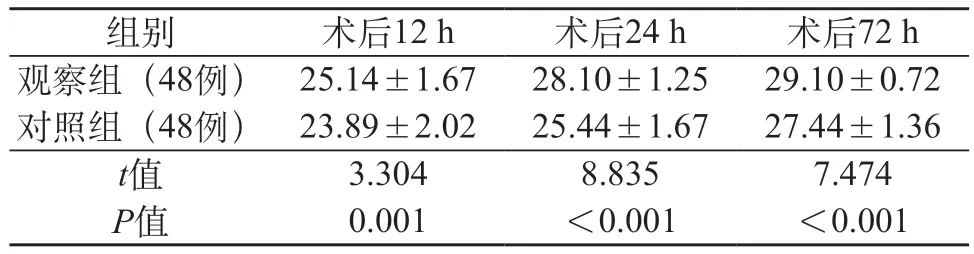
表5 两组术后MMSE评分对比(分)
2.6 两组炎性因子指标 两组术前炎性因子指标对比差异无统计学意义(P>0.05),观察组术后各炎性因子均低于对照组(P<0.05),见表6。
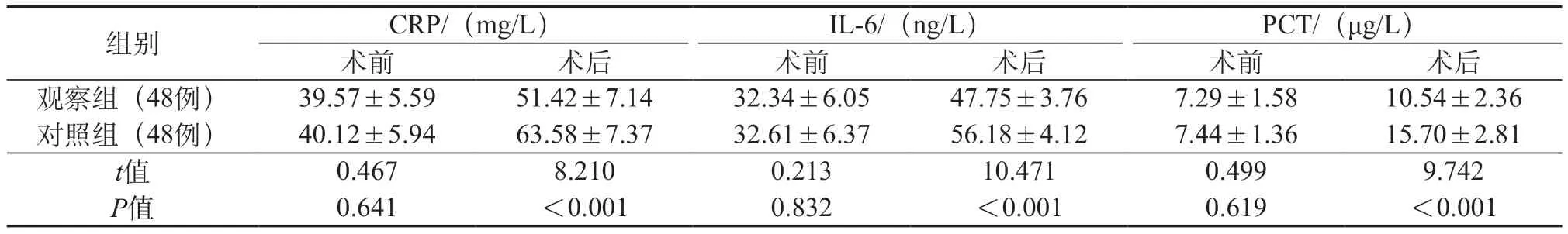
表6 两组炎性因子指标对比
3 讨论
老年人发生下肢骨折后,需要通过外科手术治疗,复位、固定骨折部位,同时加强对该部位的防护,保障骨伤的快速、良好恢复。老年下肢骨折患者的手术治疗,安全性是需要重点关注的问题。老年下肢骨折患者存在身体机能衰退、合并多种基础疾病、机体应激能力下降等情况,增加了手术治疗的复杂性和风险性[8]。老年下肢骨折患者的手术治疗,需要结合患者的个体情况,加强对手术操作各个步骤、环节的管理和控制,减少风险因素的干扰,保障手术治疗的安全性。在老年下肢骨折患者的手术麻醉环节,麻醉方式、麻醉药物的选择十分关键[9]。
全身麻醉是常用的麻醉方式,在经过静脉麻醉、吸入麻醉后,患者可以快速进入无意识、无感觉的状态,便于实施手术操作,可以有效消除患者的痛苦与恐惧。在麻醉维持阶段,能够按照手术操作的相关需求,对于麻醉深度进行适当调节,获得良好的麻醉效果。但是在全身麻醉期间,会对患者的呼吸功能、认知功能产生负面影响,增加手术治疗的风险。术后恢复期间,部分患者会出现认知功能损害[10]。在老年下肢骨折患者的手术治疗中,相比于全身麻醉,腰-硬联合麻醉是更为安全、有效的麻醉方式。联合应用腰麻、硬膜外麻醉方法,经腰椎间隙穿刺,在蛛网膜下腔注入麻醉药物,对于脊髓、脊神经根形成阻滞作用。然后,穿刺硬膜外腔,留置导管,注入麻醉药物[11]。腰麻的实施,能够建立麻醉平面。硬膜外麻醉的实施,能够起到调节麻醉平面、延长麻醉时间的作用。腰-硬联合麻醉的应用,在获得良好麻醉效果的同时,可以减少麻醉药物使用剂量,进而提高麻醉的安全性,有助于术后认知功能的良好恢复[12]。
本组研究结果显示,观察组老年下肢骨折患者手术麻醉期间平均动脉压、心率变化幅度更小,麻醉后5 min、15 min、术毕等时间点的平均动脉压均高于对照组(P<0.05),心率水平均低于对照组(P<0.05),说明观察组患者手术麻醉期间的血流动力学更加稳定,进而凸显出腰-硬联合麻醉的优势。观察组并发症发生率低于对照组,反映出腰-硬联合麻醉在安全性方面的优势。观察组术后12、24、72 h 的MMSE评分低于对照组,说明腰-硬联合麻醉可以降低认知功能损害的发生风险。两组患者术后的各项炎性因子指标均升高,与手术创伤引起的炎性反应有关,观察组术后的炎性因子指标低于对照组(P<0.05)。由此可见,相比于全身麻醉,腰-硬联合麻醉在老年下肢骨折患者手术治疗中的应用,有助于减轻炎性反应。综上所述,腰-硬联合麻醉在老年下肢骨折患者手术治疗中的应用,能够有效维持手术麻醉期间的血流动力学稳定,充分保障麻醉的安全性。

