HIV感染者/AIDS患者手术病历750份抗菌药物应用情况调查
于时涛,杨娟,陈怡
作者单位: 550004 贵阳市公共卫生救治中心
人体免疫功能会随着人类免疫缺陷病毒(HIV)入侵人体并长期大量复制而受到破坏,当HIV感染者体内CD4+T淋巴细胞计数下降至200 个/μl以下时,可被诊断为获得性免疫缺陷综合征(AIDS)[1]。HIV感染者/AIDS患者免疫功能紊乱或低下,均是造成术后并发症或术后感染的独立危险因素[2-4]。针对此类患者,加强围手术期管理和预防性应用抗菌药物对防止术后并发症或术后感染十分重要,故合理、规范、安全地预防性使用抗菌药物是外科临床面临的重要课题。本研究对750份HIV感染者/AIDS患者手术病历抗菌药物应用情况展开调查与分析,以期了解贵阳市公共卫生救治中心HIV感染者/AIDS患者在外科开展手术治疗前后抗菌药物的使用情况,报道如下。
1 资料与方法
1.1 资料来源 从医院信息管理(HIS)系统调取2020年1月—2023年3月于贵阳市公共卫生救治中心接受手术治疗的HIV感染者/AIDS患者手术病历,排除穿刺、淋巴结活检、针灸等相关病历,共计750份。
1.2 方法 设计调查分析表,基本情况包括患者病历号、所在科室、手术名称及手术时间等;抗菌药物使用包括是否预防用药、用药适宜性、药物选择、给药时机、给药疗程等相关信息。
1.3 评判标准 围手术期抗菌药物合理使用是根据《抗菌药物临床应用指导原则(2015年)》(简称“指导原则”)[5]和《国家抗微生物治疗指南》进行评价。
2 结 果
2.1 基本情况 750份手术病历所涉患者634例,其中男485例,女149例;年龄4~89(47.60±16.21)岁;患者术前CD4+T淋巴细胞计数200~500 个/μl 者占比最大,为69.87%,见表1。

表1 患者术前CD4+T淋巴细胞水平情况
2.2 各类切口及科室分布 病历涉及各类切口共1 286例次,其中Ⅱ类切口占比最多,为45.33%;各类切口涉及的科室有肛肠外科、泌尿外科、普外科,见表2。
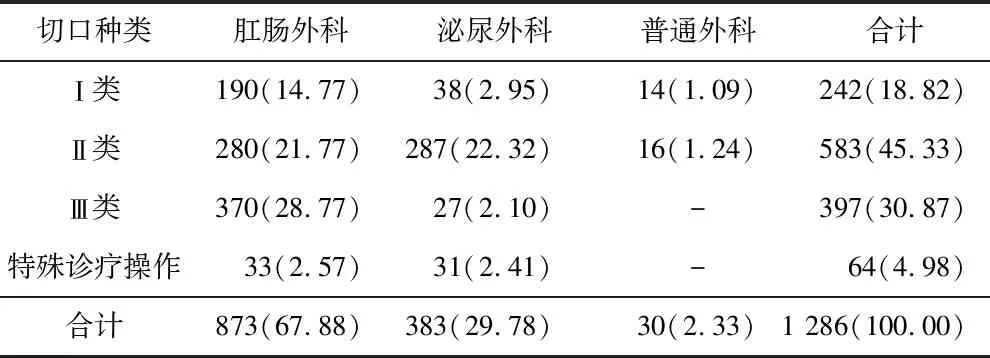
表2 各类切口及科室分布情况 [例次(%)]
2.3 抗菌药物使用情况 750份病历中预防和治疗感染而应用抗菌药物的有630份,抗菌药物使用率84.00%,抗菌药物消耗量(累计DDDs)7 411.94[其中预防用累计DDDs 1 467.19(19.79%);治疗用累计DDDs 5 944.75(80.21%)],抗菌药物使用强度51.85%,送检率61.60%,Ⅰ类切口抗菌药物预防使用率52.00%。住院天数中位数15.00 d,抗菌药物使用天数中位数7.00 d,抗菌药物金额中位数304.50元。750份手术病历用于预防和治疗感染的抗菌药物医嘱共计1 762条,其中用于围手术期预防感染720条,用于治疗感染1 042条;共涉及31种抗菌药物,这些抗菌药物包括:β-内酰胺类(第1、2、3代头孢菌素)、头霉素类、氧头孢烯类、青霉素类、林可酰胺类、大环内酯类、碳青霉烯类、糖肽类、喹诺酮类、咪唑衍生物、甘氨酰环素类和抗真菌药物;其中β-内酰胺类中第1、3代头孢菌素使用率最高;围手术期抗菌药物使用情况见表3。
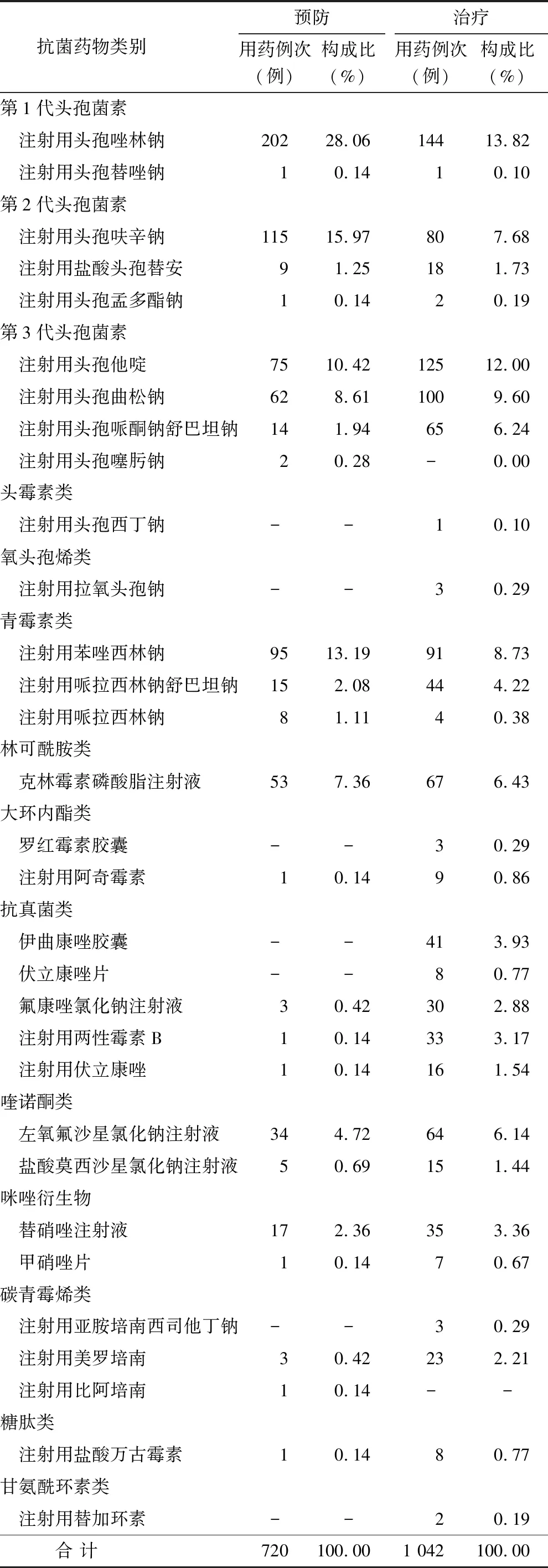
表3 围手术期抗菌药物使用情况
2.4 围手术期抗菌药物使用时机 围手术期预防感染的抗菌药物医嘱720条,其中术前数日开始执行的医嘱126条,最早于术前18.5 d即开始应用抗菌药物,远超指导原则中“皮肤、黏膜切开前0.5~1 h”的建议;术后继续执行的医嘱80条,最迟于术后14.6 d停止,远超指导原则中“24 h或48 h”的建议,围手术期抗菌药物使用时机见表4。
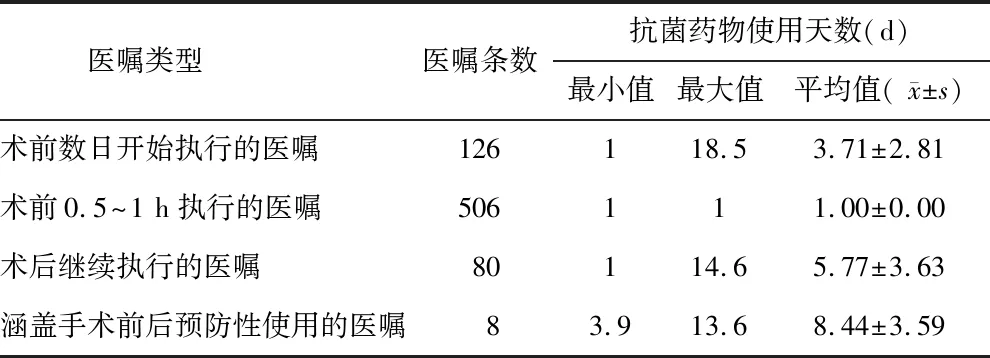
表4 围手术期抗菌药物使用时机
3 讨 论
有研究提示CD4+T淋巴细胞作为衡量患者机体免疫功能的重要指标,与HIV感染者/AIDS患者术后发生并发症的风险呈负相关[6]。当HIV感染者/AIDS患者CD4+T淋巴细胞计数<100 cell/μl时手术死亡风险和感染性并发症发生风险均明显增加[7]。CD4+T淋巴细胞计数也是HIV感染者/AIDS患者手术切口愈合的重要相关因素之一[8-9]。本次调查结果显示,750份手术病历,患者手术前CD4+T淋巴细胞水平≤ 200 个/μl有183份,占比为24.40%,200~500 个/μl有524份,占比为69.87%,>500 个/μl有43份,占比为5.73%。CD4+T淋巴细胞计数是HIV感染者/AIDS患者的术前重要评估指标,临床通过评估患者术前CD4+T淋巴细胞计数,以便将需要手术的HIV感染者/AIDS患者进行分层管理,针对不同免疫层级的患者选择合理手术时机,并采用个体化手术方式。有专家共识推荐,当患者CD4+T淋巴细胞计数>500 个/μl时,HIV感染者的手术实施与常规患者相同[10]。但当患者CD4+T淋巴细胞计数在200~500 个/μl时,医师需引起重视,在充分控制患者并发症基础上,制定能够缩小手术范围,减少手术创伤的个体化手术方案,避免术后并发症和机会性感染的发生几率。当患者CD4+T淋巴细胞计数< 200 个/μl时,非必要情况下应尽量考虑择期手术[11-12]。如果是急诊手术,需要先纠正HIV感染引起的急性和慢性免疫系统紊乱,并尽量避免大手术,可以考虑微创治疗或推迟手术,等待患者的免疫系统功能恢复。如果确实需要进行急诊手术,需要与患者和家属进行充分沟通,说明手术的利弊和可能出现的风险。此外,这类患者术前要考虑启动肺孢子菌肺炎和其他真菌感染的一级预防。
本次调查结果显示,750份手术病历涉及各类切口共1 286例次,其中Ⅰ类切口242例,占比为18.82%,Ⅱ类切口583例,占比为45.33%,Ⅲ类切口397例,占比为30.87%,特殊诊疗操作64例,占比为4.98%,纳入的750份手术病历涉及的科室有肛肠外科(873份)、泌尿外科(383份)、普外科(30份)等,且手术种类涉及较为广泛。由此可见,该院收治的HIV感染者/AIDS患者手术种类较多,切口主要以Ⅱ类(清洁—污染)和Ⅲ类(污染)切口较为常见,加之此人群免疫情况的特殊性,以及发生术后相关机会性感染,这都是造成围手术期使用抗菌药物多的主要原因。同时,这类患者围手术期仍存在抗菌药物的选择不合理,预防用药时机不准确和预防用药维持时间过长情况。临床药师可根据这些情况采用科学的质量管理工具,并结合目前国内指南、专家共识从实验室指标、药物重整等方面制订相关评估内容,协助外科医师开展患者术前评估,制订围手术期抗菌药物方案,加强药学监护,严格控制术前使用时间、使用时机和术后使用时长,积极评价预防效果。
通过分析还可看到,外科收治的需要手术的HIV感染者/AIDS患者由于抗菌药物广泛长期使用,很难达到国家抗菌药物临床应用管理评价指标相关要求。而围手术期抗菌药物的贡献值相对较小,所以临床药师除在围手术期合理使用抗菌药物外,还应建议外科加强多学科会诊,促进HIV感染者/AIDS患者在外科开展的机会性感染治疗更加准确、合理,临床药师则应协助做好用药方案的评估、评价工作。
临床药学作为医院高质量发展的重要组成部分,临床药师应积极从事后点评转型为事前参与,通过对临床用药情况分析,找准开展临床工作切入点,为患者、医护提供有效的药学服务,促进患者的用药安全和有效性。
利益冲突:所有作者声明无利益冲突。

