支气管镜模拟仪联合BOPPPS 模式在教学中的应用
康秀文 牟志芳 季春妍 张趁英
1 连云港市第一人民医院(徐州医科大学附属连云港医院、南京医科大学康达学院附属第一医院)重症医学科 江苏连云港 222002 2 连云港市第一人民医院(徐州医科大学附属连云港医院、南京医科大学康达学院附属第一医院)内镜中心 江苏连云港 222002 3 连云港市第一人民医院(徐州医科大学附属连云港医院、南京医科大学康达学院附属第一医院)呼吸与危重病医学科 江苏连云港 222002
0 引言
支气管镜于1897 年由耳鼻喉科医生Gustav Killian 引入,用于去除气道中的异物,此时为硬质支气管镜[1],1954 年首次报道了通过柔性纤维束传输视觉图像的情况[2],十多年后,一位名叫Peter Murphy 的英国麻醉师使用纤维胆道镜对患有斯蒂尔氏病的患者进行了鼻腔插管[3],完成了第一次肺部显微镜的检查,随着技术的进步,目前纤维支气管镜已经广泛应用于临床,这种技术不仅使人们对肺部气道解剖学有了新的认识,并且加速了肺部疾病的医学发展,成为了肺部疾病的首选诊断工具,并很快获得了世界范围的认可。
纤维支气管镜检查是诊断和治疗各种呼吸系统疾病的宝贵工具,它可以直观地对气道检查,可明确诊断肺部病变,也可以采集肺分泌物或组织样本进一步明确病原学;同时纤维支气管镜可用于治疗干预,例如插入气管导管、取出吸入的异物、清除顽固的分泌物,促进咯血患者的止血,滴注药物,协助放置气道支架等等。在纤维支气管镜引入临床后,就被认为在诊治肺部疾病方面具有巨大的潜力,但是纤维支气管镜属于有创侵入性操作,具有大出血、窒息等高风险致命因素,临床教学存在一定困难,笔者所在教学组尝试采用支气管镜模拟仪联合BOPPPS 教学模式,取得了一定的经验。
1 纤维支气管镜教学与模拟训练
纤维支气管镜在临床上属于有创操作,具有较高的风险性,可出现气道大出血甚至窒息死亡,难以在患者身上实际教学,培养一名合格的纤维支气管镜检查医生成本极高,而模拟训练可以缓解纤维支气管镜培训一定的困境。面对日益紧张的医患关系,临床医学越来越侧重于患者的安全性和质量,导致目前在患者身上进行医疗实践越发艰难,医学教育中的模拟是一种有效的教学方法,可以在不损害患者利益的情况下实现学习和教学过程的标准化,基于模拟的临床教育是指使用患者模拟器进行的各种活动,包括设备、受过培训的人员、逼真的虚拟环境和角色扮演,而不仅仅是人体模型。通过模拟真实的纤维支气管镜临床场景,可以培训新手,帮助他们培养有效的技术技能,练习罕见的紧急情况。支气管镜的教学可以通过支气管镜模拟仪进行并模拟各种疾病情况,进而培养医学生的临床技能,提高学生临床综合能力,并有效避免对患者的伤害。
纤维支气管镜模拟教学的优势与其他模拟教学一样,包括提供即时反馈的能力、重复练习学习、将模拟融入课程、根据学生情况调整难度级别、个性化学习以及对不同类型学习策略的适应性[4],同时与传统的医学培训方法相比,模拟训练提供了几种潜在的优势:首先,模拟器允许在一个安全可控的环境中学习和练习技术技能,不会对患者的健康造成伤害;其次,在一个对医疗差错的认识和对患者安全的关注不断增加的时代,采用模拟器进行培训可以提高技术技能,这样的机会是无价的;再次,模拟器让学习者有机会有意识地练习[4],这是获得技能和专业知识的一个重要因素。
纤维支气管镜模拟教学的目的是使学生掌握其操作方法,教学模拟提供了一种新的学习方法,与通常的教学形式相比,教学模拟是活跃的,它还提供了一个反思学生自我表现的机会(反思练习、反馈和汇报),这种做法可能是标准化、定期和重复的,并且有触觉和视觉反馈的可能性;而且模拟器允许对学员进行自我评估,从而允许改进。模拟只是教育或安全计划的一部分,而不是计划的重点。模拟的设计必须考虑到学习者是谁以及他们必须学习什么,学生掌握操作方法是教学核心,这需要合适的教学方法来完成这一目标,而BOPPPS 教学模式或许是比较好的选择。
2 BOPPPS 教学模式
BOPPPS 教学模式包括6 个教学过程,依次为:导言(bridge-in)、学习目标(obiective)、前测(pre-assessment)、参与式学习(panicipatory leaming)、后测(post-assessment)、总结(summary)[5],是源自加拿大教学技能工作坊(instructional skills workshop,ISW),师生互动是BOPPPS 教学模式的核心,该模式强调了以学生为中心的教学理念,最核心环节是参与式学习。BOPPPS 模型具有明确的特点:首先,其采用“六大模块”,分别指向六大要素,这使得教学思路非常清晰,对每一个要素均可开展针对性的设计和训练;其次,BOPPPS 模型坚持以学生为中心,注重参与式学习,充分调动学生的主观能动性;最后,教学反馈是学习者对学习感受、教学事实的反馈,实践中经常会出现与教学者的预期不同的情况,“前测”和“后测”可及时获取学生反馈信息,适时调整教学内容和教学进度,同时也对教学设计提出了更高的要求。
BOPPPS 教学模式以学生为中心,注重学生学到了多少,并从学生的反馈中了解学生的掌握程度。在课堂开始,充分调动学生的学习兴趣,促进学生快速进入主动学习的状态。在课堂中,教师应该帮助学生明确自己现在什么学况下、有哪些学习资源、将要完成什么学习任务。根据前测或摸底,教师以丰富的教学形式使学生积极参与到课堂学习中,使学生主动探索学习、深入学习、创造学习。总之,师生互动、学生积极参与的学习是整个BOPPPS 教学模式的精髓所在。然而,BOPPPS 模型的六大要素并非一定是独立进行,顺序也可有所调整,例如引入、目标、前测可放在一起,目标和引入可交换顺序,后测和总结可一起进行等等。
BOPPPS 教学模式目前在医学教学中逐渐应用并取得一定的效果。在一项对口腔医学生施教的研究中发现,应用BOPPPS 教学模式可以激发牙科医学生的学习兴趣和积极性,提高学生的思维能力,并帮助教师产生创新的教学理念,提高教学质量[6]。Xiao-Yu Liu 等[7]在一项关于生理学教育中的研究中发现,基于BOPPPS 的混合型教学可能是一种更有效的教学模式,它有助于提高生理学教学的有效性,这归因于其教学的可重复性和灵活性。同样,在关于健康服务管理入门课程的教育研究中发现,基于BOPPPS 教学模型可以激发学生的积极性和兴趣,提高学生的学习技能、主动性和动力,并提高自主学习能力、学习成绩和教学质量[12]。然而在纤维支气管镜的教学中尚未见BOPPPS 教学模式的应用。
3 支气管镜模拟仪联合BOPPPS 教学模式的应用
一个普遍的误解是,昂贵的模拟器等同于好的模拟训练,而良好模拟系统的基准不是模拟器,毫无疑问是合格教师,为了在模拟器的帮助下成功地传达知识,需要合格和训练有素的教师,他们可以以结构化的方式传达明确定义的学习目标。人们常常误认为一个好的临床医生一定是一个好的教师,实际上并非总是如此,因此具有相应学科特征的教学法正越来越多地在医学中确立自己的地位,这意味着,教师除了其医学能力外,还应该在模拟领域具有适当的能力。作为纤支镜的教学,一个优秀及合格的医学专业教师必不可少。
传统的纤维支气管镜教学通常以教师讲授理论的方式进行,学生在教师讲授演示过程中缺少参与和思考,积极性较差,而且没有独立操作的可能,整体教学效果较差,这可能会抑制学生的学习主动性和积极性,从而导致他们的学习积极性下降,学生创新人才的发展受到限制[8]。
教学组采用支气管镜模拟仪联合BOPPPS 模式培训纤维支气管镜的使用取得了良好的教学效果,本文以支气管镜模拟仪联合BOPPPS 模式设计教学课程(表l),从教学内容可以看出,以支气管镜模拟仪联合BOPPPS 模型设计教学,注重动手操作、引导学生主动参与,并进行交流、讨论,教师在课前发布本次实验视频观看任务和相关操作视频,前测检查预习效果,通过模拟操作总结实纤维支气管镜检查的重点和注意事项,将大部分课堂时间交给学生自主完成实验,教师以引导和陪伴者角色辅助完成实验目标,最后通过后测和总结形式对课堂学习目标进行巩固,这很好调动了学生的积极性,课堂效率明显提高。
4 高仿真支气管镜模拟仪联合BOPPPS 教学模式对医学生学习效果的影响
基于之前的传统教学模式,教学组实施了支气管镜模拟仪联合BOPPPS 模式培训,先后共80 名医学生进行了学情调查,表2 的调查结果显示,90%的医学生认为提高了学习的兴趣,93.75%的医学生认为更加明确了学习目的,91.25%的医学生认为提高了主动学习的积极性,92.5%的医学生认为有助于培养自己的自主学习能力,93.75%的医学生认为提高了学习效率,可见支气管镜模拟仪联合BOPPPS模式的培训方法可改善教学质量,值得推广。

表1 纤维支气管镜教学设计
传统的教学方法以教材为主,将课程内容全部呈现在课堂上,强调从导论课开始记忆基本概念和内容,这些缺点直接损害了学生学习导论课程的积极性、主动性和积极性,从而降低了该课程的学习效果。支气管镜模拟仪联合BOPPPS 教学模式能激发他们学习本课程的兴趣,有助于提高他们掌握纤维支气管镜的操作,其中一个原因是该模式可以帮助学生自主学习、集中学习和学习保持,将内容与真实环境联系起来,更容易引起学生的注意,激发学生的兴趣,并且可以激发相互合作精神,从而促进学生之间的互动和情感。教师则可以随时关注教学反馈,使教学时间和内容的分配更加合理,满足了学生的需求。
5 结束语
采用支气管镜模拟仪联合BOPPPS 模式培训纤维支气管镜的使用,可以引导医学生主动参与学习,改变了教学中单纯以接受信息为主的现状,可改善教学质量,值得推广。然而,本研究也存在一定的局限性。首先,样本量不够大,只有80 名学生参与了这项研究;其次,表2 中使用的引导性问题和问题的二分性可能会造成一些偏见,相关研究需要进一步探讨。
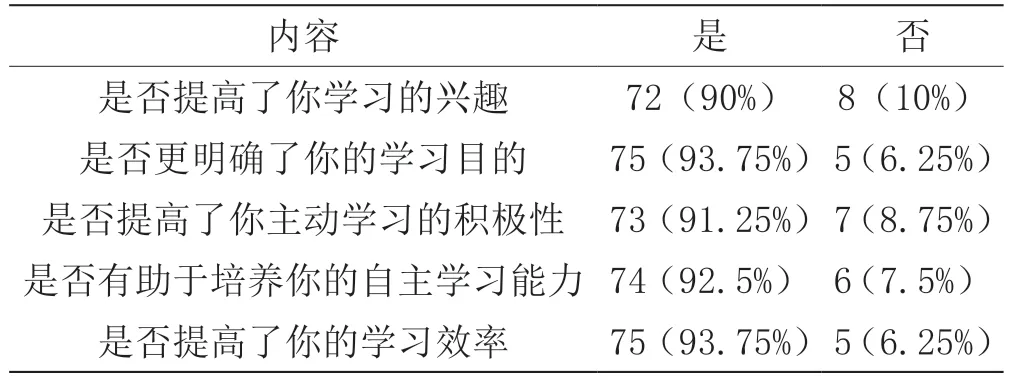
表2 BOPPPS+纤支镜模拟训练系统教学方法问卷结果

