肥胖的危害与防治
吕媛?潘霖

《礼记》曰:“肤革充盈,人之肥也。”汉代许慎著《说文解字》释:“肥,多肉也。”凡此可见,对肥胖的记载自古便已有之。中医对肥胖的认识始于《黄帝内经》,后世医家对此也有论述。
世界卫生组织(WHO)明确认定:肥胖症是全球最大的慢性疾病。从1975年到2016年,全球5~18岁儿童和青少年超重[BMI=体重(kg)/身高(m)2,24 kg/m2≤BMI<28 kg/m2]或肥胖(BMI≥28 kg/m2)的患病率从4%增加到18%,增幅超过4倍。2016年,有39%的成人(男性39%,女性40%)超重,约有13%的成人(男性11%,女性15%)肥胖。根据2017年全球疾病负担统计,每年有超过400万人死于超重或肥胖。
面对如此严峻的形式,我们很有必要再谈谈肥胖的危害与防治,提醒大家重视。
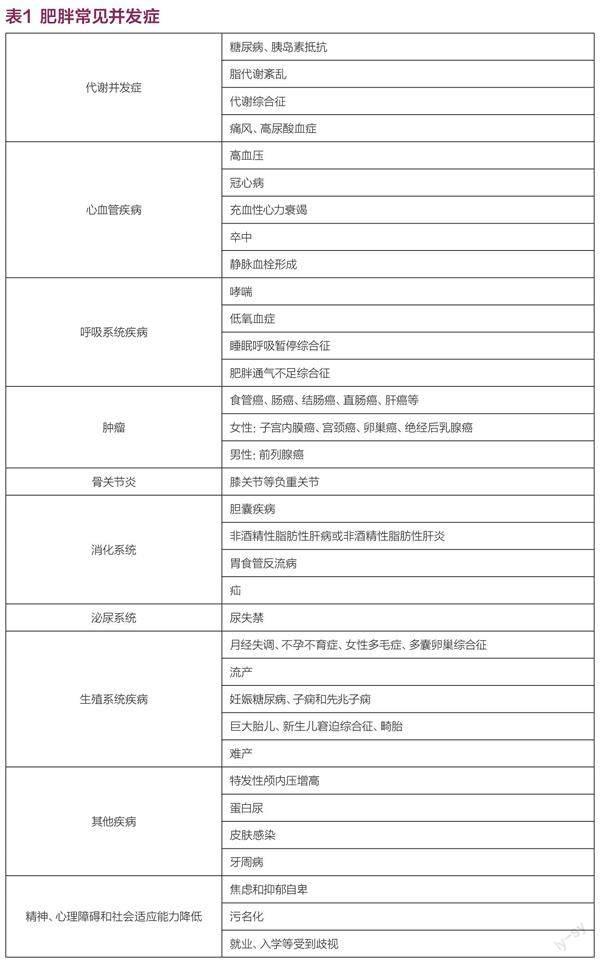
一、肥胖的并发症
肥胖不仅影响形体美观,更严重的是容易引起多种并发症(表1);而且,肥胖者的预期寿命远远短于正常体重者。
二、肥胖的治疗
肥胖治疗的主要原则是减少热量摄入及增加热量消耗。建议制订个体化减肥目标,以饮食、运动等行为治疗为主,必要时辅以药物或手术治疗。继发性肥胖症针对病因进行治疗,各种并发症及伴发病给予相应处理。
1.饮食治疗
饮食治疗是肥胖最基本的治疗方法,相对更适合轻度和中度肥胖患者。饮食治疗主要是限制患者对热量的摄入,使摄入小于消耗。限制糖和脂肪的摄入量,同时供给充足的营养素,如必需氨基酸、维生素、矿物质等。此时,尤其应注意保证足量的蛋白质供给,以减少减重造成的蛋白质丢失。
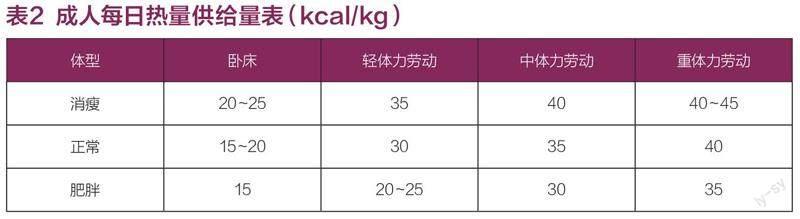
(1)确定合适的热量摄入。每日所需总热量=理想体重(kg)×每千克体重所需热量(kcal/kg),如表2。
(2)确定适当的营养素分配比例。蛋白质占总热量的15%~20%,脂肪占比<30%,碳水化合物占比为50%~55%。其中,蛋白质应以优质蛋白为主(≥50%),如蛋、奶、肉、鱼及大豆蛋白质;摄入足够新鲜蔬菜(400~500 g/天)和水果(100~200 g/天);避免油炸食品、方便食品、快餐、巧克力和零食等;适当增加膳食纤维、非吸收食物及无热量液体以满足饱腹感。
(3)常用的减重膳食。这里简单介绍4种:
—限制热量平衡膳食。在限制能量摄入的同时保证基本营养需求,结构应具有合理的营养素分配比例。共有3种方法:①在目标摄入量基础上按一定比例递减(减少30%~50%);②在目标摄入量基础上每日减少500 kcal;③每日热量供给1000~1500 kcal。该方法适用于所有需要体重控制者。
—低热量膳食。在满足蛋白质、维生素、矿质、膳食纤维和水的基础上,适量减少脂肪和碳水化合物的摄取,成人每日摄入热量不低于1000 kcal。极低热量膳食指每日摄入400~800 kcal热量,所需热量主要来自蛋白质;脂肪和碳水化合物摄入受到严格限制。需要提醒的是,该方法不适合妊娠期和哺乳期妇女及生长发育期的青少年。
—高蛋白质膳食。每日蛋白质摄入量占总热量的20%~30%或1.5~2.0 g/kg。该方法有助于改善单纯性肥胖伴血脂异常,适用于单纯性肥胖患者。
—轻断食膳食。1周内5天正常饮食、其他2天(非连续)摄取平日热量的1/4(女性500 kcal/天,男性600 kcal/天)的饮食模式,也称间歇式断食模式。该方法适用于伴有糖尿病、高脂血症、高血压的肥胖患者,不适用于存在低血糖风险、低血压和体质弱的人,长期使用可能导致营养不良或酮症。
2.运动治疗
经验显示,将运动治疗与饮食治疗相结合并长期坚持,可以预防肥胖或使肥胖患者体重减轻。需要注意的是,运动治疗应循序渐进,有心血管并发症和肺功能不好的人尤须慎重。
3.药物治疗
(1)药物治疗适应证。包括:①食欲旺盛,餐前饥饿难忍,每餐进食量较多;②合并高血糖、高血压、血脂异常和脂肪肝;③合并负重关节疼痛;④肥胖引起呼吸困难或有阻塞性睡眠呼吸暂停综合征;⑤BMI≥24 kg/m2有上述合并症情况,或BMI≥28 kg/m2不论是否有合并症,经过3~6个月单纯控制饮食和增加活动量处理仍不能减重5%,甚至体重仍有上升趋势者,可考虑用药物辅助治疗。
(2)药物治疗禁忌证。包括:①儿童;②孕妇、哺乳期妇女;③对该类药物有不良反应者;④正在服用其他选择性血清素再摄取抑制剂。
(3)常用药物。这里简单介绍3种:
—肠道脂肪酶抑制剂,如奥利司他。奥利司他是胃肠道胰脂肪酶、胃脂肪酶抑制剂,可以减少脂肪的吸收。
—兼有减重作用的降糖藥物,如二甲双胍。二甲双胍能促进组织摄取葡萄糖和增加胰岛素的敏感性,有一定的减重作用,但尚未获批用于肥胖症的治疗,对伴有糖尿病和多囊卵巢综合征的病人有效。
—GLP-1受体激动剂,如利拉鲁肽。利拉鲁肽可通过抑制食欲、减少胃排空、促进白色脂肪棕色化发挥减重作用。
4.手术治疗
手术治疗能显著降低严重肥胖患者的心血管死亡和全因死亡率。但是,手术治疗可引起营养不良、贫血、消化道狭窄等,需严格把握适应证。
(1)手术治疗适应证。包括:①BMI≥35 kg/m2,伴或不伴代谢病及相关疾病;②27.5kg/m2<BMI≤34.9 kg/m2,且伴有经改变生活方式和药物治疗血糖控制不佳的2型糖尿病,或伴有2种以上其他代谢病及相关疾病。
(2)手术禁忌证。相对禁忌证包括:①滥用药物或酒精成瘾者;②智力障碍或严重精神疾病者;③不能配合术后饮食及生活习惯改变者;④全身状况差,主要器官功能严重障碍,难以耐受全身麻醉或手术者;⑤癌症、肝硬化门脉高压、腹壁巨大疝和严重腹腔黏连者。
(3)手术方式。目前最常用的是袖状胃切除术和Roux-en-Y胃旁路术。
在此,需要强调的是,针对肥胖的治疗不应只局限在生活方式干预、手术减重等生理层面,还应同时关注患者的心理建设,包括心理评估及心理、行为治疗。肥胖人群中心理问题的发生率高于正常人群,超重和肥胖儿童、青少年感受到的压力则更大,自我意识水平、社会交往能力及自尊水平也更低,而这种消极的心理状态又会进一步加深超重和肥胖程度。在治疗过程中,我们应对肥胖患者表达充分的尊重,仔细倾听并建立信任,通过心理评估及时发现可能存在的心理问题并给与积极的引导、干预,增加患者减重治疗的信心,提高治疗效果。与此同时,以社会支持为基础的家庭干预也必不可少,不仅可以改变患者的健康行为,对整个家庭的体质量、饮食习惯、活动水平等健康相关行为也会产生积极影响。
三、特殊人群的临床诊疗
1.儿童及青少年肥胖
儿童及青少年超重与肥胖的诊断推荐依据同年龄、同性别BMI的百分位数来界定:一般来说,BMI位于同年龄、同性别85%~95%之间的人群可诊断为超重,而位于95%以上的人群可诊断为肥胖。推荐肥胖儿童及青少年平均每天进行不低于60分钟的中高强度运动,主要是有氧运动;其中,應包含≥3天/周的高强度有氧运动以及增强肌肉、骨骼的力量训练。不仅如此,还应限制久坐和静坐时间,并保证充足睡眠,这样才能更好地实现体重控制。推荐以家庭为单位,父母或监管人共同参与的体重管理模式—经验显示,以家庭为基础的行为方式干预,可明显改善儿童及其父母的体重水平。
2.肥胖女性合并妊娠
肥胖女性合并妊娠会增加母体及胎儿围产期并发症的发生风险,而且相关效应可持续对后代产生不良影响。因此,从备孕起直至妊娠结束,所有肥胖女性均应进行积极的体重管理,以达到优生优育的目的。鼓励肥胖女性在备孕期间通过饮食调整等生活方式干预积极控制体重。
3.老年性肥胖
老年性肥胖是一种比较特殊的肥胖状态。老年体重增加和脂肪分布改变是一种自然衰老的表现,也是一种生理适应的过程。老年人适当的体重增加对骨量减少及对外界应激的反应能力可能有一定的保护作用,但过度肥胖、脂肪异位沉积和伴发疾病是导致器官功能障碍的重要危险因素。老年人的减重治疗宜缓不宜快,宜少不宜多,同时饮食以提高营养密度为主,运动以有氧运动为主且不应过度,可适当增加耐力运动,避免体重显著下降。同时,积极治疗原发病及伴发病,防止体重反复和病情进展。
4.医源性肥胖和继发性肥胖
某些药物或疾病状态可导致继发性体重增加,严重者可出现肥胖及相关疾病的临床表现。对于继发性肥胖患者,积极治疗原发病是实现体重控制的主要方法。
四、肥胖的预防
1.筛查
所有成年人应每年用BMI、腰围测量法筛查1次,并对肥胖及超重患者进行糖尿病筛查。首次筛查结果正常者,建议每3年至少重复筛查1次;初始结果异常者,应考虑更频繁的检测。肥胖及超重患者应至少每半年检测1次血压和血脂。
2.预防措施
预防肥胖应早从儿童时期开始,尤其是加强针对青少年的健康教育,包括:平衡摄入和消耗能量,维持正常体重;限制脂肪摄入,用不饱和脂肪代替饱和脂肪;增加蔬菜、水果、豆类以及谷物和坚果的摄入,同时减少简单糖类的摄入。除此之外,在采取健康饮食的同时,每天保持至少30分钟规律的、中等强度的运动;必要时,可以增加运动强度。

