经尿道前列腺电切术联合内分泌治疗晚期前列腺癌的效果分析
谢平波 ,刘明生 ,周红庆 ,武绍梅 ,邵 涛 ,郭 峰
(1)曲靖市第一人民医院泌尿外科,云南 曲靖 655000;2)昆明医科大学临床技能中心,云南 昆明 650500)
近年来随着社会的发展和饮食结构的改变,前列腺癌逐渐成为我国男性常见的恶性肿瘤之一。由于我国医疗资源分布不均及国民健康筛查意识的缺乏,大多数患者就诊时多处于前列腺癌的中晚期,失去了根治手术治疗时机。在晚期前列腺癌患者中,排尿困难、血尿是常见症状,严重影响患者的生活质量。而经尿道前列腺电切手术(transurethral resection of prostate,TURP)是否能应用于前列腺癌患者的治疗目前仍存在争议。通过回顾性分析曲靖市第一人民医院2014 年1 月至2017 年12 月收治的87 例T3b、T4 期晚期前列腺癌患者效果,评估TURP 联合内分泌治疗是否影响前列腺癌的进展及远处转移,现报道如下。
1 资料与方法
1.1 一般资料
2014 年1 月 至2017 年12 月期 间收 治87 例伴有排尿困难症状T3b~T4 期前列腺癌患者,均符合以下纳入标准[1]:(1)穿刺病检确诊的T3b 或者T4 期前列腺癌患者;或者影像学检查高度可疑的T3b 或者T4 期前列腺癌患者;(2)IPSS 评分大于8 分;(3)超声检查残余尿大于50 mL;3 次以上尿潴留患者;或反复血尿患者;(4)α1 受体阻滞剂治疗效果不佳。排除标准:(1)不愿意接受手术的患者;(2)身体条件差无法耐受手术的 患者;(3)分期低于T3b 期的前列腺癌患者。纳入研究的87 例患者分为2 组:TURP 组(n=48),接受经尿道前列腺电切术治疗,术后再辅以规律内分泌治疗;对照组(n=39),单纯予以规律内分泌治疗。TURP 组年龄61~87 岁,平均(67.5±8.4)岁,血清PSA:12.54~78.62 ng/mL,平均(34.15±8.14)ng/mL,对照组年龄58~84 岁,平均(63.2±6.2)岁,血清PSA:15.76~85.42 ng/mL,平均(31.22±6.53)ng/mL,2 组患者治疗前情况对比分析,差异无统计学意义(P> 0.05),见表1。
表1 2 组治疗前基线资料对比()Tab.1 Clinical parameters of the patients before treatment of the two groups()

表1 2 组治疗前基线资料对比()Tab.1 Clinical parameters of the patients before treatment of the two groups()
IPSS: international prostate symptom score,国际前列腺症状评分;Qmax:maximum urinary flow rate,最大尿流率;RV:residual urine volume,残余尿量;PSA:prostate-specific antigen,前列腺特异性抗原;AGE:年龄。
1.2 治疗方法
TURP 组给予在麻醉下(常规行腰硬联合麻醉,对于合并腰椎骨转移的患者采取全身麻醉)行经尿道前列腺电切术,麻醉生效后取患者截石位,在生理盐水冲洗下经尿道外口植入奥林巴斯电切镜,观察膀胱内情况,标记双侧输尿管开口,避免损伤输尿管。退镜至后尿道,从膀胱颈口开始,顺行切除增生的前列腺腺体,远端以精阜为界,切除深度达前列腺包膜层。切除术后见后尿道开放良好,排尿通畅,常规留置22F 三腔尿管5~7 d。术后每日规律服用比卡鲁胺50 mg/d(50 mg/片,阿斯利康),2 周后给予醋酸戈舍瑞林缓释植入剂3.6 mg(3.6 mg/支,阿斯利康)皮下注射,每28 d 1 次。
对照组单纯采用标准内分泌治疗方案:在前列腺穿刺活检明确前列腺癌诊断后,每天规律服用比卡鲁胺50 mg(50 mg/片,阿斯利康),2 周后给予皮下注射醋酸戈舍瑞林缓释植入剂3.6 mg(3.6 mg/支,阿斯利康)皮下注射,每28 d 1 次。对于合并尿潴留的患者采取留置尿管引流。
1.3 疗效评价
评估患者术前国际前列腺症状评分(international prostate symptom score,IPSS),检测残余尿量(residual urine volume,RV)、最大尿流率(maximum urinary flow rate,Qmax)、前列腺特异性抗原(prostatespecific antigen,PSA)。术后随访60 个月,定期复查血PSA、RV、Qmax、IPSS。随访期内患者的死亡计算为生存率终点。每3 月定期复查患者CT、盆腔MRI、骨扫描检查,检测肿瘤进展情况。
1.4 统计学处理
统计学方法采用SPSS17.0 软件对资料进行统计学分析,计量资料以均数±标准差()描述。组内比较采用配对资料t检验,组间比较采用独立样本t检验。生存分析采用Kaplan-Meier 法。P< 0.05 为差异有统计学意义。
2 结果
2.1 TURP 组治疗3 个月前后的指标对比分析
TURP 组术后3 个月排尿困难症状缓解明显,各项指标较术前明显改善。PSA 指标也较术前明显下降(P< 0.05),见表2。
表2 TURP 组治疗前及术后3 个月指标变化()Tab.2 Clinical parameters of the patients before and after 3-month treatment in TURP group()
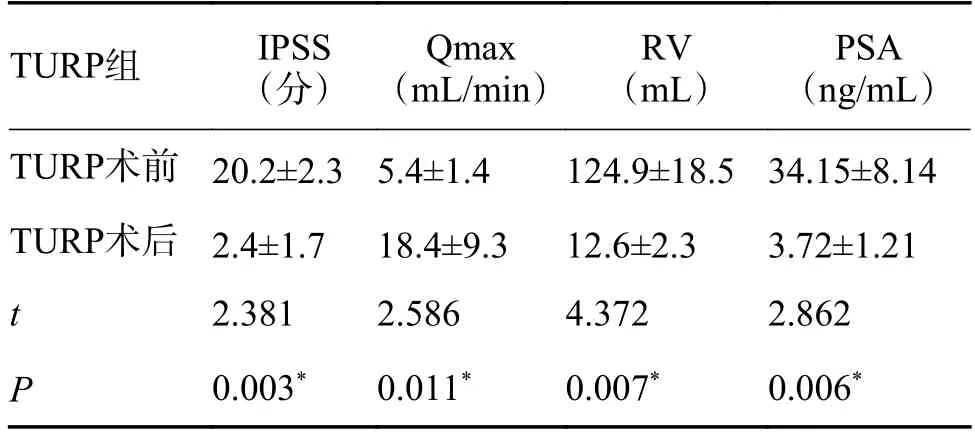
表2 TURP 组治疗前及术后3 个月指标变化()Tab.2 Clinical parameters of the patients before and after 3-month treatment in TURP group()
*P < 0.05。
2.2 2 组治疗后3 个月各指标的对比
在治疗3 个月后,TURP 组的IPSS、Qmax、RV、PSA 指标较对照组明显改善(P<0.05),见表3。
表3 TURP 组和对照组治疗后3 个月变化()Tab.3 Clinical parameters of the patients after 3-month treatment between the two groups()
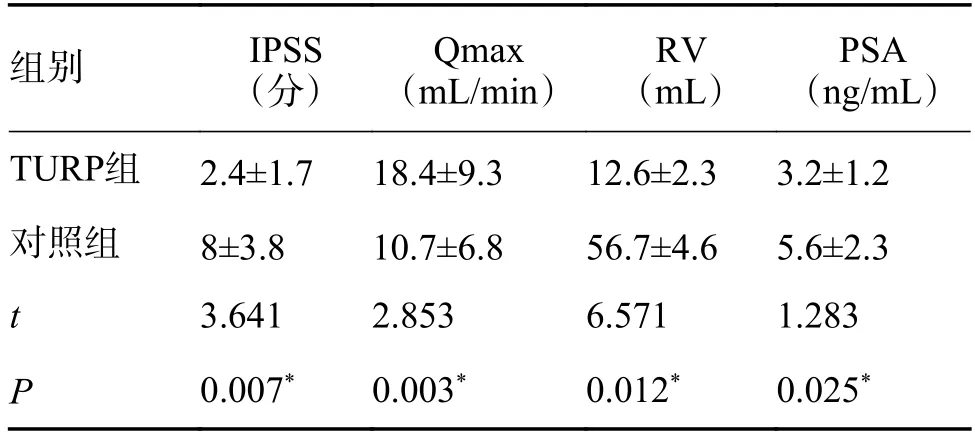
表3 TURP 组和对照组治疗后3 个月变化()Tab.3 Clinical parameters of the patients after 3-month treatment between the two groups()
*P < 0.05。
2.3 2 组治疗后PSA 均值的对比
2 组患者在接受规范的治疗后PSA 均值都逐渐下降,在刚开始治疗的12 个月里,TURP 组较对照组PSA 均值下降更明显(P< 0.05),但在治疗12 个月后2 组的PSA 均值对比,差异无统计学意义(P> 0.05),见表4。
表4 TURP 组和对照组治疗后PSA 均值变化[,ng/mL]Tab.4 Changes of mean PSA after treatment in the two groups[,ng/mL]

表4 TURP 组和对照组治疗后PSA 均值变化[,ng/mL]Tab.4 Changes of mean PSA after treatment in the two groups[,ng/mL]
*P < 0.05。
2.4 2 组患者5 a 生存分析
对2 组患者随访5 a,随访期内患者的死亡计算为生存率终点,采用Kaplan-Meier 法进行生存分析,TURP 组共死亡26 个,删失4 个,中位生存期53 个月;对照组共死亡27 个,删失6 个,中位生存期48 个月,对比分析发现2 组的生存无差异(P=0.734),见图1。
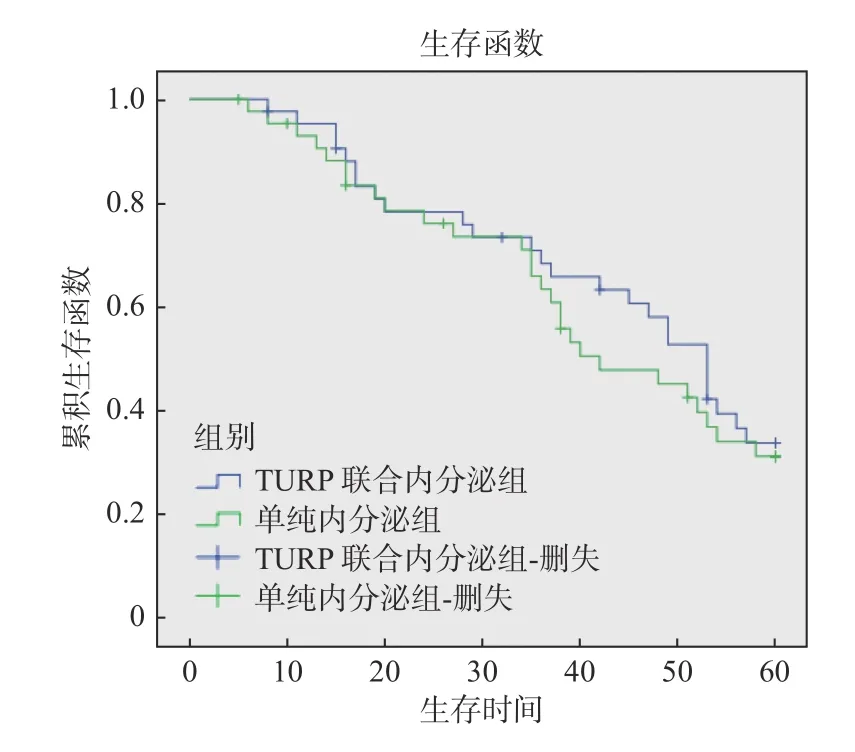
图1 2 组患者5 a 生存曲线(月)Fig.1 5-year survival curve of 2 groups(months)
3 讨论
在全世界范围内前列腺癌发病率不断攀升,逐渐成为第二常见的男性恶性肿瘤[2]。在我国三四线城市及欠发达地区,由于患者缺乏体检意识、特异性临床表现,早期前列腺癌诊出率低下,大多数患者进展为中晚期前列腺癌,出现伴随症状才到医院接受正规诊治。排尿困难是中晚期前列腺癌的最常见症状之一,严重影响患者的生活质量,也是患者就诊的最常见症状之一。
前列腺癌患者排尿困难的治疗方法有单纯药物治疗、膀胱造瘘术、导尿术、经尿道前列腺电切术等[3]。相比较而言,膀胱造瘘术和导尿术治疗方案需要较长留置尿管时间,并定期更换导尿管,对生活质量影响较大[4]。α1 受体阻滞剂的应用能在一定程度上改善排尿困难症状,但见效时间过长。而TURP 术较单纯药物治疗更加有效改善晚期前列腺癌患者排尿困难症状[5]。部分学者[6]也采取了激光前列腺切除术治疗晚期前列腺癌排尿困难,也取得了显著的疗效。通过对比研究,笔者发现TURP 术能明显改善前列腺癌患者排尿困难症状,大幅度提升患者尿流率,有效改善患者生活质量。而且治疗效果比α1 受体阻滞剂治疗更明显。此外,部分前列腺增生导致前列腺体积增大的前列腺癌患者接受单纯内分泌药物治疗后腺体缩小不明显,排尿困难症状改善不佳,最终仍需TURP 手术治疗或者长期留置导尿[7]。
目前TURP 应用于前列腺癌的治疗仍然存在争议[8],争论的中心是TURP 会不会加速肿瘤的进展。在早些年的研究中,Forman 等[9]对比研究认为TURP 组患者较穿刺活检患者更容易出现肿瘤转移,5 a 生存率降低。Krupski 等[10]认为TURP术会导致静脉窦开放,肿瘤细胞进入血管,加速癌细胞扩散。Young 等[11]通过回顾性分析研究,将TURP 视为前列腺癌患者生存的独立危险因素。黄凤鸣等[12]回顾性分析发现TURP 是导致患者出现早期雄激素抵抗(castration-resistant prostate cancer,CRPC)的独立危险因素,对于骨转移患者需要谨慎选择。但近些年来,更多的学者认为TURP 手术并不影响前列腺肿瘤的进展和后续治疗[13],前列腺癌患者TURP 术后生存率主要取决于术前原发肿瘤特征,而与TURP 手术关系不大[14]。Bai 等[15]研究发现TUPR 术并不会加重前列腺癌骨转移风险。也有学者从分子水平证实TURP 术后可明显降低前列腺癌患者血清血管内皮生长因子(VEGF)、转化生长因子β1(TGF-β1)、肿瘤坏死因子等水平,有助于预防肿瘤的发展及远处转移[16-17]。此外,越来越多的学者认为姑息性TURP手术是改善前列腺癌血尿、排尿困难症状的安全、有效的治疗方式[18-19]。
笔者在采取TURP 治疗前列腺癌的同时联合内分泌治疗,最大程度剥夺患者体内雄激素,增强抗肿瘤疗效。与对照组相比,TURP 组患者肿瘤进展情况没有显著差异,2 组患者的5 a 生存率无明显差异。除此之外,笔者发现TURP 组由于切除了大部分肿瘤组织,PSA 等指标呈现断崖式下降,在治疗早期PSA 指标明显低于对照组。这可能是因为TURP 手术切除了大部分的肿瘤组织,减少了肿瘤负荷,促使PSA 的迅速下降。国外学者也认为TURP 术为“减瘤手术”,不但可以改善前列腺癌患者排尿困难、血尿的症状,还可以改善和延长前列腺肿瘤对激素的耐受性,可降低发展为激素难治性前列腺癌的风险[20]。
经尿道前列腺电切术不但能快速解决前列腺癌患者排尿困难症状,而且还能提供更精确的病理诊断,为患者的后期治疗提供确切的依据[21]。TURP 术与前列腺穿刺术相比,取得组织标本更多,提升了前列腺癌确诊率。对部分疑似中晚期前列腺癌患者,直接采取TURP 手术,同步实现了前列腺癌的诊断和治疗,同时规避了前列腺穿刺活检术带来的风险,缩短了患者住院时间。而且TURP 组前列腺癌患者术后并未出现大出血、尿失禁等并发症,进一步说明TURP 是一种安全的治疗方式。
本研究结果也存在一些不足:(1)样本量较小,收集到病例数太少,需要进一步扩大研究对象;(2)研究不够深入,需要进一步深化到分子生物水平进行比较研究,明确TURP 方式对前列腺肿瘤的影响。
综上所述,笔者认为TURP 联合内分泌治疗能有效改善前列腺癌患者排尿困难症状,明显提升患者生活质量,同时并未加速肿瘤的进展,是一种安全有效的治疗方式。

