血管生成抑制蛋白1、血清沉默信息调节因子1、血栓素-B2在2型糖尿病肾病中的水平变化及与白蛋白尿进展的关系分析
蒋 琳,陆 璧,张 彦,李梦婷
(张家港澳洋医院内分泌科,江苏 张家港 215600)
糖尿病肾病(Diabetic kidney disease,DKD)是指由于糖尿病引起的肾功能损害,在2型糖尿病中更为常见,也是导致慢性肾脏病和最终发展为终末期肾病的主要原因之一[1-2]。糖尿病肾病在早期常表现为微量白蛋白尿或轻度肾功能损害,而随着病情的进展,病变会逐渐发展到晚期阶段[3]。到晚期,患者会出现大量蛋白尿和不可逆的肾功能损伤,最终可能导致肾衰竭[4]。因此,早期识别和诊断糖尿病肾病的发生具有重要的意义,通过检测相关标志物可以及早发现是否发生白蛋白尿进展,并采取相应的干预措施,以延缓疾病进展并保护肾脏功能[5]。
沉默信息调节因子1(Serum silence-message regulator 1,Sirt1)主要参与调控能量平衡、糖脂代谢水平、机体炎症反应以及氧化应激反应等生理过程。有研究指出,在糖尿病小鼠的肾脏中,Sirt1的表达水平降低,而通过使用Sirt1激动剂可以减轻糖尿病小鼠的肾脏损伤,并降低24 h尿蛋白含量,这表明Sirt1在DKD的发病过程中可能具有保护作用[6]。血管生成抑制蛋白1(Vascular endothelial growth inhibitor 1,VASH-1)是一种由内皮细胞分泌的蛋白质,可以与血管内皮生长因子(Vascular endothelial growth factor,VEGF)结合并阻断VEGF信号传导通路,从而抑制血管内皮细胞的增殖和迁移,可能参与糖尿病肾血管损伤的发生和发展[7]。血栓素-B2(Thromboxane-B2,TXB2)是前列腺素H2的降解产物,在炎症、损伤和血栓形成等情况下,前列腺素H2会被血小板激活并转化为血栓素-A2,进而降解为血栓素-B2,而2型糖尿病肾病通常伴随不同程度的炎症反应及肾小管损害,因此推测TXB2可能参与了进行性肾功能减退过程[8]。虽然上述三种指标可能与2型糖尿病肾病具有相关性,但其水平变化是否与白蛋白尿进展有关,还需进一步探究。
1 资料与方法
1.1 一般资料 选取2020年3月至2023年2月在我院接受诊疗的198例2型糖尿病肾病患者纳入研究组,另选100例无肾脏损害的2型糖尿病患者为对照组,研究组男126例,女72例,平均体重指数(BMI)(25.16±2.11)kg/m2,平均病程(8.87±2.03)年;对照组男65例,女35例,平均BMI(24.98±1.89)kg/m2,平均病程(8.55±2.54)年;两组患者的一般资料比较差异无统计学意义(均P>0.05)。见表1。病例纳入标准:①研究组患者临床明确诊断为2型糖尿病肾病,24 h尿白蛋白水平高于30 mg,符合《中国2型糖尿病防治指南》[9]的诊断标准,且患者经肾穿刺活检证实;②对照组患者临床特征符合《中国2型糖尿病防治指南》中2型糖尿病的诊断标准,且肝肾功能正常;③患者均接受常规治疗;④临床资料完整,可供研究。排除标准:①患者临床诊断为其他类型糖尿病,或存在糖尿病急性并发症;②由其他原因导致的肾损伤患者,如原发性肾炎、肾小球肾炎、肾病综合征等;③存在泌尿系统疾病患者;④入组前3个月接受肾毒性药物治疗患者;⑤合并恶性肿瘤,生存期不足3个月患者。本研究经我院伦理委员会批准进行,且患者知情同意。

表1 两组患者一般资料比较
1.2 研究方法 入院后,对所有受试者进行空腹采血,使用无添加抗凝剂的采血管收集约5 ml外周静脉血样本,血液样本静置在室温下,自然凝固30 min,使血液凝固形成凝块。将采血管放置在离心机中,设置离心半径为10 cm,并将其离心10 min,收集上清液,通过酶联免疫吸附试验(ELISA)检测Sirt1、VASH-1、TXB2水平,Sirt1试剂盒选自武汉伊莱瑞特生物公司。VASH-1试剂盒选自北京普利莱基因技术有限公司,TXB2试剂盒选自Thermo Fisher Scientific公司。
取部分血清标本,检测空腹胰岛素(FINS)、糖化血红蛋白(HbA1c)水平。检测空腹血糖(FPG)、餐后2 h血糖(2 hPG),最后计算胰岛素抵抗指数(HOMA-IR)。收集患者第1次与第2次入院24 h尿,通过Beckman Coulter AU系列的AU480全自动生化分析系统测定24 h尿蛋白水平。
1.3 观察指标 检测记录两组患者VASH-1、Sirt1与TXB2水平变化。并根据患者是否发生白蛋白尿进展对其进行分组,将发生白蛋白尿进展的患者纳入进展组,未发生白蛋白尿进展的患者纳入维持组,比较组间VASH-1、Sirt1、TXB2水平及血糖水平,包括患者的FPG、2 hPG、FINS、HbA1c及HOMA-IR,分析影响其发生白蛋白尿进展的影响因素,并探究VASH-1、Sirt1、TXB2水平对患者发生白蛋白尿进展的预测价值。白蛋白尿进展发生评价标准:记录患者第1次入院及第2次入院24 h的尿白蛋白水平、肌酐水平,如第1次入院24 h患者的尿白蛋白水平不高于300 mg,2次入院的白蛋白尿水平增长至300 mg以上视为发生白蛋白尿进展;如患者第1次入院24 h的尿白蛋白水平高于300 mg,二次入院时血肌酐为第1次入院时血肌酐水平的2倍以上视为患者发生白蛋白尿进展。

2 结 果
2.1 两组患者治疗前血清VASH-1、Sirt1、TXB2水平比较 与对照组比较,研究组患者的血清VASH-1、Sirt1水平降低,TXB2水平升高,两组比较差异有统计学意义(均P<0.05),见表2。
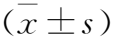
表2 两组患者治疗前血清VASH-1、Sirt1、TXB2水平比较
2.2 进展组和维持组患者血清VASH-1、Sirt1、TXB2水平比较 研究组198例2型糖尿病肾病患者,有64例患者发生白蛋白尿进展,纳入进展组,其他134例患者纳入维持组。与进展组患者比较,维持组血清VASH-1、Sirt1水平升高,TXB2水平降低,两组比较差异有统计学意义(均P<0.05)。见表3。
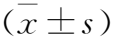
表3 进展组和维持组患者血清VASH-1、Sirt1、TXB2水平比较
2.3 进展组和维持组患者的血糖水平比较 进展组和维持组患者的FPG、2 hPG、FINS、HbA1c、HOMA-IR水平比较差异无统计学意义(均P>0.05)。见表4。
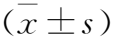
表4 进展组和维持组患者的血糖水平比较
2.4 影响糖尿病患者发生白蛋白尿进展的多因素Logistic回归分析 以研究组患者是否发生白蛋白尿进展为因变量,以患者的血清VASH-1、Sirt1、TXB2水平为自变量,进行多因素Logistic回归分析,可知上述指标均会对患者发生白蛋白尿进展产生影响(均P<0.05)。见表5。

表5 影响糖尿病患者发生白蛋白尿进展的多因素Logistic回归分析
2.5 血清VASH-1、Sirt1、TXB2水平对2型糖尿病肾病患者白蛋白尿进展的预测价值 采用ROC曲线探究2型糖尿病肾病患者血清VASH-1、Sirt1、TXB2水平对白蛋白尿进展的预测价值,其AUC值分别为0.943、0.758、0.894(均P<0.05)。见表6。

表6 血清VASH-1、Sirt1、TXB2水平对2型糖尿病肾病患者白蛋白尿进展的预测价值
3 讨 论
在2型糖尿病中,由于机体长期处于高血糖状态,肾小球滤过率会增加,使得肾脏承受更大的负荷[10]。同时,高血糖也会引起肾小动脉的结构和功能改变,导致血管内皮细胞的损伤和炎症反应的发生[11]。这些损伤和变化使得肾小球滤过屏障通透性增加,白蛋白等大分子物质能够漏出,并增加其在尿液中的排泄量,表现为白蛋白尿,且随着2型糖尿病肾病的进展,肾小球滤过屏障的损伤会进一步加重,导致更严重的白蛋白尿和其他肾功能异常[12]。因此,对2型糖尿病肾病患者来说,详细分析白蛋白尿进展相关影响因素是预防肾损伤的重要措施之一。有研究显示,通过增加Sirt1的活性或使用Sirt1激动剂,可以改善肾脏病变并降低尿蛋白的排泄量,从而减轻2型糖尿病肾病的严重程度,但由于2型糖尿病肾病炎症反应的过度激活,可能会抑制Sirt1的活性,使其水平下降[13]。在2型糖尿病患者中,血管生成过程可能异常激活,导致肾脏内新血管的形成增加,从而进一步损害肾脏功能,VASH-1作为负调节因子,在调控血管生成过程中发挥重要作用,可能参与了肾脏内新血管的形成的生理过程[14]。另有研究发现,在2型糖尿病肾病患者中,TXB2水平出现明显升高,其水平增加可能与炎症反应、血小板活化和肾小球损伤有关[15]。
本研究结果中,与对照组比较,研究组患者的VASH-1、Sirt1水平降低,TXB2水平升高,且与维持组患者相比较,进展组患者的VASH-1、Sirt1水平降低,TXB2水平升高(均P<0.05)。这说明,这些指标与2型糖尿病肾病存在密切相关性,且可能在糖尿病肾病白蛋白尿进展过程中发挥重要的调节作用。分析原因为,VASH-1在肾脏中通过调节Sirt1和HIF1α途径来调控氧化应激反应,进而引起肾损伤,具体来说,Sirt1是一种重要的调控因子,其在TGF-β1/Smad3信号通路上游发挥着关键作用,当Sirt1的表达下调时,会导致TGF-β1/Smad3信号通路的活化,从而引发一系列病理过程。而该通路激活后会促进肾小球系膜基质的降解,导致基质中的蛋白质逐渐被降解,从而破坏肾小球的结构[16-17]。同时,该信号通路还会引发Ⅳ型胶原的沉积,导致肾小球基底膜增厚,这些改变进一步影响了肾脏的结构和功能,导致肾脏逐渐出现纤维化的现象,损害了肾脏的结构和功能[18]。
既往研究还指出,VASH-1的缺乏会导致VEGF-A的上调,进而促进新血管的形成,在肾脏中,这可能导致肾小球和肾小管的扩张和肥大[19]。血管内皮细胞增生和扩张会导致肾小球基底膜的增厚,从而影响肾小球的过滤功能。此外,还会增加肾小管毛细血管中ICAM-1的表达。ICAM-1是一种细胞黏附分子,参与炎症细胞的黏附和浸润。当ICAM-1上调时,巨噬细胞可能会向肾脏浸润,引发炎症反应,并对肾小管产生损伤[20]。在2型糖尿病患者中通常肾脏存在慢性低度炎症状态,患者体内释放大量炎症因子,如白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)等,这些炎症因子可以通过激活炎症信号通路,如核因子-κB(NF-κB)通路,促使血小板和血管内皮细胞产生TXB2[21-22]。同时,2型糖尿病患者存在慢性高血糖和胰岛素抵抗,这导致细胞内葡萄糖代谢异常和线粒体功能障碍,这些因素可增加氧化应激的产生,包括氧自由基和氮自由基的过度产生,而氧化应激可刺激炎症细胞和血管内皮细胞中的酶系统,特别是过氧化物酶(COX)和血小板活化因子(PAF)酶的活性增加,这些酶的过度活化会增加TXB2的合成和释放,从而导致其水平升高[23]。
本研究结果还显示,进展组和维持组患者的FPG、2 hPG、FINS、HbA1c、HOMA-IR水平比较差异无统计学意义(均P>0.05),这说明,在本研究中血糖及胰岛素水平变化与2型糖尿病肾病的白蛋白进展并无明显相关性[24]。本研究最后对其相关性和预测价值进行分析,结果显示VASH-1、Sirt1、TXB2水平与2型糖尿病肾病患者白蛋白尿进展存在密切相关性且具有良好的预测价值,并可作为2型糖尿病肾病患者白蛋白尿进展的预测指标,通过监测这些指标的变化,可以及早发现2型糖尿病肾病的进展,并采取有效的治疗措施,从而降低2型糖尿病肾病所带来的预后风险[25]。
综上所述,2型糖尿病肾病患者的血清VASH-1和Sirt1的水平下降,TXB2的水平上升,其水平变化与白蛋白尿的进展有关,对2型糖尿病肾病患者发生白蛋白尿进展具有一定预测价值。

