局麻下小切口微创锁骨内固定装置去除术与传统去除术的临床疗效比较
陈辉璜 林佳俊 陈敏 何龙鹏 刘文革
锁骨骨折是临床中常见的骨折之一,占成人骨折的4%~10%[1],既往观点认为可选择保守治疗,如“8 字绷带”或患肢悬吊等方式,但常存在骨折复位维持困难、移位加重、疼痛、远期肩关节功能障碍及外观畸形等问题,现临床上对于移位明显或无法耐受保守治疗的患者多采取切开复位钢板螺钉内固定术。因锁骨钢板位于皮下,位置浅表,患者常可触及或存在异物感等不适,故多于骨折愈合后返院去除。如何减少内固定去除的手术创伤及精神影响、缩短康复时间,成为临床医生关注的问题。本研究回顾性分析福建医科大学附属协和医院于2018 年9 月—2022 年8 月收治的68 例行锁骨内固定装置去除术患者的临床资料,以比较局麻下小切口微创锁骨内固定装置去除术与传统锁骨内固定装置去除术的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析福建医科大学附属协和医院2018 年9 月—2022 年8 月收治的68 例行锁骨内固定装置去除术患者的临床资料,其中采用局麻下小切口微创锁骨内固定装置去除术的患者为观察组(n=39),采用传统锁骨内固定装置去除术的患者为对照组(n=29)。两组的性别、年龄、侧别、骨折分型(AO/OTA 15-2A、-2B、-2C)、内固定置入至去除时间等一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院医学伦理委员会批准(2023KY087)。纳入标准:(1)锁骨中段骨折行切开复位钢板螺钉内固定术。(2)影像学资料提示骨折愈合,无明显肢体功能障碍及皮肤感觉障碍。(3)知情同意配合随访。排除标准:(1)合并多处骨折或其余损伤,影响评价者。(2)开放性骨折或病理性骨折。(3)内固定断裂或松动。(4)合并精神疾病或认知功能障碍者。
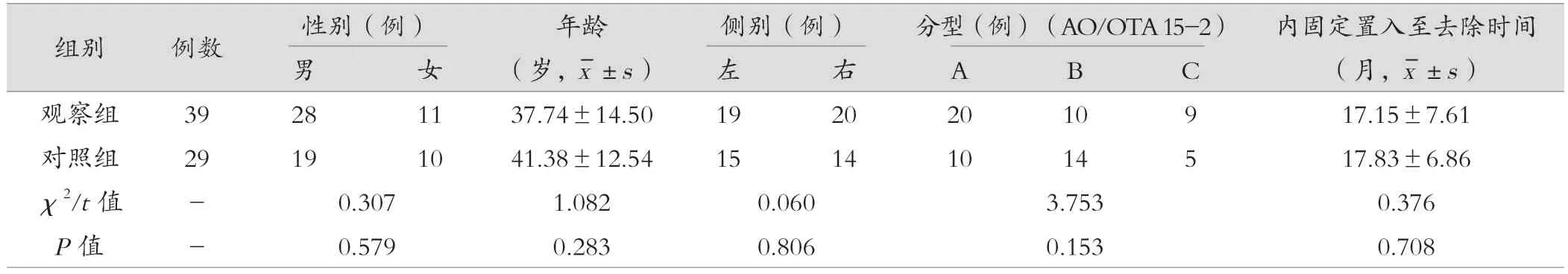
表1 观察组与对照组的一般资料比较
1.2 方法
1.2.1 局麻下小切口微创锁骨内固定装置去除术
手法触诊确定并标记钢板轮廓,“C”臂机透视下标记钢板两侧螺钉分布中心点并设计切口;患者取仰卧位,患侧肩部垫高,常规消毒、铺巾、逐层浸润局部麻醉。根据术前切口设计区域,视术中需要作2 ~3 个长0.9 ~1.5 cm切口,逐层分离组织至显露钢板表面。充分利用皮肤延展性,使用解剖镊、止血钳或小拉钩移动手术窗口,逐个显露螺钉,彻底清理钉帽内组织后拧出螺钉。取出所有螺钉后从胸骨侧或肩峰侧切口插入骨膜剥离器,轻柔翘拨钢板使其松动,必要时则潜行剥离钢板表面及其与骨面间的瘢痕组织,再将钢板从一侧切口抽出。若操作困难则相应延长切口。清点取出的内固定装置,冲洗切口,逐层缝合,留置橡皮引流条并于24 ~48 h 内拔除。
1.2.2 传统锁骨内固定装置去除术
全身麻醉后患侧肩部垫高,常规消毒、铺巾。沿原瘢痕作切口,逐层分离组织后显露钢板,逐一去除螺钉后用同法松动钢板并取出,充分止血、冲洗切口、逐层缝合。
1.3 观察指标
术后随访3 个月。比较两组患者术前谈话宣教后的即时汉密尔顿焦虑评分(Hamilton anxiety scale,HAMA 评分)[2]、汉密尔顿抑郁评分(Hamilton depression scale,HAMD评分)[3]、手术时间、切口长度、出血量、术后第1 天疼痛视觉模拟评分(visual analogue scale,VAS)、术后第5 天VAS 评分、HAMA 评分、HAMD 评分、术后住院天数及随访期内并发症情况(切口愈合不良、切口血肿、感染、再骨折及锁骨上神经损伤表现等)[4]。
(1)HAMA 评分:量表主要包括焦虑心境、紧张、害怕、失眠、认知功能等14 项评分,每项根据程度不同分为0 ~4 分,总分56 分;得分30 ~56 分,可能为严重焦虑;22 ~29 分,肯定有明显焦虑;15 ~21 分,肯定有焦虑;7 ~14分,可能有焦虑;0 ~6 分,没有焦虑。
(2)HAMD 评分:量表主要包括抑郁情绪、有罪感、入睡困难、睡眠不深、早醒等24 项评分,每项根据程度不同得分不同,总分76 分;得分超过35 分,为严重抑郁症;20 ~35 分:肯定有抑郁症;8 ~19 分:可能有抑郁症;得分<8 分,为正常状态。
(3)VAS 评分:临床常用的疼痛评分量表,总分10 分,分值与疼痛程度呈正比。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行分析。计量资料以(±s)表示,进行t检验;计数资料用n(%)表示,行χ2检验。P< 0.05 为差异有统计学意义。
2 结果
2.1 观察组与对照组的观察指标比较
观察组较对照组手术时间少、切口长度短、出血量少,焦虑、抑郁及VAS 评分低、术后住院时间短,差异有统计学意义(P<0.05),见表2、表3。
表2 观察组与对照组手术资料比较(±s)
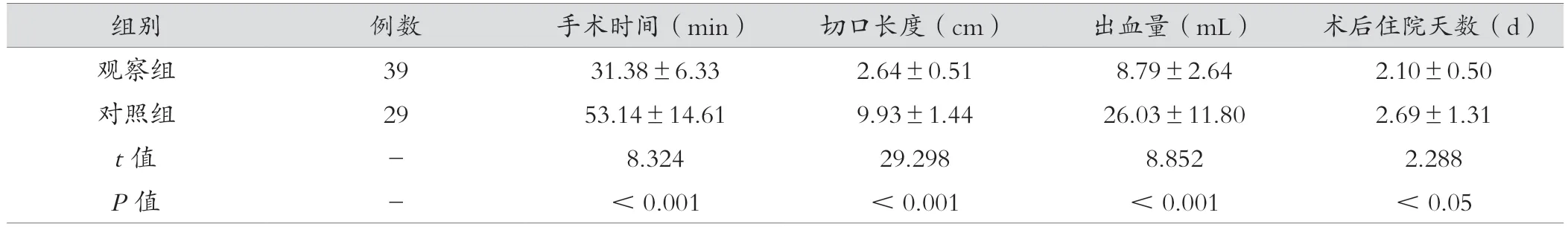
表2 观察组与对照组手术资料比较(±s)
组别例数手术时间(min)切口长度(cm)出血量(mL)术后住院天数(d)观察组3931.38±6.332.64±0.518.79±2.642.10±0.50对照组2953.14±14.619.93±1.4426.03±11.802.69±1.31 t 值-8.32429.2988.8522.288 P 值-<0.001<0.001<0.001<0.05
表3 观察组与对照组评分资料比较(分,±s)
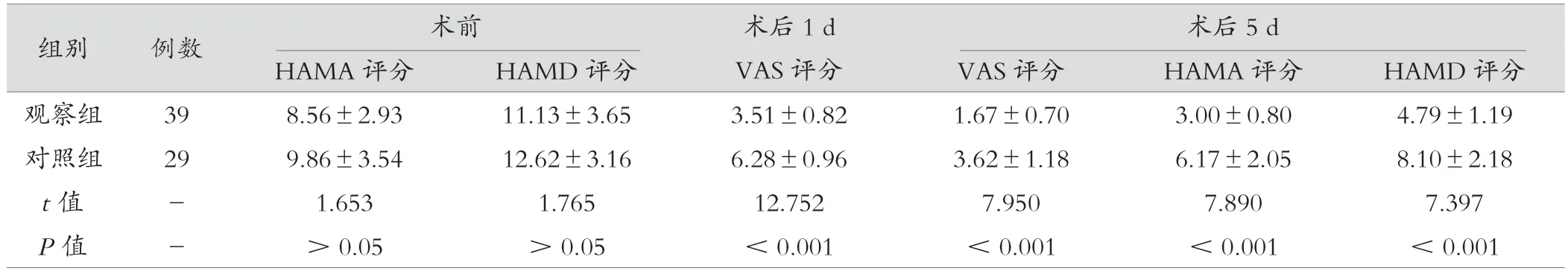
表3 观察组与对照组评分资料比较(分,±s)
组别例数术前术后1 d VAS 评分术后5 d HAMA 评分HAMD 评分VAS 评分HAMA 评分HAMD 评分观察组398.56±2.9311.13±3.653.51±0.821.67±0.703.00±0.804.79±1.19对照组299.86±3.5412.62±3.166.28±0.963.62±1.186.17±2.058.10±2.18 t 值-1.6531.76512.7527.9507.8907.397 P 值->0.05>0.05<0.001<0.001<0.001<0.001
2.2 观察组与对照组随访期并发症发生情况比较
随访期内观察组出现并发症3 例(7.69%),均为切口血肿,经拆线、引流、换药后愈合;对照组出现并发症12例(41.38%),其中2 例出现切口愈合不良,经换药后愈合,10 例出现切口周围皮肤麻木的神经损伤表现,差异有统计学意义(χ2=10.99,P<0.05)。两组均未出现切口感染、再骨折等严重并发症。
2.3 局麻下小切口微创锁骨内固定装置去除术典型病例
患者41 岁,男性,15 个月余前因外伤致右锁骨中段骨折(AO/OTA 15-2B),行骨折切开复位钢板螺钉内固定术,术顺,术后按计划进行康复训练,功能恢复良好,无皮肤周围感觉异常;现要求去除内固定装置入院,排除手术禁忌后行局麻下小切口微创锁骨内固定装置去除术,术顺,手术时长25 min,术后1 d 出院,定期随访,切口愈合良好,未出现皮肤感觉异常、肩关节功能障碍等情况,手术对患者精神状态、正常生活影响小,患者满意度高;术中具体情况见图1。
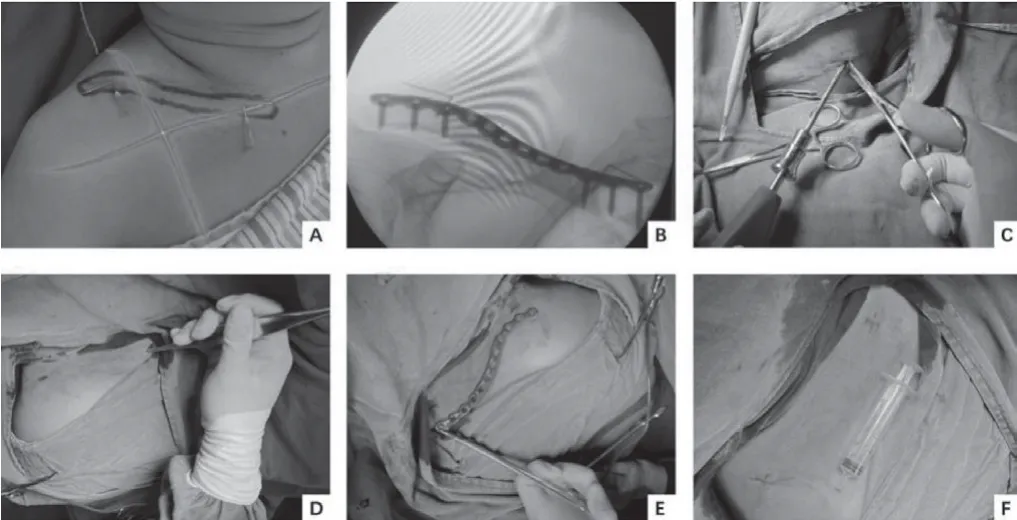
图1 局麻下小切口微创锁骨内固定装置去除术典型图片
3 讨论
锁骨是位于皮下的S 形长骨,是上肢和躯干唯一的骨连接,分别通过肩锁关节和胸锁关节与上肢和胸部相连,保护下方重要的神经、血管和胸膜结构。锁骨中段位于两个弯曲的交界处,缺少肌肉保护,较为薄弱,是锁骨骨折中最为常见的部位[5]。对于非移位的锁骨中段骨折,多采用患肢悬吊、“8”字绷带固定等保守方式治疗。近来,对于移位明显的锁骨骨折,越来越多的骨科医生选择采用手术治疗[6]。AMER 等[7-8]的研究结果表明,锁骨中段移位性骨折采用切开复位内固定治疗,相比于保守治疗,在骨折不愈合、畸形愈合和愈合后外观方面具有优势。
锁骨中段骨折存在许多不同的手术方式,以切开复位钢板螺钉内固定技术最为常见[9]。骨折愈合后并不常规推荐去除内固定,但因锁骨钢板位于皮下,位置浅表,软组织覆盖较少,患者多可触及,存在异物感或软组织牵拉疼痛感等不适,部分年轻患者因皮肤表面锁骨钢板轮廓凸起影响外观,或因担心活动导致内固定断裂等情况,可能在一定程度上影响心理状态,故多数患者会选择在骨折愈合后(多为术后1 年及以上)返院去除内固定装置,这与DAVIS 等[10]的研究结论一致。他们发现,初始骨折类型和高能量损伤是行锁骨内固定装置去除术的主要危险因素,可能是由于损伤带来的软组织条件受损及覆盖不足所致。他们提出去除内固定装置的适应证为:(1)内固定相关症状:如疼痛、皮下凸起等。(2)肢体活动所致疼痛。(3)内固定装置障碍:如松动、断裂等。(4)患者主观要求。
传统锁骨内固定装置去除术多选原瘢痕长度全层切开,具有暴露充分、视野清晰、操作简单等优点,但也存在手术创伤较大、出血量多、感染可能性高、术后康复时间长等缺点。微创锁骨内固定装置去除技术仅在钢板两侧取微小切口,局部麻醉即可充分覆盖疼痛,利用皮肤延展性,通过止血钳、小拉钩等器械配合逐一暴露螺钉,剥离组织少,减少了术后疼痛、出血量、手术时间及切口愈合不良或感染的可能性,缩短了康复时间。同时,局麻、小切口也能减轻患者对于手术的恐惧及忧虑,改善精神状态。张群等[11]的研究指出了改善心理精神状态在锁骨骨折治疗中的重要性。综上,微创技术相较于传统技术具有理论优势,更符合《骨科加速康复围手术期麻醉管理专家共识》《骨科加速康复围手术期疼痛管理专家共识》等专家共识的临床参考[12-13]。
本研究结果证实了微创技术的理论优势。相比于传统技术组,微创技术组手术时间少、切口长度短、出血量少、焦虑、抑郁及VAS 评分低、术后住院时间短,且并发症发生率低。微创锁骨内固定去除技术与锁骨中段骨折的微创经皮钢板固定技术(MIPPO 技术)相类似,唐德胜等[14]比较了MIPPO技术与传统技术治疗锁骨中段骨折的临床疗效,其中微创技术的切口长度为(4.3±1.8)cm,而在微创去除内固定的研究中,切口长度为(2.64±0.51)cm,较骨折治疗的切口长度进一步缩短。两组患者并发症主要是切口愈合不良及锁骨上神经损伤表现,其中传统技术组并发症发生率达41.38%,多为锁骨上神经损伤症状,而微创技术组未出现神经损伤情况,该结果与李希望等[15]的研究相类似,其研究中采用传统技术去除锁骨内固定患者的并发症率达46.67%。这可能是因为传统手术组取原切口进入,既往手术史导致术野各层组织瘢痕生长,解剖结构紊乱,较难分辨锁骨上神经,易致其损伤,同时,大切口更易破坏浅表感觉神经导致皮肤麻木,与锁骨上神经损伤表现类似,但范围较小;而微创技术组仅作钢板两侧小切口或增加辅助小切口,避开了锁骨上神经主要走行区及减少了浅表神经的破坏,故而降低了神经损伤的可能性。HUANG 等[16]的研究比较了在初次锁骨骨折内固定手术中,保留锁骨上神经的患者较破坏锁骨上神经的患者,在术后皮肤麻木感方面改善显著,故保留锁骨上神经对于患者术后恢复及主观感觉具有重要意义。而微创手术组中并发症均为切口血肿,可能是因为小切口暴露受限,止血不充分所致。
笔者认为,微创技术施行过程中,还需要注意和改善的点有:(1)根据术中情况,可采用多种方法预防切口血肿,包括:术中联合关节镜技术,直视下采用射频刀等器械止血;使用明胶海绵等止血材料;术后术区沙袋压迫、早期切口冰敷等。(2)除根据“C”臂机透视设计切口外,还可采用术前超声设计切口及标记锁骨上神经走行,进一步降低神经损伤的可能性[17-18]。(3)因小切口视野受限,术中无法准确评估骨折愈合情况,故术前需仔细阅片,确保骨折愈合,以及准确计算内固定装置数量,避免遗漏,特别是钢板外螺钉及克氏针等,可于切口缝合前透视确认内固定已完全去除。(4)根据内固定分布及需要增加辅助切口或延长切口,切不可强行追求微创,翘拨松动钢板时需轻柔,避免术中医源性骨折。(5)因视野受限,为避免增加螺钉滑丝的可能性,需完全清除螺钉钉帽内组织,螺丝刀垂直插入钉孔,完全吻合后再拧除螺钉。(6)锁骨钢板胸骨侧较肩峰侧位置浅表,故优先选取胸骨侧切口翘拨、抽出钢板,有助于暴露及缩小切口长度。(7)本研究中微创技术采用局部麻醉,较传统技术可降低麻醉成本及缩减交接台时间,后续可进一步优化流程至日间手术或门诊手术,降低诊疗费用,提高治疗周转效率[19]。
综上所述,采用局麻下小切口微创锁骨内固定装置去除术,相较于传统锁骨内固定装置去除术,可以减少手术时间及术中出血量,缩短切口长度及住院时间,降低术后疼痛程度和并发症发生率,也有助于减少手术对精神状态的影响和提高治疗周转效率,同时无需冗长的学习曲线及复杂的操作技术。

