早期康复护理对重症呼吸衰竭患者心率及肺功能的影响
朱伟娜,王静,董光艳
(河南省人民医院重症医学科,河南省护理医学重点实验室,郑州大学人民医院, 河南 郑州 450000)
呼吸衰竭是指多种因素引起肺部换气与通气功能障碍出现心率加快、发绀、呼吸困难等症状的疾病,诱发因素较多,极易引起生理功能障碍、代谢紊乱,病死率高,往往需收治于ICU治疗[1]。机械通气是重症呼吸衰竭患者的有效治疗方式,可通过呼吸机改善患者呼吸方式,继而纠正患者的低氧血症、心脏负荷大、呼吸困难等症状,增强肺泡通气量,挽救患者生命[2]。然而,重症呼吸衰竭患者因担心自身疾病与经济负担等,心理压力增加,出现抗拒治疗情绪,且治疗过程存在有创操作,增加了压力性损伤、感染等并发症发生率,故需重视护理干预。以往研究指出,给予重症监护室患者早期康复计划十分必要,该计划有助于加速恢复患者的心理健康与身体机能,改善其生活质量,减少治疗费用[3]。重症呼吸衰竭的早期康复护理是指在患者生命体征稳定后开展心理指导、运动、饮食等护理措施,有助于预防获得性衰退等并发症,并加速恢复机体功能,改善预后效果[4]。本文以86例重症呼吸衰竭患者为对象,探究早期康复护理的应用价值。
1 资料与方法
1.1 一般资料
选取2020年11月至2021年11月在医院接受治疗的86例重症呼吸衰竭患者为研究对象,采用抽签法随机分为参照组、试验组,每组43例。参照组男23例,女20例;年龄39~78岁,平均(57.56±5.41)岁;原发疾病17例肺炎,26例慢性阻塞性肺疾病;疾病类型15例Ⅰ型患者,28例Ⅱ型患者。试验组男22例,女21例;年龄41~77岁,平均(57.76±5.92)岁;原发疾病16例肺炎,27例慢性阻塞性肺疾病;疾病类型14例Ⅰ型患者,29例Ⅱ型患者。参照组与试验组的患者一般资料差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
(1)纳入标准:以相关诊断标准[5]为依据,主要表现为肺部啰音、发热、胸闷等,使用X线诊断可见肺部纹理异常,确诊疾病;资料齐全;认知正常;签署知情同意书。(2)排除指标:血液系统疾病,肝、肾等重要器官功能障碍;精神障碍;恶性肿瘤;心肌梗死,严重肺出血,肺大泡,出血性休克;不配合研究。
1.3 护理方法
1.3.1参照组
接受常规护理干预。患者接受维持水电解质平衡、化痰、止咳平喘、抗感染等对症治疗。护理人员密切关注患者体征变化,监测各项指标,及时清理呼吸道,确保呼吸通畅;为患者营造一个温馨、整洁、卫生、安静的治疗环境。指导患者用药、饮食与运动。
1.3.2试验组
接受早期康复护理。(1)早期心理干预。对患者情绪变化、心理状态综合评估,积极与患者沟通,建立良好的护患关系。(2)鼻腔护理。营造一个光线充足、宽敞明亮的治疗环境;准备护理所需用品,包括氯化钠溶液、一次性无菌棉签、鼻腔喷雾壶等;护理人员需严格执行五步洗手法,规范佩戴口罩,并保持衣帽整洁。在间歇期,指导患者保持半坐位或者坐位体位,向后仰头,取无菌棉签蘸取氯化钠溶液,在患者鼻前庭旋转擦拭,反复两圈,清洗前鼻庭,每日4次,操作过程要求动作轻柔。鼻腔喷雾:在喷雾式鼻腔护理装置中装入20 mL氯化钠溶液(温度32~34 ℃),指导患者保持坐位体位,稍微向后仰头部,充分暴露鼻腔,鼻腔喷雾壶接头靠近鼻孔,间歇缓慢按压,交替两个鼻孔,每次4喷。双侧鼻腔轻轻按摩,使用纸巾或纱布将鼻腔分泌物与多余氯化钠溶液擦拭干净。(3)早期肺康复锻炼。结合患者的身体状况制定肺康复训练方案,包括肢体训练、呼吸肌训练。出现以下任一情况则需终止训练:平均动脉压>110 mmHg(1 mmHg=0.133 kPa)或<65 mmHg,收缩压>200 mmHg;每分钟心率>130次或<5次;每分钟呼吸>40次;脉搏血氧饱和度<88%;气道设备不完整,明显人机对抗。详细训练内容如下。①肢体训练。患者进入ICU第1天,评估患者的肌力情况,指导患者保持仰卧位体位开展被动锻炼。协助患者手肘、手腕外展与屈曲,上举双上肢,与肩平齐;屈曲膝关节与髋关节,呈90°;足背曲直腿抬高,呈30°~35°;交替锻炼左肢与右肢,每次20 min,每天2次。患者意识清楚以后开展主动锻炼,指导患者上举双上肢,与肩部平齐,进行握拳练习;屈曲双下肢,呈90°;足背曲直腿抬高,呈30°~35°。替锻炼左肢与右肢,每次20 min,每天2次。患者能连续且独立完成20次支腿抬高以后开展抗阻锻炼。患者双手紧握握力圈(1 kg),上举上肢,与肩平齐;下肢负重沙袋(1 kg)开展足背曲直腿抬高,呈30°~35°。每次20 min,每天2次。②呼吸肌训练。指导患者保持半坐卧位或平卧位体位,在腹部肌肉下放置软枕,放松肌肉。操作者辅助患者制动胸廓运动,并辅助患者加压腹部,在吸气时膈肌降低,要求患者鼓起腹部,口念1、2,微微抬起手;在呼气时,患者要回缩腹部,膈肌升高,口念1、2、3、4,手轻微下压。反复上述操作,每日2次,每次15 min。患者能独立完成20次腹式呼吸以后开展腹肌抗阻训练,保持平卧位体位,在腹部放置沙袋(1 kg)开展上述腹式呼吸锻炼。每日2次,每次15 min。(4)ICU到病房过渡护理。患者出ICU前1 d,由护士回顾患者住院病历,与患者及家属沟通专科注意事项,结合患者存在问题制定护理计划,包括营养状态、心理状态、肺功能等,在做好患者的交接工作,并进行转出访视护理,参与患者病房护理。
1.4 观察指标
(1)心率、呼吸频率及氧分压。(2)鼻腔舒适度。正常为0分,轻度不适为1~4分,中度不适为5~7分,重度不适为8~10分。(3)并发症发生率,包括呼吸机相关性肺炎、神经肌肉功能障碍、深静脉血栓、压力性损伤。(4)护理满意度,使用护理满意度量表综合评估,包含3个等级,即十分满意、比较满意、不满意。
1.5 统计学方法
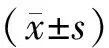
2 结果
2.1 临床症状
试验组患者护理后心率、呼吸频率、二氧化碳分压低于参照组,氧分压高于参照组,(P<0.05)。见表1。

表1 两组临床症状指标比较
2.2 鼻腔舒适度
试验组患者护理后鼻腔舒适度评分低于参照组(P<0.05)。见表2。
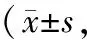
表2 鼻腔舒适度比较分)
2.3 并发症发生率
试验组患者并发症发生率低于参照组(P<0.05)。见表3。

表3 两组并发症发生率比较(n,%)
2.4 护理满意度
试验组患者的护理满意度高于参照组(P<0.05)。见表4。

表4 两组护理满意度比较(n,%)
3 讨论
随着医疗技术的发展,生物-心理-社会医学模式逐渐取代了传统医学模式,强调了医学的目的不仅是保存生命,还是充分重视患者生命质量[5]。在此背景下,早期康复护理应用而生,旨在提供给患者系统、全面、细致的护理服务,提高药物治疗作用,改善预后效果。呼吸衰竭诱发因素较多,如肺血管疾病、心脏疾病、气道阻塞、神经肌肉病变等,缺乏特异性临床表现,可分为慢性呼吸衰竭、急性呼吸衰竭,或Ⅰ、Ⅱ型呼吸衰竭,其治疗原则为呼吸支持治疗(纠正缺氧、改善通气等)、诱因与病因治疗、一般支持治疗、其他器官功能支持与监测[6]。机械通气能够为重症呼吸衰竭患者提供充足肺通气,降低死亡率,但此治疗方式极易引起呼吸机相关性肺炎,发生率5%~56.49%[7]。另外,机械通气治疗时,患者保持休眠状态,自身氧代谢、耗氧量减少,随着时间延长将激活生物化学通道,引起肌肉蛋白合成与分解异常,从而影响肌肉组织、神经组织、循环功能,引起神经肌肉功能障碍、深静脉血栓、压力性损伤等并发症[8]。早期干预概念最早是在1960年提出,是指提供给文化条件、经济条件无法满足家庭为儿童提供教育的一种补偿教育,包括营养、医疗、保健、教育、社会性服务等,在疾病的早期诊疗、特殊教育领域中具有重要作用[9]。国内将早期干预应用于临床护理,其安全性、可行性得到了证实,尤其是实施机械通气治疗的重症呼吸衰竭患者,科学开展早期康复护理能够有效减少重症呼吸衰竭患者并发症的发生率[10-11]。本研究中,试验组并发症发生率低于参照组,护理满意度高于参照组,提示早期康复护理可降低并发症发病率,提高护理满意度。分析原因,早期肠内营养支持能够提高肠道完整性,平衡内环境,预防细菌移位,并刺激淋巴组织分泌免疫球蛋白A,可提高免疫功能,有效预防感染等并发症。同时,医护人员加强手卫生管理、设备消毒与清洁管理等,营造出一个无菌环境,可降低感染发生率。采用合理体位,如半卧位,可提高患者的血压饱和度,预防呼吸机相关性感染,同时通过定期调整体位、放置体位垫等护理措施,有利于降低压力性损伤发生率[12]。患者病情稳定后进行床上被动、主动活动,提高肢体活动能力,加速恢复骨骼肌力量,改善机体循环功能,促进血液循环,降低深静脉血栓、神经肌肉功能障碍发生率。
鼻腔对于人体而言犹如过滤器,可保护呼吸器官免受细菌的侵袭,然而,受到酸中毒、缺氧、低血压等因素影响,鼻咽部上皮细胞表面的纤维素链接蛋白被激活,这就使得上皮细胞的细菌定植概率增加[13]。机械通气能够改善呼吸衰竭患者的呼吸功能,预防患者死亡,但也存在一定缺点,如易引起鼻塞、鼻干、腹胀、皮肤损伤、口干等并发症,不利于疾病的治疗,且影响患者舒适度[14]。本研究中,护理后,研究组鼻腔舒适度评分下降,而参照组评分升高,且两组患者评分差异有统计学意义,提示机械通气治疗不同程度影响着呼吸衰竭患者的鼻腔舒适度,但给予鼻腔综合护理能够有效提高患者的舒适度。这一结果与许姣姣[15]研究结果保持一致。其原因可能是,运用鼻腔擦拭、鼻腔喷雾等措施提高了鼻腔湿润度,有助于溶解分泌物,从而激活纤毛的清除功能,降低并发症发生率,清除鼻腔中的灰尘、脓液等物质有助于保护鼻黏膜,提高舒适度。
4 结论
早期康复护理是全面性、综合性的护理模式,利用医疗安全与质量的提升,确保各患者得到协调且持续的照顾,有效改善重症呼吸衰竭患者的临床症状指标与肺功能指标,降低血清ACTA、MCP-1水平,预防并发症,提高满意度。

