氨基末端脑钠肽原及降钙素原在不完全川崎病中的应用
蔡素芬 李琳 谢芳


【摘要】 目的:研究氨基末端腦钠肽原(NT-proBNP)及降钙素原(PCT)在诊断不完全川崎病(IKD)中的应用。方法:选取2020年1月—2021年12月江西省儿童医院收治的川崎病(KD)患儿128例为研究对象,按照临床诊断标准分为KD组(n=75)和IKD组(n=53)。根据心脏彩色多普勒超声确认有无冠状动脉损害将IKD患儿分为冠状动脉损害组(n=29)和无冠状动脉损害组(n=24)。检测每组NT-proBNP和PCT水平,采用受试者操作特征(ROC)曲线分析血浆NT-proBNP和PCT对IKD患儿冠状动脉损害的诊断价值。结果:KD组与IKD组中血浆NT-proBNP、PCT比较,差异均有统计学意义(P<0.05)。冠状损害组患儿血浆NT-proBNP及PCT水平明显均高于无冠状动脉损害组,差异均有统计学意义(P<0.05)。多因素logistic回归分析结果显示,NT-proBNP和PCT均是IKD和冠状动脉损害的独立危险因素(P<0.05)。血浆NT-proBNP和PCT水平预测IKD患儿冠状动脉损害的曲线下面积分别为0.739和0.887。结论:IKD患儿NT-proBNP、PCT水平明显升高,二者都能用于诊断IKD患儿冠状动脉损害。
【关键词】 氨基末端脑钠肽原 降钙素原 不完全川崎病
Application of Amino-terminal Pro-brain Natriuretic Peptide and Procalcitonin in Incomplete Kawasaki Disease/CAI Sufen, LI Lin, XIE Fang. //Medical Innovation of China, 2023, 20(33): -143
[Abstract] Objective: To study the application of amino-terminal pro-brain natriuretic peptide (NT-proBNP) and procalcitonin (PCT) in incomplete Kawasaki disease (IKD). Method: A total of 128 children with Kawasaki disease (KD) admitted to Jiangxi Provincial Children's Hospital from January 2020 to December 2021 were selected as the research objects, according to clinical diagnostic criteria, they were divided into KD group (n=75) and IKD group (n=53). According to presence or absence of coronary artery damage confirmed by cardiac color Doppler echocardiography, children with IKD were divided into coronary artery damage group (n=29) and non-coronary artery damage group (n=24). The levels of NT-proBNP and PCT in each group were detected, and their diagnostic value of plasma NT-proBNP and PCT for coronary artery damage was analyzed using the receiver operating characteristic (ROC) curve. Result: The differences in plasma NT-proBNP and PCT between the KD group and the IKD group were statistically significant (P<0.05). Plasma NT-proBNP and PCT levels in coronary artery damage group were significantly higher than those in non-coronary artery damage group, the differences were statistically significant (P<0.05). Multivariate logistic regression analysis found that both NT-proBNP and PCT were independent risk factors for IKD and coronary artery damage (P<0.05). The area under curve values of plasma NT-proBNP and PCT levels for diagnosing coronary artery damage in children with IKD were 0.739 and 0.887. Conclusion: The levels of NT-proBNP and PCT are significantly increased in children with IKD, both can be used for diagnosing coronary artery damage in children with IKD.
[Key words] Amino-terminal pro-brain natriuretic peptide Procalcitonin Incomplete Kawasaki disease
First-author's address: Jiangxi Provincial Children's Hospital, Nanchang 330000, China
doi:10.3969/j.issn.1674-4985.2023.33.032
川崎病(KD)是一种常见于5岁以内儿童的血管病,其特点是由免疫激活引起的系统性血管炎[1]。冠状动脉损害是KD最常见的合并症,也是小儿发生率最高的后天性心脏病之一,极有可能发展为成年患者发生缺血性心脏疾病的一个主要原因,由于不完整川崎病(IKD)的临床表现不太典型,因此很容易出现误诊、漏诊的现象,所以对IKD进行及早的诊治十分必要[2]。随着医疗技术的发展,针对KD的诊治手段日趋成熟,但IKD的确诊难度较大,其冠状动脉损害发生率较高[3]。氨基末端脑钠肽原(NT-proBNP)被广泛用于评估心衰的生物标志物,由于人们对NT-proBNP的生成机制和生物学特征的不断深入,血清NT-proBNP的检测在成年心血管领域的应用已经被人们所普遍认同,但是它在儿童心血管疾病中的临床研究和应用却比较少见[4]。降钙素原(PCT)是一种可以被白介素-6刺激并分泌的炎症介质,通常被用来对细菌和病毒感染进行区分。早前有研究表明,PCT与冠状动脉扩张之间有着某种联系,PCT水平升高可能是影响冠状动脉损害的风险因素[5-6]。此次研究旨在通过研究NT-proBNP及PCT在IKD患儿中的表达水平,为早期诊断IKD及早期干预提供理论依据。
1 资料与方法
1.1 一般资料
选取2020年1月—2021年12月128例江西省儿童医院收治的KD患儿为研究对象。纳入标准:(1)符合日本KD研究委员会制订的KD相关诊断标准[7](包括KD和IKD);(2)住院时均进行心脏彩色多普勒超声扫描。排除标准:(1)已经服用过如丙种球蛋白和阿斯匹林等药物;(2)伴有心脏疾病,如先天性心脏病,心肌炎和心律失常等。按临床诊断标准将其分为KD组和IKD组,KD组75例,IKD组53例。患儿及家属自愿参与本研究并签署知情同意书。符合《赫尔辛基宣言》有关原则,本研究经本院医学伦理委员会批准。
1.2 方法
在住院当日,采用酶联荧光分析技术,从KD患儿中收集6 mL的血液样本,对血浆NT-proBNP水平进行测量,采用双抗体夹心免疫荧光法,对PCT水平进行全定量的检测。针对KD患儿在急性期进行心脏彩色多普勒超声检测,并测定其冠脉直径。冠状动脉扩张诊断标准:(1)年龄<5岁,冠状动脉主要管径大于3 mm,当年龄≥5岁时,冠脉主要管径大于4 mm;(2)冠脉管腔的管腔直径比相邻管腔直径显著增大1.5倍;(3)冠脉管腔内直径修正值,其Z值大于或等于2.0;(4)冠状血管的狭窄和血栓其特征是内直径减小,管壁呈现出不规则的回声,并产生无回声的连续区域或间歇。
1.3 统计学处理
采用SPSS 26.0软件对所得数据进行统计分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料以率(%)表示,比较采用字2检验;采用多因素logistic回归分析影响IKD患者发生冠状动脉损害的因素;采用受试者操作特征(ROC)曲线分析NT-proBNP及PCT值对IKD患者冠状动脉损害的诊断价值。检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 KD组与IKD组一般资料比较
KD组男39例,女36例;年龄3个月~7.6岁,平均(3.58±1.14)岁。IKD组男28例,女25例;年龄3个月~7.8岁,平均(3.52±1.09)岁。KD组、IKD组的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
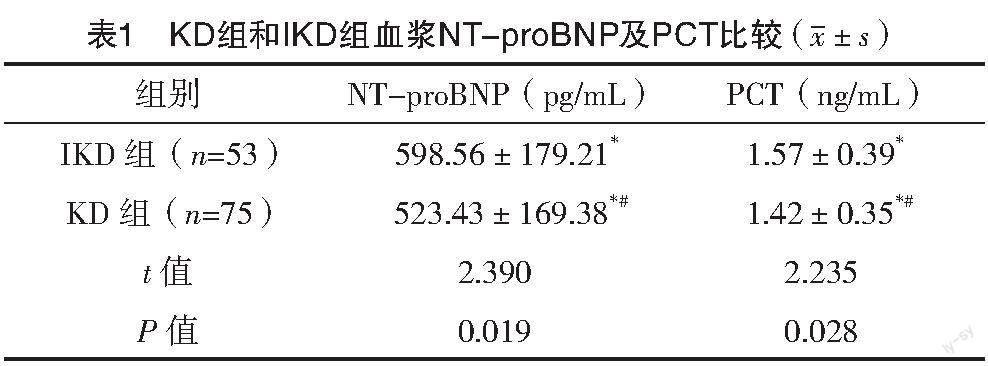
2.2 KD组与IKD组血浆NT-proBNP及PCT比较
KD组与IKD组中血浆NT-proBNP、PCT比较,差异均有统计学意义(P<0.05),见表1。
2.3 冠状动脉损害组和无冠状动脉损害组NT-proBNP及PCT比较
根据心脏彩超检查结果有无冠状动脉损害将IKD患儿分为冠状动脉损害组(n=29)和无冠状动脉损害组(n=24)。IKD组中,冠状动脉损害组患儿血浆NT-proBNP及PCT水平均明显高于无冠状动脉损害组,差异均有统计学意义(P<0.05)。见表2。
2.4 多因素logistic回归分析
分别将IKD和有无冠状动脉损害作为应变量(具体赋值为IKD发生=1,IKD未发生=0;有冠状动脉损害=1,无冠状动脉损害=0),将NT-proBNP和PCT作为自变量纳入logistic回归分析模型。结果显示,NT-proBNP和PCT均为IKD和冠状动脉损害的危险因素(P<0.05),见表3、4。
2.5 血浆NT-proBNP及PCT水平诊断IKD患儿冠状动脉损害的价值
血浆NT-proBNP和PCT水平预测IKD患儿冠状动脉损害的AUC值分别为0.739和0.887,确定截断值cut-off后其诊断冠状动脉损害的敏感度分別为58.62%、89.66%,特异度为83.33%、91.67%,其诊断效能均较高。见表5、图1。
3 讨论
KD指的是一种系统性的非选择性血管炎,它会引起血管内皮细胞肿胀、坏死,以及血管壁平滑肌和外膜层的炎性细胞浸润、弹力纤维和肌肉层的断裂,尤其是对冠状动脉有很大的危害。因为病因和致病机理还没有彻底明确,所以当前对于KD的诊断,还缺少具有特异性的临床症状和具有代表性的实验室检测标志,这就造成一些KD患者,特别是IKD的早期诊断比较困难,很可能会错过免疫球蛋白静脉注射的正确时间,从而造成冠状动脉损害的发生[8-9]。NT-proBNP是心肌细胞组织所产生并分泌的一种神经内分泌激素,具有利尿等多种功效,并可有效地降低肾素-血管紧张素-醛固酮的含量,并可有效地抑制交感神经,有研究发现其对KD的诊断和冠状动脉损害的预测有较好的特异度[10]。PCT是一种不含任何激素作用的前降钙素多肽,在体内和体外均有良好的稳定性,其在体内的代谢途径是肾。最近的调查显示,PCT水平在创伤及自身免疫疾病中也可以出现,比如系统性红斑狼疮、风湿类疾病、KD等,但是在病毒感染的患者中,PCT水平并没有显著的上升[11-12]。KD患儿出现冠状动脉受损时,其发生的原因是机体内多个炎症介质共同对小血管产生影响,而PCT属于一种由相关细胞因子所诱发的炎症介质,它可以在炎症反应的过程中起到一定的作用[13]。因此本研究研究旨在通过研究IKD患儿的NT-proBNP及PCT水平的变化,为早期诊断IKD及早期干预提供理论依据。
血浆NT-proBNP、PCT在IKD组、KD组中比较,差异均有统计学意义(P<0.05),表明IKD患儿发病过程中血浆NT-proBNP、PCT明显升高,与李娜等[14]研究结果一致。分析原因在于IKD患儿因为系统性炎症反应和血管渗透性的提高,再加上局部炎症对心脏的刺激,导致心室壁的应力增大,从而促进心室肌细胞的合成和分泌BNP,导致血浆NT-proBNP和PCT升高[15]。比较冠状动脉损害组和无冠状动脉损害组NT-proBNP及PCT水平,发现冠状动脉损害组患儿血浆NT-proBNP及PCT水平明显高于无冠状动脉损害组,与杨姗姗等[16]的研究一致,推测IKD可联合炎症因子诱导的血管内皮下胶原蛋白大量溢出,促进血小板黏附和激活,同时可分泌大量激活的血小板,活化巨核细胞并使其增生。此外,由于血小板的数量过多,也会引起血液黏性变大,使得血液流动的速度变得缓慢,导致血小板更易于在损伤的冠脉内皮下凝聚、黏附,进而产生血栓,患有急性冠状动脉疾病和慢性心肌梗死的危险[17-18]。分别将IKD和有无冠状动脉损害作为应变量,将NT-proBNP和PCT作为自变量纳入logistic回归分析模型。结果显示,NT-proBNP和PCT均是IKD和冠状动脉损害的独立危险因素,表明NT-proBNP及PCT水平升高可以引发IKD患儿的冠状动脉损害,分析原因与长时间发热、腹泻、食欲差等临床症状有关,也有一些学者认为这是因为低钠血症造成的,由于细胞因子白细胞介素-6,使得下丘脑抗利尿激素分泌增多,从而导致抗利尿激素分泌异常,肾脏排泄水分降低,最后发展成低钠血症[19]。本研究通过血浆NT-proBNP和PCT水平的ROC曲线分析显示血浆NT-proBNP和PCT预测IKD患儿冠状动脉损害的价值均较高,AUC值分别为0.739和0.887,确定cut-off后其诊断冠状动脉损害的敏感度分别为58.62%、89.66%,特异度分别为83.33%、91.67%,证实NT-proBNP和PCT对IKD患儿冠状动脉损害诊断有一定临床价值。患儿NT-proBNP和PCT增高的机制目前还不清楚,很可能是患者处于急性期时,由于免疫系统过于活跃,活化的T淋巴细胞和单核细胞,会产生很多炎症因子,对心肌细胞造成损害,引起患者心室壁的应力变化,导致心肌细胞牵张。这样,心脏发生收缩、舒张的传导系统就会受到刺激,降低心舒张功能和增加收缩功能。在这个过程中,NT-proBNP和PCT的合成和分泌都会增加[20]。PCT不仅可以用于细菌感染的诊断与临别诊断,还可以用于判断感染的程度,对预后进行预测,并指导临床治疗,还可以用作一项常规实验室炎症性指标。相对于常规的急性C反应蛋白、血沉等炎性指数,PCT的特异度更高,有较高的临床应用价值。
综上所述,IKD患儿NT-proBNP、PCT水平明显升高,二者对诊断IKD患儿冠状动脉损害具有一定作用。
參考文献
[1]黄国英.川崎病诊断和治疗面临的挑战[J].中华儿科杂志,2022,60(1):3-5.
[2]徐纪丰,蔡梦思,章风霜.完全与不完全川崎病患儿的临床对比[J].中国妇幼保健,2021,36(4):835-837.
[3]杨柳,王慧超,李田华.不完全川崎病诊疗进展[J].解放军医药杂志,2021,33(7):114-116.
[4]朱易豪,王飞,朱涛.脑钠肽与氨基末端脑钠肽前体临床研究进展[J].中国胸心血管外科临床杂志,2022,29(12):1665-1670.
[5]杨惠聪,吴阿阳,林洁,等.降钙素原、D-二聚体结合快速序贯器官功能衰竭评估评分在脓毒症诊疗中的应用[J].中国感染与化疗杂志,2020,20(5):498-501.
[6]颜依莉,吕章春,胡勇刚,等.血清降钙素原和D-二聚体水平与静脉注射丙种球蛋白无反应型川崎病患儿冠状动脉病变发生的相关性[J].中国妇幼保健,2021,36(10):2259-2261.
[7]中华医学会儿科学分会心血管学组,中华医学会儿科学分会免疫学组.川崎病冠状动脉病变的临床处理建议[J].中华儿科杂志,2012,50(10):746-749.
[8]郝京霞,张英谦,李博,等.细胞因子对川崎病患儿发生冠状动脉病变及静脉用丙种球蛋白抵抗的预测价值[J].中国医药,2022,17(2):175-178.
[9]于晓晴,张乾忠,祝华.川崎病并发冠状动脉损害的诊治进展[J].中国小儿急救医学,2021,28(12):1107-1110.
[10]寇志军,李静,马亨曼,等.川崎病患儿心血管病变易感性与血清N末端B型脑钠肽原、前白蛋白及C-反应蛋白表达水平相关性研究[J].陕西医学杂志,2022,51(6):717-720.
[11]舒中宇,邓芳,杨舒馨影.川崎病合并肝功能损害的影响因素分析[J].中华全科医学,2023,21(4):622-625.
[12]吕爱婷,何坤,李莹莹.miR-197-3p在川崎病患儿血浆中的表达及与冠状动脉病变的相关性研究[J].华南国防医学杂志,2022,36(11):864-868.
[13]康茹,孟改利,周雪红.川崎病急性期患儿冠状动脉损害的血液标志物筛选[J].心脑血管病防治,2022,22(5):99-101,104.
[14]李娜,孙景巍,祁冬,等.N端脑钠肽前体及白细胞介素-6在预测川崎病并冠状动脉损害中的临床价值[J].中国临床研究,2022,35(5):617-621.
[15]邴振,王先东,单光颂,等.C反应蛋白、降钙素原升高及血钾降低与重症川崎病发生发展高危因素及临床预测价值评价[J].中国实用儿科杂志,2023,38(2):129-135.
[16]杨姗姗,齐晓彦,杨卫仙,等.重症肺炎合并心力衰竭患儿病原学分析及降钙素原氨基末端脑钠肽前体及肌钙蛋白Ⅰ的检测意义[J].中国妇幼保健,2022,37(12):2203-2205.
[17]王会平,黄永杰,贺小红,等.中性粒细胞与淋巴细胞比值、降钙素原联合氨基末端脑钠肽前体、肌钙蛋白Ⅰ对社区获得性肺炎患者发生心血管事件的预测价值[J].中国卫生检验杂志,2022,32(11):1334-1338.
[18]陈琳,梁彩文,龙丽娜.川崎病患儿血清炎症因子、BNP、h-FABP水平变化及其与冠状动脉损伤的关系[J].海南医学,2021,32(15):1938-1941.
[19]纪小琳,沈伟锋,汤冬梅,等.Tfh、Tfr及N-末端脑钠肽前体在不完全川崎病诊治中的表达[J].中国妇幼健康研究,2021,32(11):1659-1665.
[20]王润傍,赵青,赖雪芹,等.血清生长分化因子-15、淀粉样蛋白A及N末端脑钠肽前体水平与川崎病患儿冠状动脉损伤的关系[J].中国临床医生杂志,2020,48(9):1105-1107.

