骨水泥分布对骨质疏松性椎体压缩骨折PVP术后邻椎骨折的影响分析
李 任,唐福宇
(1.广西中医药大学研究生院,广西 南宁 530200;2.柳州市中医医院,广西 柳州 545026)
骨质疏松是中老年人常见的骨代谢疾病,尤其多见于绝经后女性。随着我国人口老龄化速度的加快,骨质疏松性椎体压缩骨折(osteoporotic vertebral compresses fractures,OVCFs)的发病率逐年上升。OVCFs的保守治疗包括卧床休息、口服药物(阿片类或非甾体类消炎止痛药、抗骨质疏松药)治疗以及支具保护等。因为保守治疗需要患者长期卧床,所以存在褥疮、坠积性肺炎、下肢静脉血栓形成、泌尿系感染、下肢肌肉萎缩以及精神抑郁等风险。目前,OVCFs 手术治疗以经皮椎体成形术(percutaneous vertebroplasty,PVP)和经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)两种微创手术为主,统称为经皮椎体强化术,均是通过向骨折椎体注入骨水泥,从而强化椎体,稳定脊椎[1]。微创手术具有创伤小、疼痛缓解快的优势,在临床得到广泛应用。与PKP 术相比,PVP 手术费用相对较低,且远期疗效基本一致,已成为OVCFs手术治疗的首选方案。但PVP 术会对邻近椎体产生额外的应力,增加邻近椎体再发骨折的风险。既往研究表明,PVP 术后再发骨折多与年龄、体重指数、骨密度、基础疾病、激素类药物使用等相关[2-4],而与骨水泥分布的相关性研究较少。笔者通过回顾性分析225例OVCFs行PVP术后患者的骨水泥分布类型,探讨骨水泥分布与PVP 术后邻近椎体新发骨折的相关性,现报道如下。
1 资料与方法
1.1 一般资料 本次研究纳入262 例骨质疏松性椎体压缩骨折PVP 术后患者,失访37 例,实际纳入225例。225 例患者中有42 例出现新发邻近椎体骨折,占全部患者的18.67%。将术后无新发邻椎骨折的183例患者设为A组,术后出现新发邻椎骨折的42例患者设为B 组,两组患者一般资料见表1。两组患者的性别、年龄、骨密度、骨水泥注入量等一般资料差异无统计学意义(P>0.05)。

表1 两组患者一般资料比较
1.2 纳入标准 患者年龄60~89 岁;诊断为胸腰椎OVCFs;存在严重的腰背痛,查体局部有压叩痛;MRI检查证实为急性或亚急性椎体压缩性骨折;全身双能X 线骨密度检查提示骨密度T 值≤-2.5 SD;有固定的联系方式,能配合随访24个月及复诊的患者。
1.3 排除标准 年龄≤59岁,或≥90岁者;伴有脊髓神经损害症状者;骨肿瘤、骨感染、骨坏死等病理性骨折者;凝血功能障碍、严重心脏病及肝肾肺功能损害等无法耐受手术者;随访中断者。
1.4 手术方法及术后处理 手术均由经统一培训的同组医师完成。患者俯卧于手术台,通过C 臂X 线机定位标识穿刺部位,切开长0.5 cm 皮肤切口,拟穿刺路径应避开脊髓神经,腰椎及下胸椎一般经双侧椎弓根入路,上、中胸椎一般经双侧椎弓根旁入路。穿刺针依次穿过皮质、椎弓根、椎体后壁并进入椎体,针尖位于椎体前、中1/3 髓质交界处时停止进针。将穿刺针置换成直开口骨水泥推杆,调制聚甲基丙烯酸甲酯(PMMA)骨水泥注入推杆中,在X线透视下,经双侧推杆向椎体内推注骨水泥,骨水泥的凝固时间约10~15 min,在确认骨水泥已完全固化后,旋转拔出推杆。予无菌敷料覆盖切口,手术结束。术后当天,嘱患者卧床休息,心电监测6 h,密切观察患者有无下肢麻木无力、二便失禁等神经损伤的症状和体征,术后第2天可戴腰围起床活动,术后常规复查X 线、CT。术后采用系统的抗骨质疏松治疗方案:口服碳酸钙D3咀嚼片[通用电气药业(上海)有限公司,国药准字H20000670,每片1.25 g,含钙500 mg],每天2 片;口服阿法骨化醇软胶囊(南通华山药业有限公司,国药准字H20000065,每粒0.5 μg),每天1 粒;口服阿仑膦酸钠片(成都天台山制药有限公司,国药准字H20093091,每片70 mg),下床活动后在晨起空腹状态下服用,每周1片。定期复查椎体骨密度值,若骨密度恢复正常,则停用阿法骨化醇软胶囊及阿仑膦酸钠片,并将钙片减至半量。
1.5 观察指标 观察患者骨水泥的分布位置与形态、骨水泥接触骨折终板及骨水泥的渗漏情况等。
1.6 统计学分析 采用SPSS 21.0 软件进行统计学分析。符合正态分布的计量资料以均数±标准差()表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以中位数M(P25,P75)表示,计数资料用频数或百分比(%)表示,采用χ2检验。P<0.05 为差异具有统计学意义。
2 结 果
2.1 两组骨水泥分布类型比较 A 组骨水泥分布类型中前部型27 例,中部融合型75 例,中部均匀不连型72例,轻度不均不连型8例;B 组骨水泥分布类型中前部型5例,中部融合型17例,中部均匀不连型15例,轻度不均不连型2 例;以上4 种类型两组差异无统计学意义(P>0.05)。而在骨水泥明显不均不连型分布类型中,A 组有1 例,B 组有3 例,两组差异有统计学意义(P<0.05)。结果见表2。
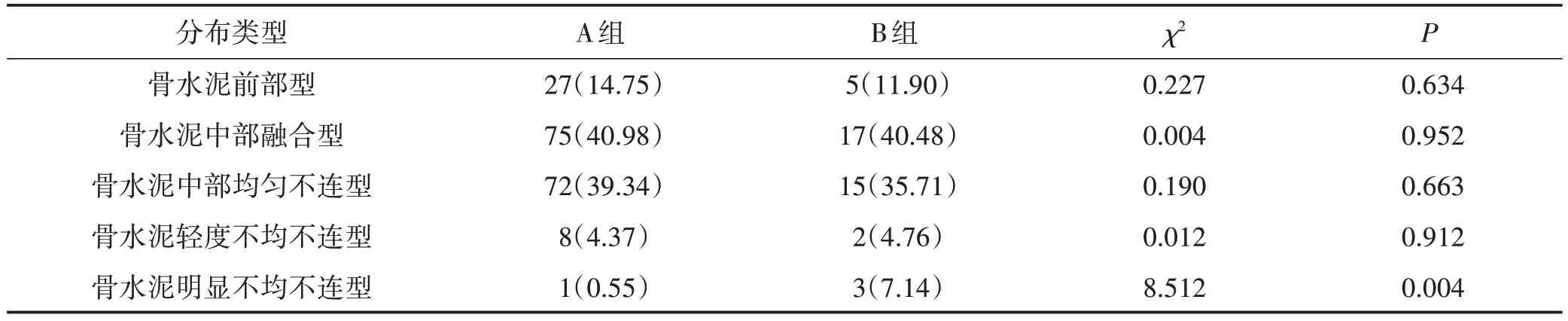
表2 两组骨水泥分布类型比较[例(%)]
2.2 两组骨水泥渗漏及接触骨折终板情况比较 A组有58例发生骨水泥渗漏,B组有11例发生骨水泥渗漏,两组差异无统计学意义(χ2=0.486 6,P>0.05)。A组有19例患者手术椎体内的骨水泥未接触骨折终板,B 组有10 例骨水泥未接触骨折终板,两组差异有统计学意义(χ2=5.485 1,P<0.05)。
3 讨 论
骨质疏松症是和年龄密切关联的疾病,年龄越高,发病率也越高。相关研究表明,我国60 岁以上老年人骨质疏松症的发病率为36%[5],OVCFs 作为骨质疏松症的并发症,也成为了老年人健康的巨大威胁。PVP 术是OVCFs 的微创手术首选方案,其临床疗效已经得到医患群体的认可,该术通过向骨折椎体注入骨水泥,改变了原有脊柱的生物力学性质,重新构建新的脊椎力学平衡,但在强化伤椎的同时,也增加了邻近椎体的压力,导致应力分布不均则使邻椎骨折风险增加[6-7]。费琦等[8]通过研究也发现,强化椎体在施加不同轴向的压力时,其相邻椎体的应力明显增大,表明椎体的强化使得邻椎压力增大。
相关研究表明,骨折椎体内骨水泥注入充分与否、骨水泥分布部位是PVP 术后再次骨折的重要影响因素[9-11]。与骨水泥注入充分的椎体比较,骨水泥注入不充分可使椎体的皮质骨和松质骨承受的最大应力和移位显著升高,从而降低椎体的稳定性,增加椎体再次骨折的风险[12]。杨辉等[13]将骨水泥的分布形态分为均匀分布型和致密型,发现骨水泥致密型患者术后再发骨折的概率明显高于均匀分布型,认为椎体内骨水泥致密分布是PVP 术后再发骨折的危险因素。李亮等[14]根据骨水泥的分布形态将其分为团块状和海绵状,与海绵状骨水泥分布比较,团块状骨水泥分布术后邻椎再发骨折的发病率更高,认为团块状骨水泥在有效恢复椎体前缘和中线的高度的同时,增加了相应节段的变化,改变了椎体的力学传导,从而增加邻近椎体的负荷,导致骨折风险上升。以上相关研究对骨水泥分布形态分型过于简单,着重于骨水泥分布状态均匀与否,缺乏对骨水泥分布不均程度与预后关系的研究。
本研究在脊椎X 线和CT 检查的帮助下,根据骨水泥弥散分布的形态、注入量和部位将强化椎体分为5 种类型:骨水泥前部型、中部融合型、中部均匀不连型、轻度不均不连型和明显不均不连型。研究结果表明,前四种骨水泥分布类型对PVP 术后邻椎骨折无明显影响,而明显不均不连型对术后邻椎骨折有明显影响。表明骨水泥明显不均不连是术后新发邻近椎体骨折的危险因素。骨水泥明显不均不连型患者的骨折椎体中线两侧骨水泥大小不一、位置不对称、形态不均匀且不相连接,使得强化椎体各部位受力不匀,导致邻近椎体矢状位受力不均,脊椎的生物力学失稳,从而增加手术椎体再次塌陷和邻近椎体再次骨折的风险[7,15]。此外,本次研究还发现骨水泥未接触骨折终板也是术后新发邻近椎体骨折的危险因素之一,说明骨水泥与终板融合有助于椎体的稳定和维持力学平衡。因此,在PVP 手术中如发现骨水泥偏侧分布时,应及时补充较少一侧的骨水泥,使骨水泥尽可能地在骨折线区域内均匀弥散,并接触到椎体终板,以减少PVP术后再次骨折的发生。
总而言之,骨质疏松性椎体压缩骨折PVP 术后再发骨折的因素很多,如年龄、体重指数、骨密度、基础疾病、激素类药物使用和骨水泥分布等,其中很多因素难以人为干预,而骨折椎体的骨水泥分布是可受人为控制的。因此,术者在手术中进行骨水泥注射时,应在C 臂X 线机的辅助下,使骨水泥充分、足量弥散,使骨水泥“量态均匀有助于稳定”,以减少术后邻椎新发骨折的概率。此外,术后应对骨质疏松症患者进行科学、长期的抗骨质疏松指导和治疗,以降低患者PVP术后新发骨折的风险,提高生活质量。

