驻马店市890例高龄孕产妇妊娠结局流行病学及新生儿出生缺陷的分析
谢 峥,尤伯俭
(驻马店市中心医院,河南 驻马店 463000)
国内外多项研究已证实,高龄与不良妊娠结局关系密切,可对孕产妇的健康和围产儿的转归产生严重影响[1]。因此,探究高龄对新生儿出生缺陷的影响,对指导高龄孕育具有重大现实意义。本研究对近年来驻马店市收治的高龄和适龄孕产妇资料进行比较,对高龄孕产妇妊娠结局及新生儿出生缺陷进行流行病学分析,旨在为降低高龄妊娠孕产妇不良妊娠结局风险、减轻新生儿出生缺陷和保障优生优育提供参考。
1 资料与方法
1.1资料来源 本研究资料来源于2020年6月—2023年6月驻马店市中心医院的孕产妇资料,选取890例高龄孕产妇作为高龄组(预产期时年满35岁),同时选取890例适龄孕产妇为对照组(预产期时年未满35岁)。两组一般资料见表1。

表1 两组孕产妇一般资料比较 [n(%)]
1.2方法 统计所有孕妇临床相关资料,包括:产妇胎儿胎龄、胎儿体重、胎儿生存情况、出生缺陷发生情况;不良妊娠结局:包括早产、低体重、巨大儿、死胎死产、出生缺陷等。双胎妊娠孕产妇的妊娠结局以较为不良结局为准。
1.3数据处理 采用SPSS 22.0处理数据。计数资料用[n(%)]表示,行χ2检验;妊娠结局的多因素分析采用二元logistics回归。
2 结果
2.1两组一般资料分析 高龄组人工受孕、剖宫产、城镇户籍、不良孕产史、妊娠期高血压、贫血、产后出血的发生率高于适龄组,其他比较无统计学意义。见表1。
2.2两组妊娠结局比较 两组胎儿生存情况比较无统计学意义;高龄组不良妊娠结局、胎儿早产、胎儿体重异常及出生缺陷的发生率高于适龄组。见表2。
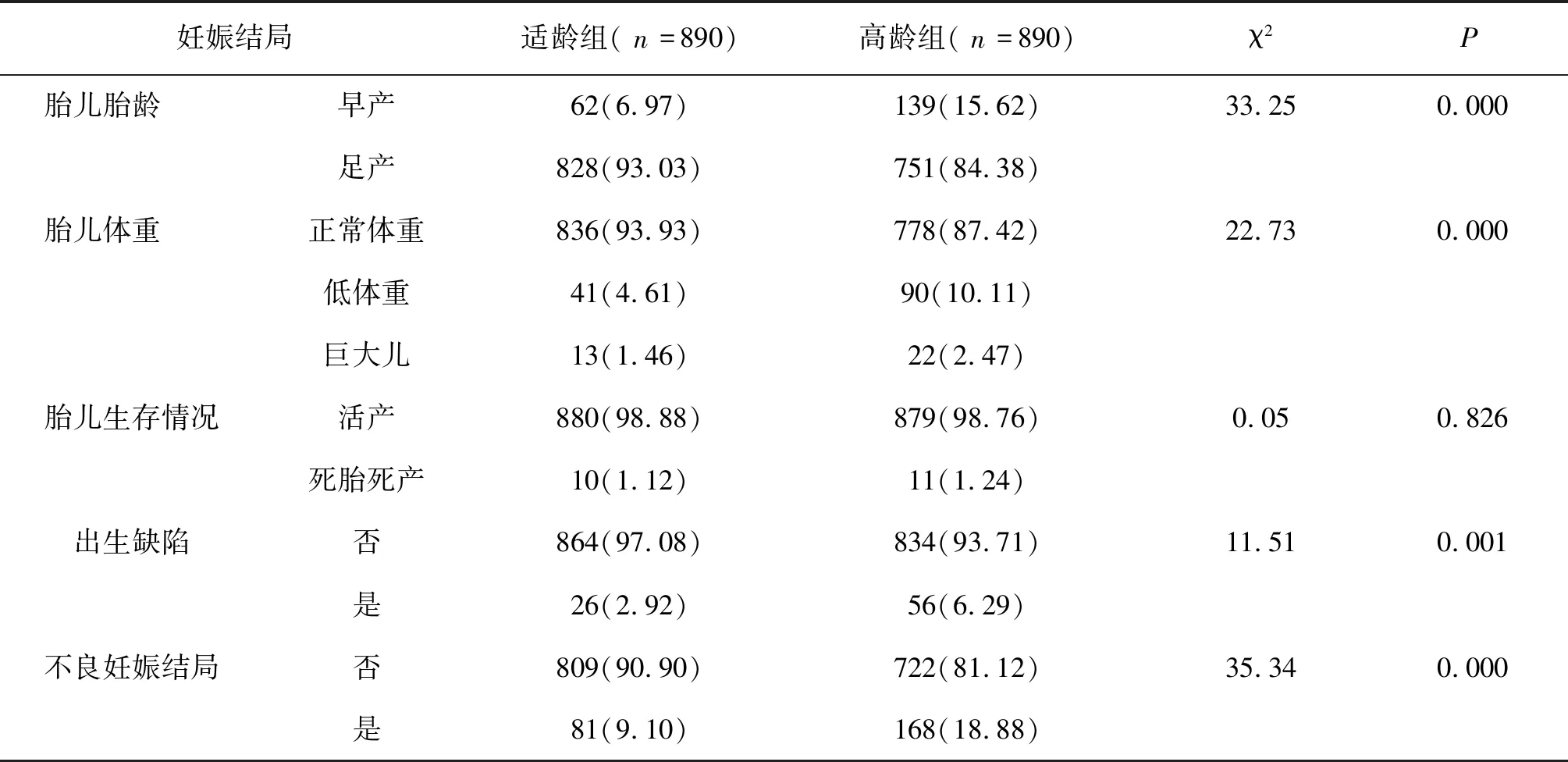
表2 两组妊娠结局比较[n(%)]
2.3妊娠结局影响因素分析 以不良妊娠为因变量(是=1,否=0),其他因素为自变量行回归分析显示,不良孕产史、妊娠期高血压、贫血是不良妊娠结局的独立危险因素。见表3。

表3 多因素logistic回归分析不良妊娠相关因素
2.4两组新生儿出生缺陷比较 高龄组新生儿总出生缺陷率高于适龄组。详见表4。

表4 两组新生儿出生缺陷比较[n(%)]
3 讨论
高龄是影响生育能力的重要因素之一。有些不孕不育高龄妇女为满足生殖需求,常采用人工辅助受孕,但其会增加妊娠并发症、剖宫产和出生缺陷等的发生风险。既往报道表示,人工辅助受孕的高龄孕产妇染色体核型异常率显著高于适龄孕产妇[2]。本研究显示高龄组不良孕产史的发生率显著高于适龄组。此外,本研究结果显示,高龄组妊娠期高血压、贫血、产后出血的发生率显著高于适龄组。
生殖健康是保障人类素质的核心,然而生殖发育过程中,易受到多种因素导致不良妊娠结局。以往报道[3]显示,高龄孕妇会导致受精卵分裂时染色体分离异常,畸变率升高,易造成新生儿畸形,是造成不良妊娠结局的重要影响因素。而本研究中,虽然高龄孕产妇不良妊娠结局的发生率显著高于适龄组,但高龄却不是不良妊娠结局的独立危险因素,可能是人群和样本量不同导致的。本研究显示,不良孕产史、妊娠期高血压、贫血是不良妊娠结局的独立危险因素。国外研究[4]证实,高龄孕产妇合并高血压会引起全身浮肿,导致心脏血氧供给不足,影响胎儿发育。叶酸是DNA合成的重要辅酶,孕产妇缺乏时,会造成DNA合成障碍,累及造血组织幼红细胞增殖成熟障碍,使其形成为寿命较短的异常巨幼红细胞,出现贫血[5]。本研究进一步分析新生儿出生缺陷发现,高龄组出生缺陷发生率高于适龄组。
综上所述,高龄孕产妇自然受孕率降低,多为城镇户籍,剖宫产、不良孕产史、妊娠期高血压、贫血、产后出血、新生儿出生缺陷的发生率较高;且不良孕产史、妊娠期高血压、贫血是不良妊娠结局的独立危险因素,而新生儿出生缺陷主要以心脏畸形为主。因此,建议高龄妊娠孕产妇在孕产期要做好孕产期并发症的检查和干预,以减少不良妊娠结局和新生儿出生缺陷的发生。

