NLR 联合PLR 在预测早期儿童全身炎症反应综合征中的应用
郭瑶 蒋丰智 段高羊
全身炎症反应综合征(Systemic Inflammatory Response Syndrome,SIRS)是由创伤、感染、烧伤和胰腺炎等多种因素导致的全身炎症反应[1]。SIRS诱导产生的大量促炎介质可能引发机体炎性反应失衡、免疫防御功能下降等一系列急性全身炎症反应,如未得到及时控制,将可能发展为多器官功能障碍综合征、多器官功能衰竭、脓毒症等疾病[2]。临床研究显示,儿童SIRS 发病率较高,患儿病死率随多器官功能障碍程度加重以及受累器官变多而升高,因此,SIRS 的早期诊断与早期干预对提高儿童SIRS 治愈率有着重要的意义[3]。目前临床常用白细胞数量、C 反应蛋白(C-Reactive Protein,CRP)、降钙素原水平等来评估SIRS 的发生与病情进展,但这些指标缺乏特异性,很难只根据其中某几个指标的异常变化在SIRS 早期对患儿进行诊断[4]。有研究表明,将中性粒细胞与淋巴细胞比值(Neutrophil to Lymphocyte Ratio,NLR)、血小板数与淋巴细胞比值(Platelet count and Lymphocyte Ratio,PLR)应用于肿瘤、肺炎、冠心病、肝炎等多种疾病的诊断和预后,效果良好,并且这些指标通过外周血常规检测即可获得,测试成本低[5-6]。因此,本研究选取外周血常规指标、CRP、NLR 和PLR 作为主要检测指标,探究其在预测儿童早期SIRS 中的应用。现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年8 月至2022 年8 月于东莞市妇幼保健院儿科就诊的60 例全身炎症反应综合征患儿作为观察组,并选取同期于本院进行健康体检的60 名儿童作为对照组。纳入标准:①观察组患儿符合SIRS 诊断标准[7];②年龄≤6 岁;③临床资料完整;④患儿监护人对本研究知情并签订知情同意书。排除标准:①先天性心肺功能不全;②实验室指标检查前患儿已接受治疗。本研究已经过院医学伦理委员会批准通过。
1.2 观测指标
收集两组入组时的年龄、性别、体质指数(Body Mass Index,BMI)、营养状态及生活环境等基本资料。入组当天抽取外周静脉血3 mL,使用血液细胞分析仪进行白细胞计数(White Blood Cell,WBC)、中性粒细胞计数(Absolute Neutrophil Count,ANC)、淋巴细胞计数(Lymphocyte,LYM)、血小板计数(Platelet,PLT),计算NLR、PLR;采用深圳普门PA900 特定蛋白分析仪及配套试剂检测CRP。
营养不良判断标准[8]:①消瘦:身高性别体质量Z 评分<-2;②生长迟缓:年龄性别身高Z 评分<-2 为生长迟缓;③低体质量:年龄性别体质量Z评分<-2为低体质量。符合其中一条即为营养不良。
1.3 统计学处理
采用SPSS 21.0 软件对所得数据进行分析与作图。满足正态分布的计量资料均以()表示,两两组间差异采用LSD-t检验进行校正;计数资料均以n(%)表示,采用χ2检验进行组间差异比较。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组年龄、性别、家庭月均收入和母亲文化程度比较差异无统计学意义(P>0.05);观察组BMI、营养正常患儿占比和每天睡眠时间>10 h 患儿占比均显著低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组一般资料比较[(),n(%)]Table 1 Comparison of general information between the two groups[(),n(%)]
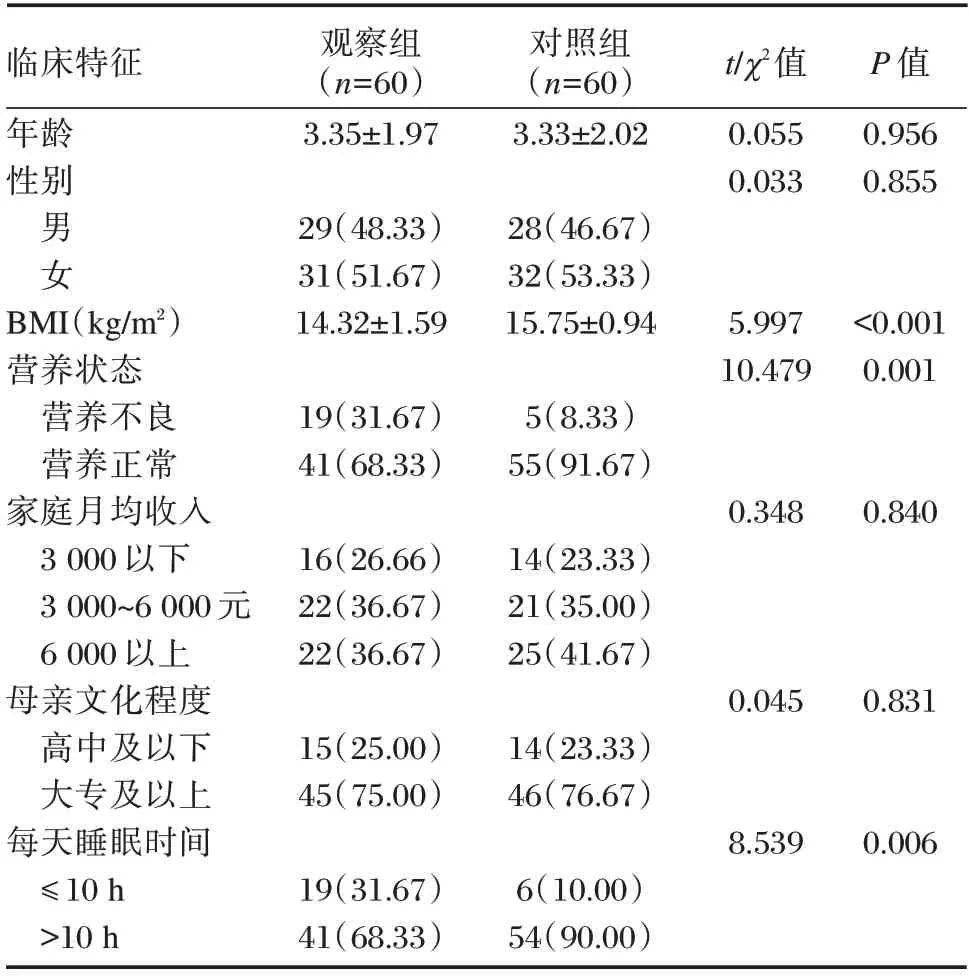
表1 两组一般资料比较[(),n(%)]Table 1 Comparison of general information between the two groups[(),n(%)]
2.2 两组体内各指标水平比较
观察组CRP、WBC、ANC、PLT 含量显著高于对照组,LYM 含量显著低于对照组,NLR、PLR 也显著高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组体内各指标水平比较()Table 2 Comparison of the various indexes levels in the body of pediatric patients between the two groups()
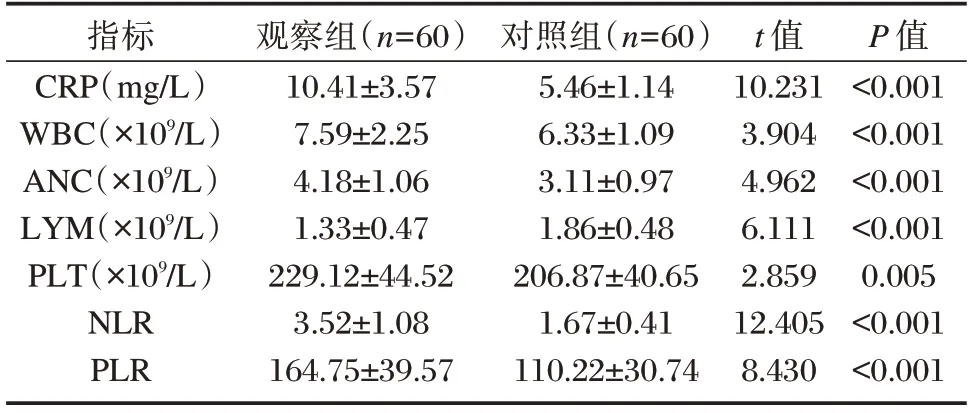
表2 两组体内各指标水平比较()Table 2 Comparison of the various indexes levels in the body of pediatric patients between the two groups()
2.3 Logistics 回归分析早期SIRS 发生的危险因素
将受试者是否患SIRS 作为因变量,患病赋值为“1”,未患病赋值为“0”;将“营养不良”赋值为1,“营养正常”赋值为0;将“每天睡眠时间≤10 h”赋值为1,将“每天睡眠时间>10 h”赋值为0。对CRP、WBC、NLR、PLR、BMI、营养状况和每天睡眠时间与早期SIRS 的发生进行Logistics 向前回归分析,结果显示,CRP、NLR、PLR 水平升高为早期SIRS 发生的独立危险因素,OR 值分别为4.813、22.607、1.022,95%置信区间分别为1.690~13.706、5.572~91.716、1.000~1.044(P<0.05)。见表3。
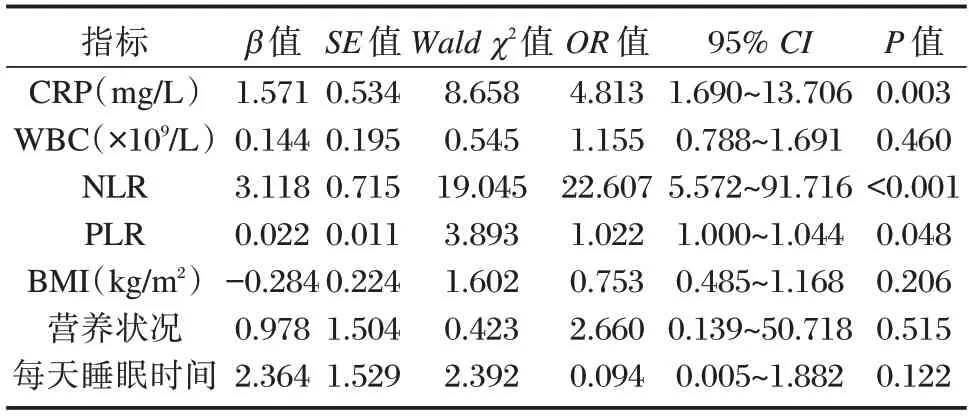
表3 Logistic 回归分析儿童早期SIRS 发生的影响因素Table 3 Logistic regression analysis of the influencing factors of early SIRS in children
2.4 ROC 曲线分析各指标对早期SIRS 的预测价值
ROC 曲线分析结果显示,CRP、NLR、PLR 的ROC 曲线下面积(Area Under Curve,AUC)分别为0.764、0.720、0.752,NLR、PLR 联合检测的AUC 为0.996。联合检测的评估价值明显高于各指标单独检测(P<0.05)。见表4、图1。
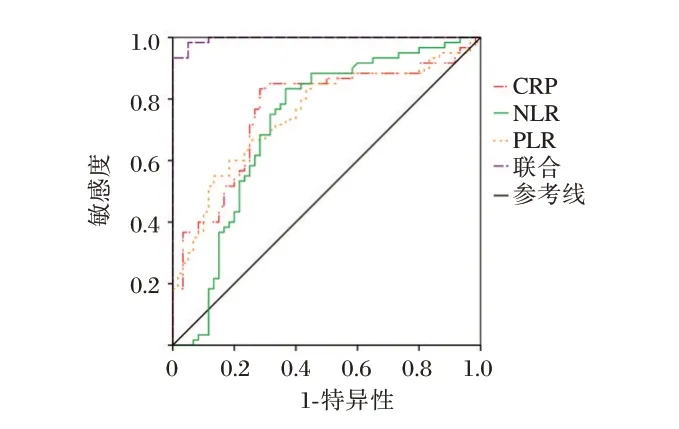
图1 ROC 曲线分析各指标对早期儿童全身炎症反应综合征的预测价值Fig. 1 Receiver operating characteristic analysis of the predictive value of various indicators for early childhood Systemic inflammatory response syndrome
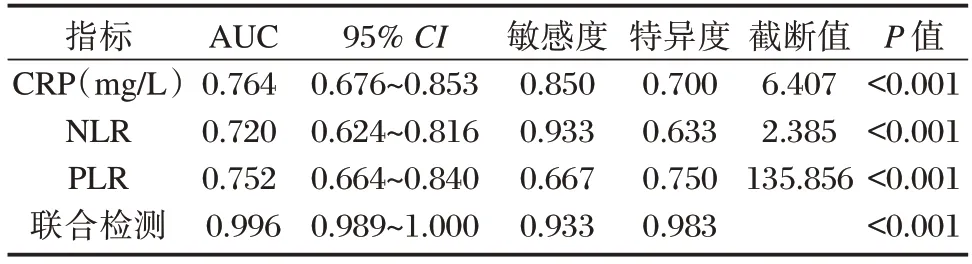
表4 ROC 参数分析Table 4 ROC parameter analysis
3 讨论
SIRS 是机体对有害应激源的一种防御反应,其通过引发全身炎性级联反应释放大量的炎症细胞因子,使机体处于高炎症状态,随着病情进展可导致休克及多器官功能障碍综合征,甚至死亡[9]。人体免疫系统分为固有免疫和适应免疫,固有免疫是机体抵御病原体侵袭的第一道防线。中性粒细胞作为机体重要的固有免疫细胞,在炎症早期通过其自身强大的趋化作用和吞噬功能对病原体发挥吞噬和清除作用。淋巴细胞是获得性免疫系统的主要组成部分,在机体免疫应答过程中可分泌多种细胞因子,如IL-6、TNF-α 等,参与病原体的清除[10-11]。血小板作为固有免疫和获得性免疫的关键参与者,可在机体免疫系统被激活时释放细胞因子、生长因子等物质调节炎症反应和淋巴细胞活化[12-13]。目前,NLR 与PLR 作为新型的外周血炎症指标已引起重症医学的广泛关注[14]。
本研究结果发现,与对照组相比,观察组CRP、WBC、ANC、PLT、NLR、PLR 水平显著升高,LYM 含量降低。说明SIRS 的发生可能引起中性粒细胞的过度活跃,产生多种细胞因子包括抑炎因子IL-10 等,抑制淋巴细胞活性。而血小板通过释放活性炎症代谢产物,参与全身炎症的放大过程,进一步诱导中性粒细胞炎症因子的分泌,最终导致淋巴细胞减少、中性粒细胞和血小板异常增多的结果[15-16]。此外,SIRS 发病过程中患者常伴有凝血功能障碍,循环血中血小板的减少导致骨髓巨核细胞代偿性增生,使血小板的更新及生成加快,从而提高机体血小板浓度。CRP 是肝细胞产生的急性期反应物,受IL-6 等促炎细胞因子调节,是重要的炎症标志物。本研究结果中,观察组CRP 水平显著高于对照组可能原因为,当机体发生急性排斥反应、病毒感染、细菌感染、心血管疾病或手术时,肝细胞受促炎因子调控导致CRP 大量合成[17]。本研究Logistic 回归和ROC 分析结果显示,CRP、NLR、PLR 水平升高是早期SIRS 发生的独立危险因素,CRP、NLR、PLR 对SIRS 的发生均有一定的预测价值,且NLR 和PLR 联合检测预测价值更高。谭伟等[17]的研究表明,C 反应蛋白与高密度脂蛋白胆固醇比值、NLR 作为新型复合炎症标志物,可以有效预测炎症和败血症的发生和发展。杨敏等[18]的研究发现,NLR、PLR、CRP均对经皮肾镜取石术后SIRS 的发生具有较高的预测效能。薛雅芝等[19]的研究也发现,NLR 结合了细胞免疫与体液免疫两种途径,能更好地反映机体应激程度。
综上所述,患儿体内CRP、NLR、PLR 水平的异常升高是早期SIRS 发生的重要危险因素,对儿童早期SIRS 具有一定的预测价值,且NLR、PLR联合检测的预测价值更高。临床可通过对患儿NLR、PLR 水平的监测尽早实施干预,预防SIRS 的发生、控制SIRS 病情的发展,降低患儿死亡率。

