胃腺癌术后前列腺、精囊腺及腹股沟转移1例
张坤 任露 韩霞 班乃金 郝建斌 陈绍水
1 滨州医学院附属医院肿瘤科,滨州 256600;2 临沂市人民医院血液内科,临沂276000
晚期胃癌患者常发生肝、肺、骨、脑、腹腔内播散和盆腔种植等转移,胃癌牙龈转移也有报道[1]。但是,胃切除术后前列腺、精囊腺和腹股沟皮下转移却极为罕见。本文报道了1 例胃腺癌术后发生前列腺、精囊腺及腹股沟皮下转移的患者,叙述了其诊断和治疗过程,并对相关文献进行了复习,以期为广大医务工作者提供诊疗参考。
病例资料
患者,男,56岁,4年余前因“胃癌”于2019年5月1日在全身麻醉下行胃癌根治术,术后病理提示:胃底中分化腺癌,侵犯浆膜及神经,未见确切脉管内癌栓,上下切缘阴性,网膜组织及送检切缘未见癌累及,胃大弯侧淋巴结(0∕12)、小弯侧淋巴结(0∕14)(图1)。免疫组化:微卫星稳定,HER-2(2+),FISH(-)。患者术后行6 周期XELOX 方案(奥沙利铂+卡培他滨)化疗。患者一般情况良好,1年余前因发现“左侧腹股沟肿物”就诊于当地医院,完善彩超提示:前列腺右后侧边缘囊实性占位。患者为求进一步治疗就诊于滨州医学院附属医院。完善盆腔磁共振成像(magnetic resonance imaging,MRI)示:前列腺外周带左侧与精囊腺分界不清,前列腺外周带及邻近左侧精囊腺病变,考虑恶性(图2);胸腹盆增强计算机体层成像(computed tomography,CT)提示:胃切除术后,前列腺形态饱满,前列腺及左侧精囊腺区见异常强化灶,边界模糊,余未见明显异常。总前列腺特异抗原(total prostate specific antigen,tPSA)、游离前列腺特异抗原(free total prostate specific antigen,fPSA)、fPSA∕tPSA 均在正常范围内,癌胚抗原(carcinoembryonic antigen,CEA)为5.96 μg∕L(正常参考范围0~3.4 μg∕L)。完善准备后于2022 年4 月11 日在超声引导下行前列腺及左侧腹股沟肿物穿刺活检术,术后病理提示:(左侧)前列腺组织内查见腺癌(图3),考虑胃腺癌转移;免疫组化:Villin+,CK7+,CK20 个别细胞+,CDX-2 弱+,CA199 少数细胞+,PSA-,P504s-,P63-,GCDFP-15-,Ki67 约60%;(右侧)良性前列腺增生。(左侧腹股沟皮下)转移性腺癌(图4),符合胃腺癌转移;免疫组化:微卫星稳定,HER-2(2+),FISH(-)。根据胃癌病史及病理学报告,患者明确诊断为胃腺癌转移至左前列腺、左精囊、左腹股沟。排除禁忌证后给予SOX 方案(奥沙利铂+替吉奥)全身化疗6 周期,期间复查CT 提示病变较前缩小,血清CEA水平下降至4.61 μg∕L。

图1 1 例胃腺癌术后前列腺、精囊腺及腹股沟转移患者术后病理提示胃底中分化腺癌(HE ×100)图3 1 例胃腺癌术后前列腺、精囊腺及腹股沟转移患者左侧前列腺穿刺组织内查见腺癌细胞(HE ×100)图4 1 例胃腺癌术后前列腺、精囊腺及腹股沟转移患者左侧腹股沟穿刺组织内查见转移性腺癌细胞(HE ×200)
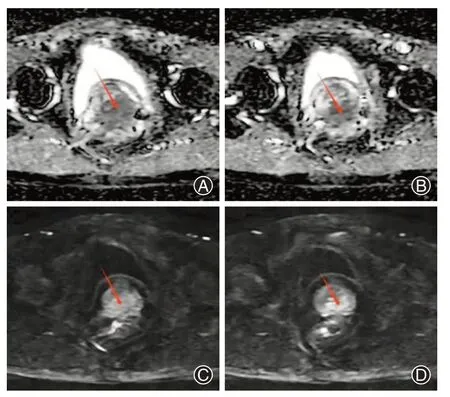
图2 1 例胃腺癌术后前列腺、精囊腺及腹股沟转移患者盆腔MRI 显示前列腺及左侧精囊腺占位性病变,二者边界不清。A、B:前列腺和左侧精囊腺在ADC 上呈现低信号;C、D:前列腺和左侧精囊腺在DWI上呈现高信号
讨论
胃癌是我国常见的恶性肿瘤之一,晚期患者可出现肝、肺、骨、脑、腹腔播散、盆腔种植等多处转移,但胃癌术后前列腺、精囊腺及腹股沟皮下转移极其少见。文献报道中胃癌伴精囊腺转移较胃癌伴前列腺转移更为少见。实体瘤真正转移到前列腺的报道在外科前列腺标本中只占0.2%[2]。转移性前列腺癌最常见的是由于邻近器官(膀胱或直肠)的直接侵袭或是血液系统恶性肿瘤(如白血病和淋巴瘤)对前列腺的浸润。膀胱癌直接扩散是继发性前列腺癌最常见的病因[3]。在6 000 例尸检的回顾性分析中,328 例(5.6%)被检测为继发性前列腺受累,其中143 例来自邻近器官的侵袭,127例与白血病或淋巴瘤有关,在其余58例中,仅有3例来源于胃[4]。
此例患者只对其前列腺及腹股沟皮下肿物进行穿刺活检,未对其精囊腺进行活检,结合既往胃癌病史、前列腺MRI、胸腹盆腔CT、镜下石蜡切片HE染色形态对比、免疫组化结果、血清肿瘤标志物水平,该患者可明确诊断为胃癌术后前列腺、精囊腺及腹股沟皮下转移。值得注意的是,该患者的三处转移灶均位于左侧,考虑该患者腹股沟及精囊腺转移灶为前列腺转移灶外侵所致可能性大。
胃癌细胞扩散到前列腺的机制目前尚不清楚。胃癌常见的转移途径包括血道转移、淋巴道转移及种植转移。血行转移以肝、肺最多见,由于前列腺的血供占心排量的比例很小,因此胃癌血行转移至前列腺的概率也很小[5],但不能除外存在相对特异性趋化因子的可能。该患者CT 检查未发现盆腹腔肿大淋巴结及种植转移灶,且前列腺的淋巴系统由沿髂内动脉分布的髂内淋巴结汇入髂总淋巴结,再汇入腰淋巴结,这并不是胃癌常规的转移通路[6]。同时,该患者已行全胃切除(缺乏“种子”),且前列腺为腹膜外脏器,其上方有膀胱(缺乏“土壤”),排除了种植转移(“种子土壤学说”)及淋巴转移的可能。综上,该患者胃癌术后前列腺转移的途径最可能是血行转移。
前列腺继发性肿瘤最常见的表现是排尿困难、盆腔痛和血尿,患有继发性前列腺肿瘤的患者通常有症状。有时,这些症状与原发性前列腺癌的症状相似[3]。原发性前列腺癌PSA、P504s大多阳性,而CEA、CK7、CK20、CDX-2大多阴性,胃转移性腺癌则与之相反。然而,PSA 并不完全是前列腺癌所特有的,因为它在卵巢癌和乳腺癌中也有表达,但它仍然是最常用的前列腺癌标志物[3]。对于原发性前列腺癌且血清PSA 水平正常的病例也有报道[7]。PSA 和前列腺特异性酸性磷酸酶的灵敏度分别为94.2%和98.6%[8],它们是原发性前列腺癌极好的肿瘤标志物[3]。NKX3.1对前列腺腺癌具有更高的特异度和灵敏度,但在国内使用不普遍。经直肠超声引导下的前列腺活检仍然是诊断原发性或转移性前列腺癌最重要的方法[9-10]。
前列腺转移性胃癌的治疗应遵循个体化原则,可由肿瘤内科、肿瘤放疗科、泌尿外科、超声科行多学科诊疗(multidisciplinary treatment,MDT)后结合患者实际情况制定治疗方案。根据肿瘤治疗原则,在合适的情况下行经尿道前列腺切除术是可取的,至少可以解决尿路梗阻问题。转移性前列腺癌患者的治疗往往与原发部位有关,传统的前列腺癌激素治疗似乎不合理,而根据原发部位所采取的化疗可能是可取的办法[11]。该患者在确诊后已行6 周期SOX方案全身化疗,期间复查CT 提示前列腺及精囊腺病变较前缩小,提示治疗有效,也进一步验证了胃癌术后前列腺转移这一诊断。陈颖等[5]也曾报道过类似的病例。该患者在胃癌术后也有前列腺转移病灶。患者出现排尿困难、会阴疼痛,确诊后接受多西紫杉醇+替吉奥化疗2 个周期,化疗后患者症状明显改善。
总之,胃癌前列腺转移的发生率极低,但临床工作者需警惕这一现象的发生。明确诊断需根据肿瘤病史、症状体征、影像学检查、肿瘤标志物、病理学结果等综合判断。由于报道病例极少,胃癌前列腺转移的治疗应遵循个体化原则,行MDT后制定治疗方案是一个可行的选择。
作者贡献声明张坤:收集患者信息,撰写稿件;任露:文献检索,撰写稿件;韩霞、陈绍水:对论文进行写作指导及修改;班乃金、郝建斌:提供病理图像和MRI图片

