喉罩在儿童上颌前牙区埋伏牙拔除中应用的研究
冯彩华,张丽娜,刘 冰
儿童埋伏多生牙的发病率在1%~3%,以上颌前牙区最常见[1]。儿童在埋伏牙拔除的治疗中,常因为陌生环境、治疗器械的形状、噪声等造成恐惧和焦虑,导致其不配合治疗或治疗中断,因此具有牙科畏惧症的患儿经常在全身麻醉下进行埋伏牙拔除术[2]。由于口腔内操作常同时伴有气、水、血和分泌物等异物,如防护不当,一旦异物进入呼吸道,可能出现窒息风险。因此,目前儿童口腔治疗的全身麻醉,基本采用经鼻气管插管的方式进行。但在实际操作中,由于儿童鼻黏膜干燥脆弱,经鼻插管经常会造成鼻黏膜损伤和出血;尤其在秋冬季节时,患儿鼻腔内经常伴有干燥的鼻痂,导致气管导管经过鼻腔时导管口被鼻痂堵塞;而口腔治疗结束后,由于气管插管是有创性操作,在插管时有可能损伤鼻黏膜、声门和气管黏膜,大多数患儿都伴有咽喉疼痛和干痒,造成术后患儿不适哭闹。因此,寻找安全可替代的、刺激小的插管方式和途径,对提高患儿的术后舒适度尤为重要。
喉罩放置于咽后壁,是一种声门上气道管理的方式,其不经过声门,不进入气管,对患儿气道损伤更小,围术期耐受性更好,从舒适性和降低术后不良反应的角度考虑,优于气管插管。但喉罩放置必须经过口腔[3],研究显示不适用于有误吸风险的患者[4-5],而口腔治疗占据口腔空间,往往伴随口腔分泌物、血液和大量冲洗用水,因此口腔相关全麻手术时,喉罩使用受到限制。有研究报道,喉罩在气道介入手术[6]、扁桃体和腺样体切除术[7-8]、手术时间2 h以内的口腔小手术如智齿拔除、囊肿刮治中可以应用,但有发生移位和置入失败的风险[9]。本研究通过探索埋伏牙操作入路,选择正确的喉罩置入方法和固定方法,将喉罩应用于儿童上颌前牙区埋伏牙拔除的口腔治疗中,旨在保证气道安全的前提下,最大限度地减少麻醉插管对患儿带来的可能损伤和不适,以提高麻醉医疗服务质量。
1 资料与方法
1.1 病例选择
1.1.1 临床病例资料 选取2019年1月—2022年12月在第四军医大学接受全麻舒适化进行埋伏牙拔除的患儿共116例。入选标准:患儿年龄2~6周岁,ASA分级Ⅰ~Ⅱ级,体重指数(body mass index,BMI)18~30 kg/m2;预计手术时间≤1 h,选择所有埋伏牙都位于上颌前牙区。排除标准:ASA分级Ⅱ级以上,肥胖患儿(BMI≥30),张口受限和饱胃、肠胀气等有反流误吸风险的患儿。
1.1.2 分组 所有患儿术前均完成实验室生化、心电图和胸片检查,常规禁食8 h,禁饮2 h,并签署麻醉知情同意书,通过影像学检查确定埋伏牙位置。采用随机数字表法,将埋伏牙拔除患儿分为喉罩组(L组,n=58)和气管插管组(T组,n=58)。
1.2 麻醉方法
1.2.1 麻醉诱导 让患儿坐于父母腿上,吸入氧气1 L/min,笑气2 L/min,并逐步增加七氟醚浓度至8%。患儿入睡后,将其放置于牙椅,七氟醚浓度调整为3%,连接心电监护,建立静脉通路,关闭笑气。两组患儿静脉诱导前均给予阿托品0.01 mg/kg,地塞米松0.2 mg/kg。
T组:静脉给予顺式阿曲库铵0.1~0.15 mg/kg,芬太尼2~3 μg/kg,丙泊酚1.5~2.5 mg/kg,根据患儿体重等选择合适型号气管导管(3.5~4.5号),导管套囊涂抹利多卡因凝胶。随后常规经可视喉镜引导经鼻插入气管导管。
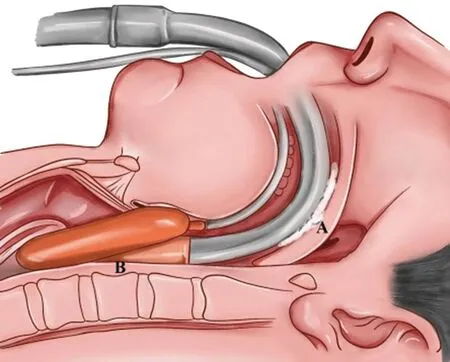
L组:静脉仅给予丙泊酚,剂量同T组。根据体重选择合适大小的喉罩(患儿体重10~20 kg,选用2号;20~30 kg,选用2.5号),套囊涂抹利多卡因凝胶,随后采用执笔式,以右手食指置于套囊和导管的连接处,向后按压套囊使其紧贴硬腭向后向下置入口腔下咽后壁,喉罩通气面朝向声门,尖端位于食管入口处;移开食指时,立即用左手下推喉罩,以防喉罩脱出;最后给套囊充气,将喉罩导管向下弯曲固定在患儿下颌位置(见图1A,箭头所示为喉罩导管的固定部位)。喉罩固定好之后,从患者左侧口角放入开口器,注意避开喉罩导管部位(见图1B,箭头所示为开口器放置部位),最后用管钳夹纱布放置于喉罩和咽部之间,以防术中血或分泌物误吸入气道(见图1C,箭头所示为纱布填塞部位)。喉罩及填塞位置侧位图见图2。两组患儿均设定潮气量7 mL/kg,呼吸频率22次/min,I∶E为1∶2。

A:喉罩固定于下颌中间部位;B:开口器置于一侧口角;C:压舌板压住舌头,管钳夹纱布置于咽部
A:填塞在口内位置;B:喉罩在咽腔位置
1.2.2 麻醉维持 所有患儿术中采用2%~3%七氟醚吸入,不再追加静脉麻醉药,通过BIS监测,维持麻醉深度在40~60[10]。
1.2.3 术后拔管 手术结束后,关闭七氟醚,待患儿自主呼吸、意识、肌力恢复后拔除气管导管或喉罩。
1.3 手术方法
拔牙操作开始前,根据影像学资料中显示的埋伏牙位置,确定腭侧/唇侧入路,并给予阿替卡因局部注射用于术中和术后镇痛;两组患儿均记录术者第一刀切皮时间到最后一针的缝合时间,作为手术时间。
腭侧入路:于上前牙区设计龈沟切口(图3A),翻起腭侧黏骨膜组织瓣(多生牙口腔侧覆盖骨质较多者必要时动力系统去除部分骨质)(图3B),暴露多生牙(必要时动力系统分牙),挺松后拔除患牙(图3C),清理牙槽窝,止血、复位组织瓣后缝合(图3D)。
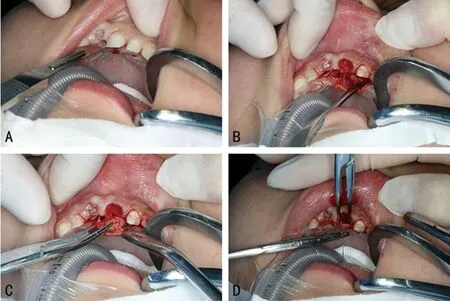
A:腭侧龈沟处切口;B:腭侧黏骨膜组织瓣翻开;C:拔除多生牙;D:组织瓣缝合
唇侧入路:唇侧手术过程基本同腭侧,切口设计根据多生牙位置可选择唇侧龈沟切口或前庭沟切口。由于喉罩导管固定在下颌位置,唇侧和腭侧入路均在上颌前牙区,因此均有足够操作空间。
1.4 观察指标
1.4.1 心率、血压 分别记录L组和T组患儿麻醉诱导前(T0)、喉罩/气管插管前(T1)、喉罩/气管插管后即刻(T2)各时间点收缩压(systolic pressure,SP)、舒张压(diastolic pressure,DP)和心率(heart rate,HR)的变化。
1.4.2 记录患儿拔除喉罩和气管导管的时间 两组患儿均从关闭七氟醚时间起,记录患儿自主呼吸恢复、意识恢复(呼之能应)的时间,作为拔管/拔除喉罩的时间。
1.4.3 拔管时和术后不良反应 记录两组患儿拔除喉罩或拔除气管导管时,呛咳、躁动的发生率;记录两组患儿术后咽痛和发热的发生率。
1.5 统计学分析
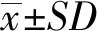
2 结 果
2.1 两组患儿一般情况比较
L组和T组患儿在年龄、体重和手术时间上均差异无统计学意义(P>0.05)(表1)。

表1 患者一般情况
2.2 两组患儿血流动力学变化
结果显示,T组和L组患者,T0、T1两个时间点血压和心率均无统计学差异;T2时,T组患者SP、DP和HR较L组显著升高(P<0.05)。T组组间比较显示,T2时SP、DP和HR与T1相比显著升高(P<0.05);L组组间比较显示,T2时SP和HR与T1相比显著升高(P<0.05),但DP与T1相比差异无统计学意义(P>0.05),见表2。

表2 两组患者不同时间点SP、DP和HR变化比较
2.3 两组患儿拔除喉罩和气管导管的时间
L组和T组两组患者拔除喉罩和气管导管的时间分别为(2.87±0.41)min和(4.98±0.90)min,L组拔除喉罩的时间显著短于T组拔除气管导管的时间(P<0.05)。
2.4 两组患儿拔管和术后不良反应的比较
T组患儿拔管时呛咳和躁动的发生率34.48%和25.86%,L组患儿拔管时呛咳和躁动的发生率分别为10.34%和8.62%,L组呛咳和躁动的发生率显著下降(P<0.05)。T组患儿术后咽痛和发热的发生率分别为31.03%和6.90%,L组患儿术后咽痛和发热的发生率分别为6.90%和3.45%,L组咽痛的发生率显著下降(P<0.05),两组发热发生率无显著性差异(P>0.05)(表3)。
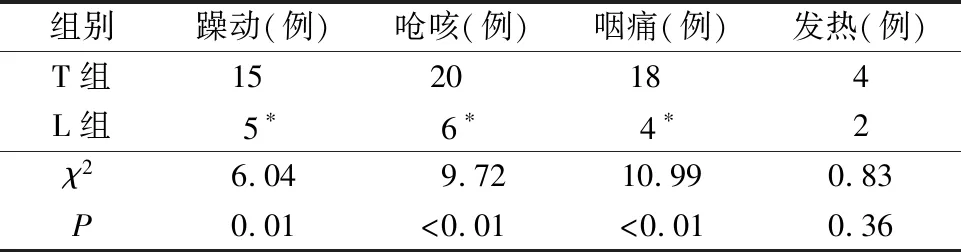
表3 两组术后不良反应比较
3 讨 论
通过本研究我们发现,喉罩在小儿上颌前牙区埋伏牙拔除术中能显著减少插管带来的血流动力学波动,并能缩短拔管时间和减少术后不良反应,因此比气管插管更舒适,对儿童患者更加友好。
本研究能成功且安全地在口腔操作中使用喉罩,有两个关键点:一是口腔治疗仅选择了儿童前牙区埋伏牙拔除。此部位埋伏牙多发,但拔除操作相对简单,需要翻瓣,但很少用到手机、钻头磨牙,无大量冲洗水、牙碎片和骨屑,因此不容易造成误吸。二是埋伏牙的位置在上颌骨前中部,此部位埋伏牙通常表浅,结合影像学资料,易于暴露;其次,由于在上颌前牙区操作,远离咽部和舌根,患儿插入喉罩后,喉罩柄可向患儿脚侧弯曲固定,视野显露较为充分,因此可避免术中口腔医师操作受影响;最后,上颌前牙区埋伏牙拔除操作时间短,术中不需要调整患儿头部体位,喉罩置入后不容易发生移位。
和置入喉罩相比,气管插管患儿在插管后即刻血压、心率显著高于插管前和喉罩组,提示气管插管对血流动力学影响较大。从拔管时间来看,患儿拔除喉罩时间显著低于气管插管组,主要原因可能在于麻醉诱导期L组患儿仅采用丙泊酚加深麻醉放置喉罩,没有复合肌松药和镇痛药。在手术时间约30 min,术中两组患儿均仅吸入七氟醚的情况下,L组拔除喉罩不受肌松剂和镇痛药物代谢的影响,且部分L组患儿术中一直保留自主呼吸,手术结束清理口腔分泌物后,很快就能拔除喉罩。相比之下,T组患儿气管插管需要经口腔或鼻腔置入气管,可能会损伤咽喉黏膜、气管支气管黏膜,为了抑制插管反射,避免浅麻醉下插管导致的喉痉挛等并发症的发生,麻醉诱导必须复合肌松药和镇痛药。因此在手术结束拔管时,T组患儿要考虑肌松药和镇痛药代谢的影响,整体拔管时间较L组长。
术后拔除喉罩和气管插管均可引起呛咳、烦躁、咽痛等并发症[11-12]。前期研究显示,尽管各类手术选择的喉罩/气管导管大小、种类、充气压力或充气容积不同,但术后喉罩置入患者的咳嗽、咽痛、发生困难的发生率,喉罩使用者均显著小于气管插管者[13-17]。本研究结果也显示L组患者在拔管时呛咳、躁动的发生率显著低于T组,术后患儿主诉咽痛的发生率也明显低于T组。烦躁的发生可能与口腔治疗后疼痛刺激、咽部刺激和药物不完全代谢有关。为减少疼痛刺激,通常会合并神经阻滞来减少疼痛诱发的躁动[18]。本研究两组患儿均在翻瓣前给予阿替卡因注射,预防术后疼痛发生带来的躁动。由于手术时间仅30 min,全程仅吸入维持,药物蓄积引起的躁动相关性较小,因此,埋伏牙拔除后躁动的发生主要和咽部刺激相关。喉罩相比于气管插管,咽部和气道刺激小,术后患儿发生躁动的概率显著下降。口腔治疗术后发热的发生率一般在4%~5%[19],一般常见于术前有轻微卡他症状者,部分病例也与埋伏牙拔除后哭闹、口腔局部炎症反应相关[20-21]。但埋伏牙拔除术后发热通常不超过38 ℃,给予对乙酰氨基酚栓剂可缓解,本研究显示喉罩和气管插管对患儿术后发热无显著影响。
尽管通过把控术区和手术时间,我们成功地将喉罩应用到小儿埋伏牙拔除的全麻术中,但喉罩使用仍然存风险。部分术前有上呼吸感染史的患儿,插入和拔除喉罩时不排除发生急性喉痉挛的可能;术中如医生操作触碰喉罩也可能发生喉罩移位和漏气,从而造成患儿通气不足;出血和分泌物较多的患儿也不能完全排除误吸风险。因此,喉罩使用时,除常规准备急救药品外,建议同时准备气管导管,以防喉罩通气失败后及时改变气道管理方式。
综上所述,在上颌前区的埋伏牙拔除术中,选择喉罩进行气道维持安全有效,能极大地提高患儿术后的舒适度,值得在儿童口腔科应用和推广。

