基于MRI胼胝体信号及形态判断原发性胼胝体变性类型并预测预后
刘茂森,谭平政,杨 晓,段 丰,胡兴荣,朱道明*
(1.利川市人民医院放射科,2.神经内科,湖北 利川 445400;3.恩施土家族苗族自治州中心医院放射科,湖北 恩施 445000)
原发性胼胝体变性又称马-比二氏病(Marchiafava-Bignami disease, MBD),为罕见神经变性疾病,多见于慢性酒精中毒和长期营养不良者,病理学上以胼胝体中层脱髓鞘及坏死为特征[1-2],目前对其病因及发病机制尚不明确。酒精可对神经细胞产生毒性作用,引发脑白质萎缩、髓鞘脱失、神经炎症和毒性反应,进而出现神经退变和认知障碍、痴呆等[3],发展至后期将不可逆,导致患者生活质量降低;早期诊断、规范治疗、科学管理是防止MBD进一步损害神经系统的主要手段。既往临床多根据临床表现和MRI所示累及范围将MBD分为A、B型,其中A型预后不良,B型预后相对良好[4]。随着对该病认识的加深及治疗措施、管理理念的改善,部分A型患者亦可获得良好预后[5],使得上述临床-影像学分型难以准确预测MBD临床结局。有研究者[6]根据颅脑MR弥散加权成像(diffusion weighted imaging, DWI)所示胼胝体高亮信号范围将MBD分为3型并评估预后。本研究探讨基于MRI胼胝体信号及形态判断MBD类型及预测预后的价值。
1 资料与方法
1.1 研究对象 回顾性收集2018年1月—2022年12月利川市人民医院及恩施土家族苗族自治州中心医院收治的54例MBD患者,均为男性,年龄36~81岁、平均(58.1±9.3)岁。纳入标准:①长期大量饮酒史或营养不良史;②临床存在急性意识障碍、精神症状、智力下降等异常表现;③入院后1~3天MRI显示胼胝体及胼胝体外对称性病灶;④结合临床及影像学所见并排除相关疾病后诊断为急性及亚急性MBD[7]。排除罹患韦尼克(Wernicke)病、可逆性胼胝体压部病变、急性脑血管病、中枢神经系统感染及多发性硬化等疾病者。本研究经院医学伦理专家委员会批准[科研伦理(2023001)号],检查前患者均签署知情同意书。
1.2 仪器与方法 采用GE Brivo MR355、Signa HDe、Signa Voyager 1.5T或Siemens Verio 3.0T超导MR仪及相控阵头部线圈行头部扫描。扫描参数:自旋回波序列T1W,TR 1 800~2 400 ms,TE 8~27 ms;快速自旋回波序列T2W,TR 3 800~4 500 ms,TE 80~120 ms;T2-液体衰减反转恢复(fluid attenuated inversion recovery, FLAIR)序列,TR 6 000~8 400 ms,TE 95~130 ms;DWI,TR 3 100~4 500 ms,TE 93~102 ms,b值=0、1 000 s/mm2;FOV 24 cm×24 cm,矩阵256×256,NEX 2~4次,层厚4~6 mm,层间距0.5~2.0 mm。
由2名具有4~5年MRI诊断经验的主治医师分析胼胝体信号及形态,观察病灶在胼胝体内、外的分布,意见有分歧时经协商达成一致;根据胼胝体信号及形态将患者分为单相型组(n=29)及多相型组(n=25):单相型表现为胼胝体肿胀但无萎缩及囊变,多相型表现为胼胝体肿胀、萎缩及囊变并存。
1.3 治疗及预后 记录患者一般资料,包括饮酒年限及日饮酒量、既往病史及主要临床表现、入院格拉斯哥昏迷量表(Glasgow coma scale, GCS)评分,以及总胆固醇、甘油三酯、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol, LDL-C)及C反应蛋白(C reactive protein, CRP)水平。嘱患者戒酒;对54例均予静脉滴注或口服硫胺素、口服维生素B复合物及叶酸等以补充营养,另根据病情选择是否给予激素冲击治疗。于治疗后症状基本改善或稳定后行改良牛津残障量表(modified Oxford handicap scale, MOHS)评分以评估预后;将出院时MOHS评分≤2归为预后良好。
2 结果
2.1 基线资料 单相型组患者年龄小于多相型组(P<0.01),组间其余基线资料差异均无统计学意义(P均>0.05)。见表1。
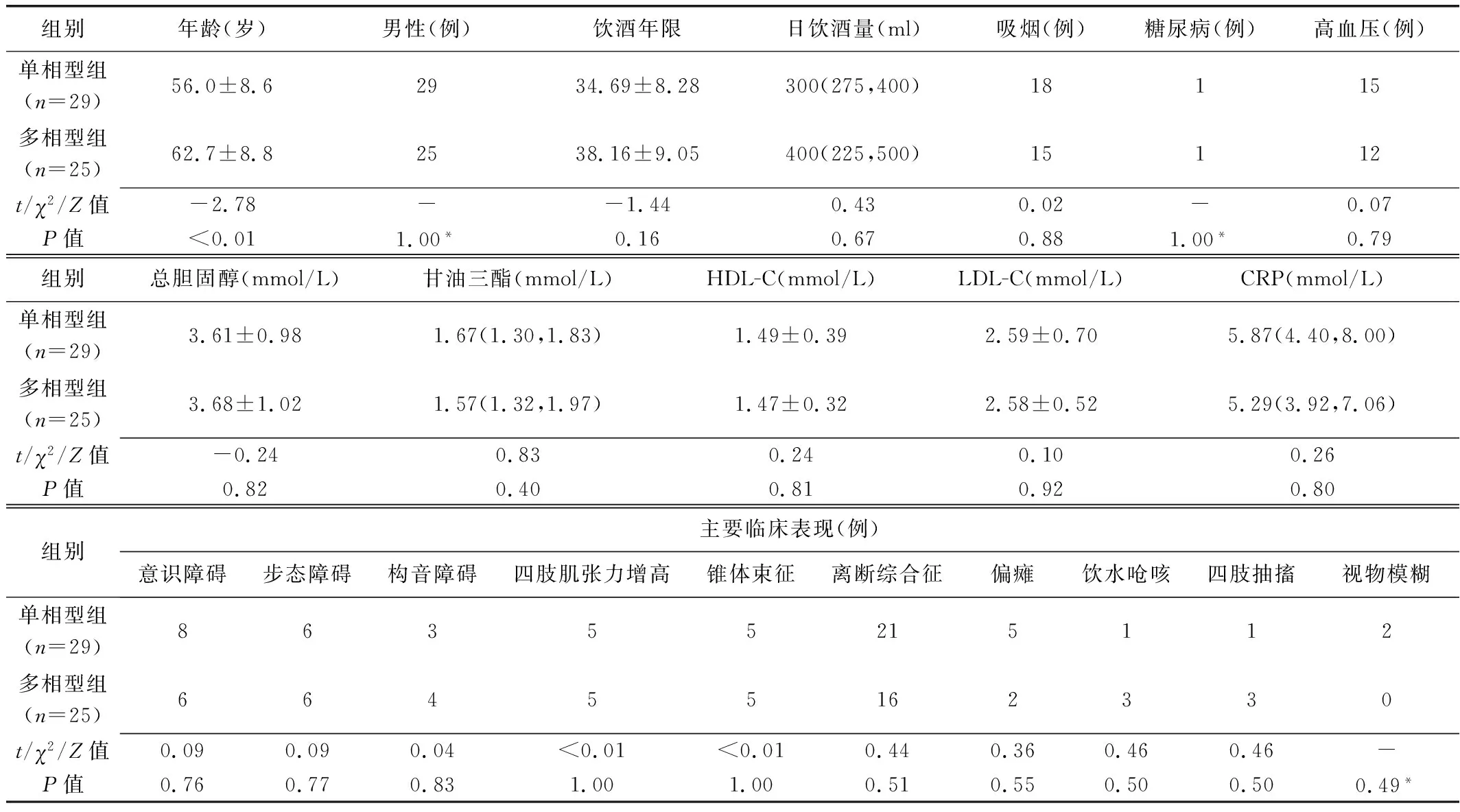
表1 54例MBD患者基线资料比较
2.2 胼胝体及胼胝体外病灶分布 全部54例MRI均见对称性胼胝体和/或胼胝体外病灶,组间胼胝体内、外病灶分布差异均无统计学意义(P均>0.05)。见表2及图1~3。
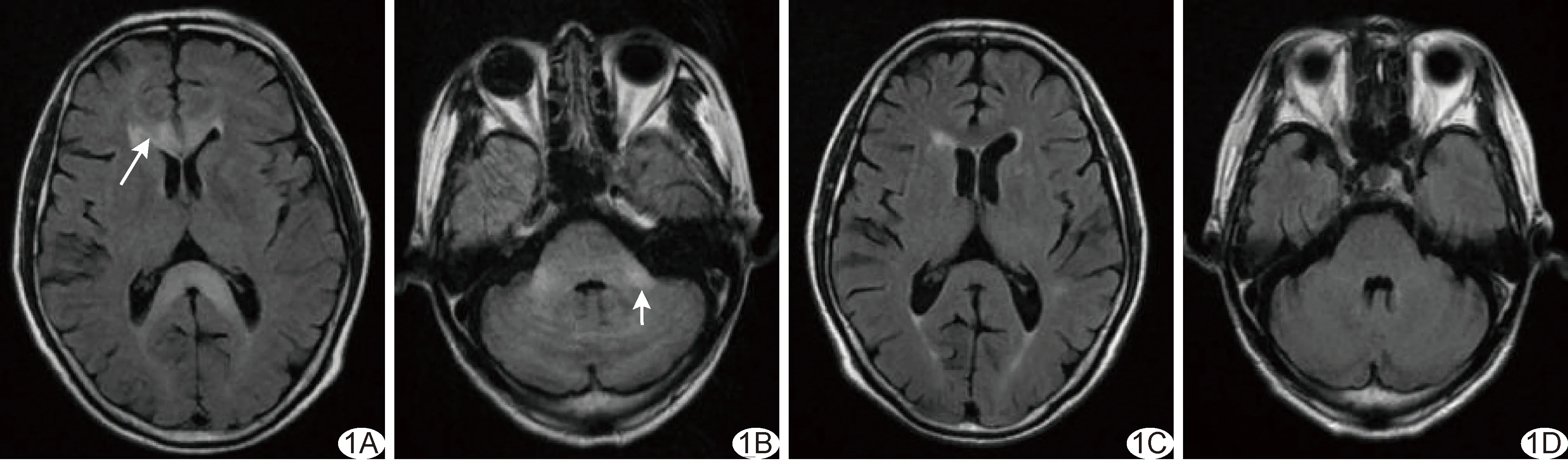
图1 单相型MBD患者,男,61岁,饮酒史25年,日饮酒量约为200 ml,临床表现为意识障碍、四肢抽搐 A、B.入院头部轴位T2-FLAIR图示胼胝体(长箭)及脑桥臂(短箭)弥漫性肿胀; C、D.治疗2个月后头部轴位T2-FLAIR图示胼胝体及脑桥臂肿胀改善,未见萎缩及囊变

表2 MRI所示不同类型MBD病灶分布比较
2.3 疗效及预后 组间入院时GCS评分及治疗方法差异均无统计学意义(P均>0.05)。治疗后出院时,相比多相型组,单相型组患者MOHS评分更低、残留神经精神后遗症者占比更低、预后良好者占比更高(P均<0.01)。见表3。

表3 54例MBD治疗方案及患者预后比较
3 讨论
既往研究[8]证实,相比单相型MBD,多相型MBD患者年龄更大、密歇根酒精依赖筛查量表评分较高(≥6),颅脑MRI更易发现胼胝体萎缩及囊变。本研究单相型组患者年龄亦较小,推测MBD类型可能与饮酒史及饮酒量密切相关:多相型MBD患者饮酒年限更长、饮酒量更大,酒精对神经系统的损害更明显;但2组临床均主要表现为神经精神症状,差异无统计学意义。
MBD患者可同时存在胼胝体慢性、亚急性病灶,或急性、亚急性病灶[7,9]。本研究中,MRI显示2组均可见对称性胼胝体内和/或胼胝体外病灶,组间病灶分布差异无统计学意义,而胼胝体内、外病变MRI信号相似。胼胝体内病灶呈以胼胝体中央层纤维受累为主的典型“三明治”状改变,单相型组表现为胼胝体肿胀,T1WI呈低信号、T2WI呈高信号、T2-FLAIR呈高或稍高信号、DWI呈高信号、ADC呈低信号或等信号,提示其主要病变可能为细胞毒性水肿和/或血管源性水肿,大部分属可逆[10];而多相型组表现为胼胝体急性病灶、萎缩、囊变及坏死在时间和空间上合并存在。
过量饮酒和硫胺素缺乏共同导致髓鞘脱失、白质体积减少[10],故戒酒和补充维生素为MBD的主要治疗手段,必要时还需辅以糖皮质激素治疗。本研究2组治疗方案差异无统计学意义,相比多相型组,治疗后出院时单相型组患者MOHS评分及残留神经精神后遗症者占比均更低,而预后良好者占比更高。DWI显示胼胝体广泛弥散受限与MBD患者预后不良无直接相关。在MBD早期,可逆细胞毒性水肿尚未导致大脑结构性损伤,此时预后较好[11-12],治疗后单相型MRI甚至可能表现为完全治愈[13];而多相型MBD可致胼胝体急性病变而发生囊变、萎缩及白质纤维束减少,造成不可逆永久性损伤,故遗留神经后遗症状概率升高,影响患者生存质量。MBD累及胼胝体内、外为病变动态发展过程的不同阶段[6]。
综上所述,基于MRI所示胼胝体信号及形态可判断MBD类型并预测预后,有助于指导临床管理MBD患者。但本研究样本量有限,仅纳入有长期饮酒史的MBD患者,且未进行长期随访观察,有待后续加以完善。

