经阴道超声与经腹部超声对瘢痕子宫妊娠的诊断效果分析
刘 玭
(鱼台县人民医院超声科 山东 济宁 272300)
瘢痕妊娠主要是指患者的胚胎着床于手术的创口瘢痕处,由于该位置具有丰富的血流及纤维组织,且基层的厚度比较单薄,这就造成了患者在妊娠期间容易出现子宫破裂或大出血等高风险的并发症,对患者的生命安全造成了严重的威胁[1]。近年来,随着剖宫产患者数量的增加,瘢痕子宫妊娠的发生率逐渐增高,而瘢痕子宫妊娠对产妇的生命安全存在着较大程度的威胁,所以瘢痕妊娠是当前医疗界急需解决的重要问题之一[2]。瘢痕子宫妊娠一旦形成,孕周越大,患者出现的危险性越高,故对于患者来说早诊断、早治疗非常重要。超声是目前临床妇产科常用的检查诊断方式,安全、无创且可快速出检测结果,所以超声技术应用较为广泛[3]。对于瘢痕妊娠的患者可以通过阴道超声检查和腹部超声检查,本研究主旨评估经阴道超声联合经腹部超声在瘢痕子宫妊娠诊断中的应用效果,报道如下。
1 资料与方法
1.1 一般资料
选取鱼台县人民医院2021 年4 月—2023 年4 月期间收治的疑似瘢痕子宫妊娠患者198 例,患者年龄23 ~43 岁,平均年龄(32.69±3.74)岁;停经时间42 ~62 天,平均(51.36±3.76)天;距离上次剖宫产的时间为1.1 ~6 年,平均(3.58±0.38)年;剖宫产次数1 ~3 次,平均(1.89±0.34)次。纳入标准:①患者对研究内容知情并签署知情同意书;②有剖宫产史的患者;③停经时间短于70 天的患者;④阴道均出现过不规则流血的现象者。排除标准:①合并恶性肿瘤的患者;②精神异常及沟通障碍等依从性差者;③伴有心、肝等重要器质性病症的患者;④凝血功能障碍的患者。
1.2 方法
检查仪器均为多普勒GE10 超声仪。患者先进行腹部检查,检查前嘱患者多喝水,让膀胱保持充盈的状态,在检查床上取仰卧位等待检测。操作方式:将探头的频率设置为(3.0 ~5.0)MHz,于患者的下腹部涂抹耦合剂,并且将超声的探头放置在患者的腹部,通过电脑显示屏观察患者子宫前壁下段的肌层厚度、子宫的大小、形态、孕囊内的血流信号强度、血流速度、阻力指数、子宫瘢痕处的状况等。同时查看肌层最薄处的厚度,各组织之间是否有明显的界线,肌层内是否有持续的回声,并且检查膀胱四周的血流状况。腹部超声检查结束后对患者进行阴道超声检查,首先让患者排空膀胱,在检查床位上取截石位等待检查。操作方式:将探头频率设置为(2.0 ~6.0)MHz,随后将灭菌后的避孕套套在阴道超声的探头上,探头深入患者的阴道内,对患者的盆腔、子宫等情况进行观察。其次并对宫颈管上段最薄处及耻骨连接处的肌层厚度进行检测,如果发现患者的肌层组织出现了缺损状况,则需要检测缺损的大小,同时增加压力,观察患者的羊膜囊是否有局部突出的现象。检查结束后获得的图像由两名以上的专业影像科医师共同阅片,意见不一致时商讨决定。
1.3 观察指标
①以术后病理诊断结果为金标准,对比两种诊断方式单一与联合应用对瘢痕子宫妊娠的检出结果,比较不同检查方式特异度、灵敏度、准确率、阳性预测值及阴性预测值;②比较经腹部及经阴道超声诊断瘢痕子宫妊娠的声像图特征。
1.4 统计学方法
采用SPSS 23.0 统计软件分数数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验;以P<0.05 表示差异具有统计学意义。
2 结果
2.1 不同检查方式诊断结果
术后病理结果显示阳性158 例,阴性40 例;经腹部超声诊断阳性149 例,阴性49 例,真阳性142 例,真阴性33 例;经阴道超声诊断阳性151 例,阴性47 例,真阳性145 例,真阴性34 例;联合诊断阳性159 例,阴性39 例,真阳性157 例,真阴性38 例,见表1。

表1 不同检查方式对瘢痕子宫妊娠诊断结果 单位:例
2.2 不同检查方式诊断效能比较
经阴道超声诊断的阴性预测值、阳性预测值、特异度、灵敏度、准确率与经腹部超声比较,差异无统计学意义(P>0.05),联合检查的阴性预测值97.44%、灵敏度99.37%、准确率98.48%均高于单一经腹部超声的67.35%、89.87%、88.38% 及经阴道超声的72.34%、91.77%、90.40%,差异有统计学意义(P<0.05),见表2。

表2 经腹部超声检查与经阴道超声检查效能比较[%(n/m)]
2.3 两种超声诊断瘢痕子宫妊娠的声像图特征
158 例确诊的瘢痕妊娠中,孕囊性85 例(53.80%),宫腔型45 例(28.48%),团块型28 例(17.72%),经腹部超声与经阴道超声诊断瘢痕子宫妊娠患者的声像图特征方面差异无统计学意义(P>0.05),见表3。
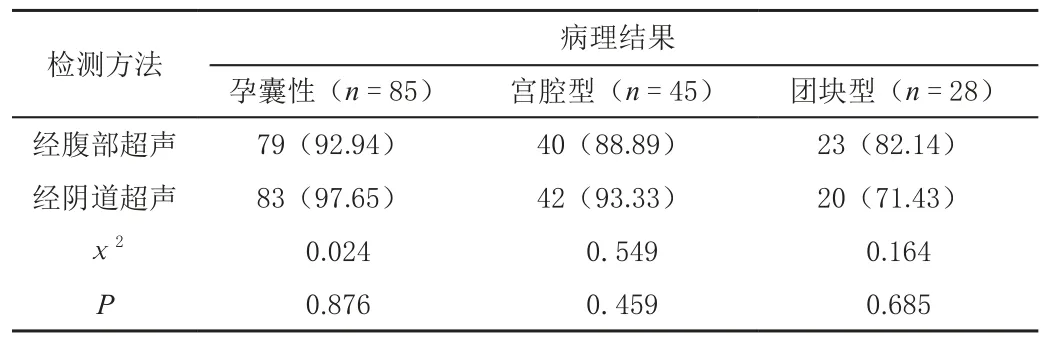
表3 经腹部与经阴道超声对瘢痕妊娠声像图特征比较[n(%)]
3 讨论
临床中导致女性出现瘢痕子宫的因素有多种,常见的有剖宫产术、子宫成形术、肌壁间肌瘤剥除术、子宫修复术等。目前医学中认为早孕期(即孕周<12 周)受精卵着床于上一次剖宫产子宫瘢痕处的位置即剖宫产瘢痕部位妊娠,近年来,随着国家“三孩”政策的提倡,受许多高龄产妇、巨大儿等因素的影响,剖宫产的发生率也越来越高,引起剖宫产瘢痕部位妊娠的主要原因是患者在剖宫产术后子宫瘢痕的愈合情况不佳,造成了子宫瘢痕缺损,而剖宫产患者术后最常见的并发症就是瘢痕妊娠。若子宫出现瘢痕,再次妊娠会有许多的并发症发生,如果早期不被发现,随着孕周的增长,继续妊娠患者极有可能出现大出血、胎盘植入、子宫破裂、凶险性胎盘前置等,对患者的生命安全造成了严重的威胁[4-6]。如果患者在胎儿生长至后期再需引产时也会产生一系列的不良反应,如子宫创伤、感染等,与非瘢痕妊娠需要行子宫引产的产妇相比,瘢痕妊娠产妇的引产危险系数更高,手术操作更加困难,预后效果更差,这是因为距离患者上次剖宫产手术的时间较短,子宫还未完全恢复,而此次妊娠又恰巧着床于上次剖宫产的切口处,所以患者引产十分危险,尤其是在中晚期。
对于瘢痕妊娠的治疗提倡的是早诊断、早终止、早清除。超声是临床中常见的疾病诊断方式,其属于无创技术,对医师来说具有操作简单的优点,对患者来说无副作用、无疼痛等优点,所以患者的依从性就会比较高。同时超声检查的费用也比较实惠,所以各大医院都在广泛应用。目前,临床中对于瘢痕妊娠采用的主要方式就是经阴道超声与经腹部超声检查,而腹部超声检查是较早广泛应用的检查方式,腹部检查的时候需要患者的膀胱保持充盈的状态才可利于较好地观察子宫的内部情况、瘢痕妊娠及膀胱周围的情况,并且可以直观地查看较大妊娠物的外生型或者团块型,全面掌握盆腔的状况[7-9]。但是患者在憋尿时需要花费一定的时间来完成检查,由于不能及时治疗,容易耽误病情。而且从声学上分析,检查时由于大界面的反射,声像图的进场很容易出现回声不清晰的现象,从而导致膀胱与瘢痕间的肌壁厚度的测量效果不理想;并且腹部超声检查也很容易受到腹部的脂肪、膀胱充盈度、瘢痕组织、肠气等因素的影响,患者若体内出现较大包块时,则会造成腹部超声检查出现误诊、漏诊的现象[10-12]。
经过阴道超声诊断瘢痕子宫妊娠的患者时,由于探头伸入的深度比较短,所以并不能像腹部超声检查一样可以全面地查看患者的盆腔情况,但是阴道超声检查相比腹部超声检查的干扰因素更少,而且经阴道检查的探头分辨率更高,所以得到的图像更加的清晰[13]。同时采取经阴道超声检查,探头更加贴近于患者的子宫,所以在检查时不会受气体、肥胖、肠管等因素的影响,可以准确地观察瘢痕处的包块或孕囊、宫腔内妊娠情况、子宫和附件区的变化情况,精准测定子宫下段切口瘢痕部位的肌壁厚度、子宫下段切口瘢痕与病症之间的关系,评价病灶周围的血流情况,可以提高临床对该病诊断的准确率[14]。与此同时,经阴道检查的患者在检查前无需憋尿,到达医院即可检查,操作简单,不会耽误治疗时间。虽然阴道超声的分辨率比较高,但是阴道的探头需要深入子宫底方可探清,远场显示的效果不佳,对于阴道闭锁、流产术后等患者不太适用阴道超声检查。
本次研究结果显示,经阴道超声诊断的阴性预测值、阳性预测值、特异度、灵敏度、准确率与经腹部超声比较,差异无统计学意义(P>0.05),联合检查的阴性预测值97.44%、灵敏度99.37%、准确率98.48%均高于单一经腹部超声的67.35%、89.87%、88.38%及经阴道超声的72.34%、91.77%、90.40%,差异有统计学意义(P<0.05);经腹部超声诊断与经阴道超声诊断瘢痕子宫妊娠患者的声像图特征方面差异无统计学意义(P>0.05)。虽然两种方式在诊断瘢痕子宫妊娠效能方面均有一定效果,但是两种检查方式联合应用可形成优势互补,会使诊断的效能更高,故经阴道超声检查与经腹部超声检查联合应用比单纯使用其中一种的诊断结果更准确。
综上所述,在瘢痕子宫妊娠患者的临床诊断过程中,经阴道超声与经腹部超声均有较好的诊断效果,将两种诊断方式联合应用可优势互补,进一步提高诊断效能,为早期治疗瘢痕子宫妊娠提供可靠的影像学依据,值得推广应用。

