经食道超声引导下经皮封堵术用于房间隔缺损的疗效分析
范正业 安建英 张月红 甘肃省陇南市第一人民医院 胸心外科 麻醉科 超声科 746000
房间隔缺损(ASD)是因房间隔在胚胎发育期间出现异常而导致的心脏畸形,儿童期通常无明显症状,进入青年期后可相继出现乏力、呼吸急促、心悸等症状,且多伴有右心房增大、三尖瓣反流。如未及时进行医治,可致患者继发心衰、心律失常等严重并发症,从而增加其死亡风险。既往治疗ASD主要方式为开胸直视修补术,虽然对缺损的修补效果较佳,但可对机体构成较大影响。近年来,随着微创理念的推行及超声技术的发展,以经食道超声心动图(TEE)引导介入封堵术为代表的微创术式逐渐取代传统手术成为ASD治疗的首选[1]。目前,TEE引导介入封堵术根据手术路径的不同分成经胸封堵术、经皮封堵术两种,前者术中所做切口虽小,但需行全麻插管,易导致患者术后发生胸腔积液等并发症。而后者则可克服前者的不足,能使患者受益最大化。本研究以TEE引导下经胸封堵术为对照,分析了TEE引导下经皮封堵术在ASD治疗中应用的效果,现报告如下。
1 资料与方法
1.1 一般资料 对2020年3月—2022年8月本院收治的86例ASD患者的临床资料开展回顾性分析。纳入标准:(1)通过超声证实为ASD,且为单个心房;(2)年龄为3~65岁;(3)房缺直径>5mm且≤30mm;(4)初次接受心脏手术;(5)获得完整的资料。排除标准:(1)原发孔型、静脉窦型ASD;(2)其他心脏畸形;(3)重度肺动脉高压;(4)因穿刺部位感染等情况不宜行封堵术。将根据手术路径的不同分成经皮组(n=44)和经胸组(n=42),两组一般资料比较差异无统计学意义(P>0.05),组间可比,见表1。
1.2 方法 经皮组实施TEE引导下经皮封堵术,首先行基础麻醉,部分患者可辅助利多卡因局麻,并佩戴面罩吸氧。选择左或右侧股静脉开展穿刺,在TEE引导下,将5F或6F心导管置入右心房。之后交换导丝,撤出心导管及鞘管,在TEE引导下,沿导丝将9~10F输送鞘管置入左心房。之后撤出导丝并置入封堵器,在TEE监视下完成ASD的封堵。
确认封堵成功后,了解封堵器所处状况及有无残留分流等情况,取出输送鞘后对股静脉穿刺位置实施加压止血。经胸组实施TEE引导下经胸封堵术,先实施全麻,然后于患者右侧胸骨旁第4肋间开一约2.5cm的切口,进入胸腔后暴露并剪开右房心包,于TEE引导下在右心房上做双层荷包缝线。对荷包实施穿刺,然后将载有封堵器的输送鞘置入右心房,在TEE引导下由ASD穿过并进入左心房。操控输送鞘,依次打开左、右封堵伞,使其嵌入房间隔,以实现对ASD的封堵。最后撤出输送鞘,结扎荷包缝线,放置引流管并止血,完成胸腔闭合工作。两组术后24h内均静注肝素40U/kg,预防性使用抗生素。同时口服半年阿司匹林,每日服药量为3mg/kg。
1.3 观察指标 (1)疗效。术后3个月评定患者疗效。症状消失,心功能改善至少Ⅱ级判定为显效;症状减轻,心功能改善Ⅰ级判定为好转;病情未减轻判定为无效。总有效率=(总例数-无效例数)/总例数×100%。(2)手术指标:记录两组封堵器型号、手术用时、卧床时间、术后住院时间。(3)超声参数:超声测定两组术前、术后3个月右心房横径、三尖瓣反流面积。(4)心功能:超声测定左室收缩末内径(LVESD)、左室射血分数(LVEF)。(5)术后并发症情况:两组术后有无胸腔积液、皮下气肿、肺部感染等。
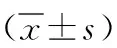
2 结果
2.1 两组疗效比较 经皮组总有效率为95.45%,明显高于经胸组的80.95%(χ2=4.398,P=0.036<0.05),见表2。
2.2 两组手术指标比较 经皮组封堵器型号和经胸组比较未见显著差异(P>0.05),手术用时、卧床时间及术后住院时间均明显短于经胸组(P<0.05),见表3。
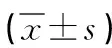
表3 两组手术指标比较
2.3 两组超声参数比较 术前,两组右心房横径、三尖瓣反流面积比较均无显著差异(P>0.05);术后3个月,两组右心房横径、三尖瓣反流面积均较术前减小(P<0.05),且经皮组均明显小于经胸组(P<0.05),见表4。
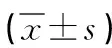
表4 两组超声参数比较
2.4 两组心功能指标比较 术前,两组LVESD、LVEF比较均无显著差异(P>0.05);术后3个月,两组LVESD、LVEF均较术前有改善(P<0.05),且经皮组改善情况均明显优于经胸组(P<0.05),见表5。
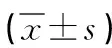
表5 两组心功能指标比较
2.5 两组术后并发症情况比较 经皮组术后并发症发生率为6.82%,明显低于经胸组的23.81%(χ2=4.835,P=0.028<0.05),见表6。

表6 两组术后并发症情况比较[n(%)]
3 讨论
ASD占先心病的10%~20%,以左向右分流为主要表现[2]。异常分流可致右心容量负荷增大,做功增加。长期如此,可诱发肺动脉高压及心衰,从而影响患者预后。通过传统修补术可将ASD修补完整,但其创伤显著,不利于术后康复。胸腔镜下修补术相较于传统术式具有微创优势,但其仍需体外循环,患者手术风险较高,故此微创术式亦非ASD治疗的首选。近年来,介入封堵术因无须体外循环受到临床青睐。早期应用阶段,通常在X线辅助下开展封堵术。其具有创伤轻微、患者术后恢复迅速等优势,但术中X线可对机体造成辐射损害。为此,临床逐渐开始用超声取代X线用于ASD患者封堵术治疗中。研究表明,TEE通过将探头经口腔、咽部置于食道内对心脏进行探查,可清晰呈现左心房、心脏瓣膜等处的细微结构[3]。而在TEE直视下开展封堵术,可确保封堵操作更加精准。TEE引导下经胸封堵术为目前常用的一种介入封堵术,其是在右胸做一2.5cm左右的切口,进入右心房后开展手术。研究表明,该术式可对边缘菲薄的大房缺实现有效封堵[4]。但不足之处在于胸部可遗留切口疤痕,且手术需在全麻插管下开展,患者可能发生不良情况,阻碍术后康复进度。鉴于上述情况,经皮封堵术这一改变手术路径的新型封堵术应运而生。经皮封堵术切口位置隐蔽,且对胸骨稳定性无影响,故其颇受患者青睐[5]。本研究分析了TEE引导下经皮封堵术用于ASD治疗中效果,旨在为未来更好地开展ASD治疗工作提供参考。
本文结果显示,经皮组手术用时、卧床时间及术后住院时间和经胸组相比均明显更短,提示经皮封堵术可缩短手术时间,促进术后康复。究其原因,经皮封堵术操作简单,无须开展全麻插管,仅要求进行基础麻醉或局麻,故有助于减少手术耗时。且相较于经胸封堵术,本研究术式对生理的影响小,患者康复速度更快[6]。在本文中,经皮组术后3个月右心房横径、三尖瓣反流面积的减小幅度较经胸组明显,和阳玉晶等[7]的研究结果相似。提示本研究术式的封堵效果较佳,可有效缩小右心房,显著改善三尖瓣反流,对于缓解右心容量负荷、减低肺动脉压极为有利。本文结果显示,经皮组术后3个月LVESD、LVEF的改善情况优于经胸组,这是由于TEE引导下经皮封堵术可最大限度避免体外循环所致的再灌注损伤,减轻对心脏的刺激,并可有效封堵房缺,从而能使患者心功能得到良好恢复。在并发症方面,经皮组术后并发症发生率明显低于经胸组,考虑经皮封堵术可充分实现微创,且可确保胸腔完整、无损伤,故可减少胸腔积液、肺部感染等并发症的发生。因封堵器尺寸、缺损边缘状况是影响手术封堵效果的关键因素,故在行经皮封堵术时,应对缺损大小、形态及边缘状况进行充分考虑,选择适宜的封堵器,并制定妥善的手术计划,以获得理想的封堵效果[8-9]。
综上所述,TEE引导下经皮封堵术用于ASD治疗中的效果优于经胸封堵术,可有效缩短手术耗时,明显减少术后并发症的发生,显著改善三尖瓣反流及心功能。

