预防性回肠末端造瘘对腹腔镜直肠癌根治术患者肠胃功能及恢复情况的影响
韩慧珍 ,许云峰,希吉日
(呼和浩特市第一医院胃肠外科,内蒙古 呼和浩特 010030)
直肠癌是指发生在齿状线至直肠乙状结肠交界处之间的恶性肿瘤,腹腔镜直肠癌低位前切除术是临床治疗直肠癌患者常用的治疗方式,能够在直肠全系膜切除术的前提下进行超低位保肛治疗,有利于提升保肛率,提高术后生活质量,但术后吻合口瘘发生率较高[1]。因此,直肠癌低位前切除术后有效避免吻合口瘘的发生对于改善患者预后意义重大。而预防性回肠末端造瘘可通过造瘘来改善吻合口周围及吻合口内粪便堆积情况,从而使吻合口内的压力降低,抑制细菌的增殖,进而预防术后吻合口瘘的发生[2]。基于此,本研究旨在探究腹腔镜直肠癌根治术患者使用预防性回肠末端造瘘治疗,对其肠胃功能及恢复情况的影响,现将详细数据报道如下。
1 资料与方法
1.1 一般资料以随机数字表法将呼和浩特市第一医院在2019 年1 月至2022 年1 月收治的行腹腔镜直肠癌根治术治疗的患者60 例分为对照组(30 例)与观察组(30例)。对照组患者中临床分型:肿块型9 例,浸润型11例,溃疡性10 例;年龄40~70 岁,平均(57.42±6.09)岁;男性18 例,女性12 例;分化程度:低分化14例,中高分化16 例。观察组患者中临床分型:肿块型8例,浸润型9 例,溃疡性13 例;年龄41~71 岁,平均(57.45±6.12)岁;男性19 例,女性11 例;分化程度:低分化13 例,中高分化17 例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间可比。诊断标准:与《中国结直肠癌诊疗规范(2017 年版)》[3]中直肠癌的诊断标准相符。纳入标准:①符合上述诊断标准中的判定标准,且经病理学检查确诊;②符合本研究中的手术指征;③肿瘤未向远处转移。排除标准:①入院前3 个月内进行糖皮质激素治疗;②既往有慢性腹泻、炎症肠病、肠道易激综合征等病史;③伴因肿瘤引起肠梗阻、肠穿孔等并发症。本研究已经呼和浩特市第一医院医学伦理委员会批准,患者及其家属均签署知情同意书。
1.2 手术方法两组患者均由同一组医师进行手术,并严格按照《腹腔镜结直肠癌根治术操作指南(2018版)》[4]操作。对照组患者接受腹腔镜直肠癌低位前切除术治疗,术前3 d 口服甲硝唑片(云南白药集团股份有限公司,国药准字H53020436,规格:0.2 g/片),0.2 g/次,3 次/d,持续用药3 d;术前进行常规肠道准备,术前1 d 18: 00 后,给予患者复方聚乙二醇电解质散(江西恒康药业有限公司,国药准字H20020031,规格:A 包:氯化钾0.74 g,碳酸氢钠1.68 g;B 包:氯化钠1.46 g,硫酸钠5.68 g;C 包:聚乙二醇4000 60 g),将4 袋复方聚乙二醇电解质散溶于4 L 温水中,每间隔10 min,口服240 mL;在手术当天早晨实施灌肠清洁1 次。患者术中取改良截石位,全身麻醉联合硬膜外麻醉,建立负压为14 mmHg(1 mmHg=0.133 kPa)的二氧化碳(CO2)气腹,经五孔法行手术,术中使用钳口手术闭合器(柯惠有限责任公司,型号:LF1723)将肿瘤下缘3~5 cm 肠管切除,对肠系膜下血管附近的淋巴结进行充分清扫;使用一次性管形吻合器(河南沃霖医疗器械有限公司,型号:YWH-29)(29~31 mm)实施消化道重建,通过肛门口行结肠直肠(肛管)端吻合,常规留置引流管。观察组联合末端回肠造瘘,术后在患者腹壁造穴,缝合造瘘处肠管浆膜面与腹壁前后鞘,使用一次性管形吻合器(26~29 mm)与腹壁造口皮肤形成吻合。术中常规留置1 根一次性使用引流管[苏州市鑫达医疗器材有限公司,型号:5.3 mm(F16)]通过骶前间隙,并通过肛门将1 根引流管留置。术后均对两组进行为期6 个月的随访。
1.3 观察指标①围术期指标。记录两组患者术后首次排气、术后补液、首次下床、住院时间。②营养指标。术前及术后3 d 采集患者空腹静脉血5 mL,在2 500 r/min转速下离心15 min,取血清,血清总蛋白(TP)、白蛋白(ALB)、前白蛋白(PA)水平采用双缩脲终点法检测。③炎症指标水平。采血、检测方法同②,其中2 mL,通过全自动细胞分析仪(广州博大博聚科技有限公司,型号:JSY-SC-031N)对白细胞计数(WBC)水平进行检测;采血、血清制备方法同②,血清白细胞介素-6(IL-6)水平使用酶联免疫吸附法测定,血清超敏-C 反应蛋白(hs-CRP)水平使用胶体金法检测,检测试剂盒均来自北京盒子生工科技有限公司。④并发症。记录术后6 个月内发生的并发症,如:切口感染、吻合口瘘、肠梗阻等发生情况。
1.4 统计学方法采用SPSS 20.0 统计学软件分析数据,经K-S 法检验证实计量资料(围术期、营养、炎症因子等指标)均符合正态分布,以(±s)表示,采用t检验;计数资料(并发症发生情况)以[ 例(%)]表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者围术期指标比较对比两组患者术后首次排气、术后补液、首次下床、住院时间,观察组更短,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者围术期指标比较(d,±s)
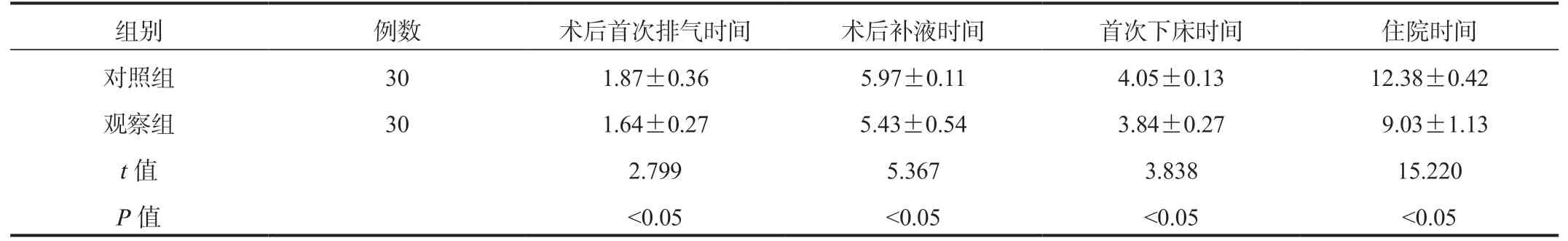
表1 两组患者围术期指标比较(d,±s)
?
2.2 两组患者营养指标比较相比术前,术后3 d 两组患者3 项营养指标水平降低,但观察组高,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者营养指标比较( ±s)
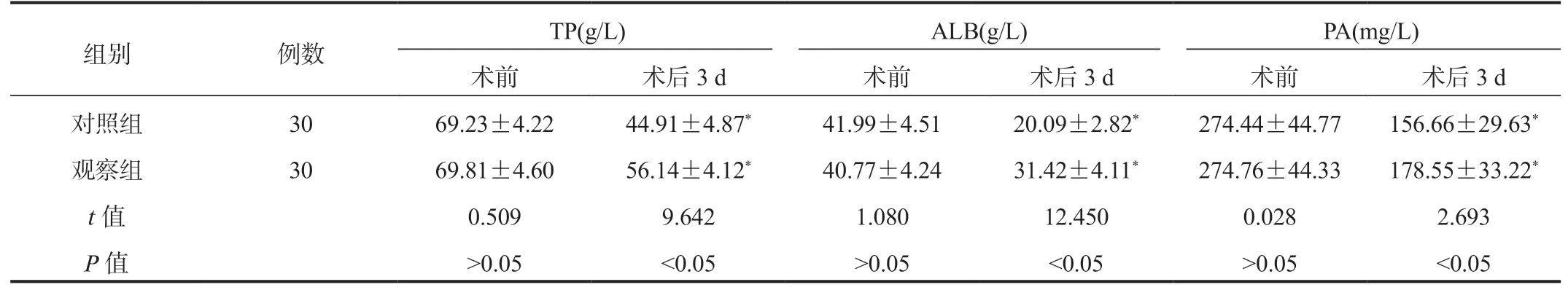
表2 两组患者营养指标比较( ±s)
注:与术前比,*P<0.05。TP:总蛋白;ALB:白蛋白;PA:前白蛋白。
?
2.3 两组患者炎症指标水平比较相比术前,术后3 d 两组患者3 项炎症指标水平升高,但观察组低,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者炎症指标水平比较( ±s)
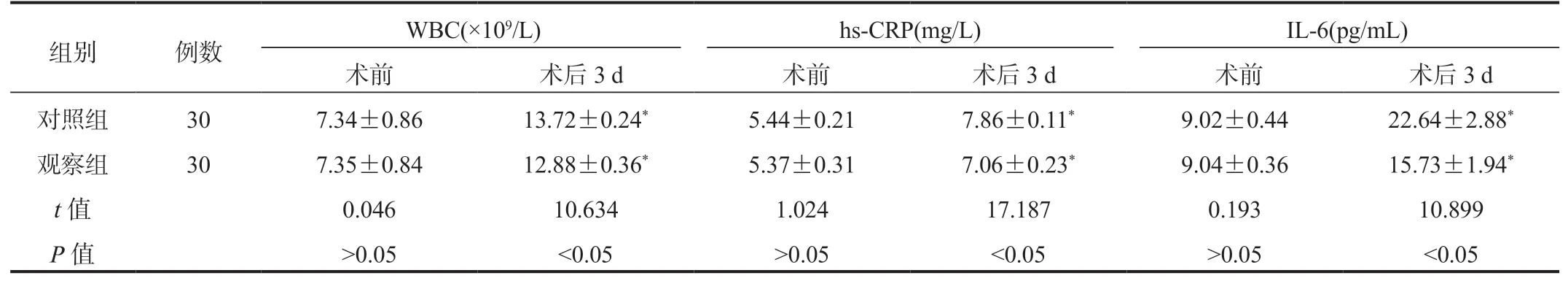
表3 两组患者炎症指标水平比较( ±s)
注:与术前比,*P<0.05。WBC:白细胞计数;hs-CRP:超敏-C 反应蛋白;IL-6:白细胞介素-6。
?
2.4 两组患者并发症发生情况比较观察组患者并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表4。
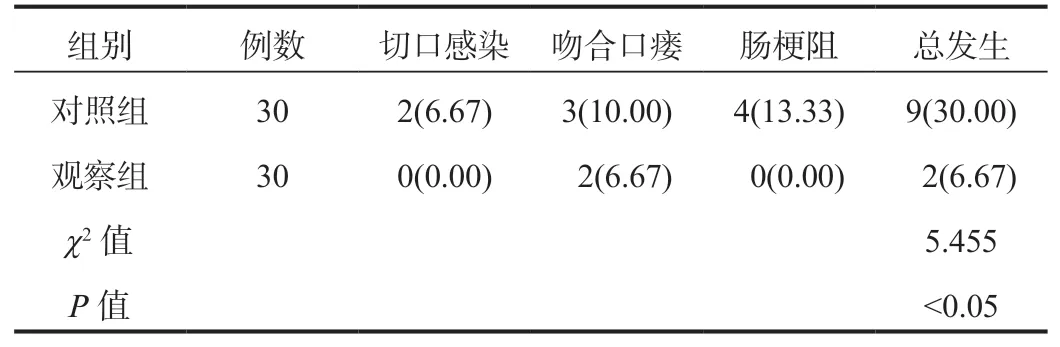
表4 两组患者并发症发生情况比较[ 例(%)]
3 讨论
腹腔镜直肠癌低位前切除术作为腹腔镜直肠癌根治术中的一种术式,具有安全性高、术中出血量少等优势,且能进行超低位保肛,但该术后易引起吻合口瘘,造成患者发生强烈的应激反应,增加围术期感染风险[5]。
预防性回肠末端造瘘对患者创伤小,通过粪便转流的方式,降低肠腔内压力,同时可抑制有害菌群,并降低排便时粪便对吻合口的挤压,避免吻合口撕裂情况的发生,术患者,能促进肠胃功能恢复,改善手术指标,对营养状况影响小,还可减轻炎症反应,安全性更高,但在吻合口瘘高危因素发生风险较小的患者中并不需要进行预防性回肠末端造瘘,临床上可根据患者实际情况决定是否加用预防性回肠末端造瘘。
综上,行预防性回肠末端造瘘治疗腹腔镜直肠癌根治有效预防吻合口瘘的发生,同时于回肠系膜置入套管可保护局部肌肤不受有害物质侵蚀,保障肠屏障完整性,减少并发症的发生[6]。由于手术创伤刺激机体分泌儿茶酚胺,会导致肠蠕动、肠壁张力减弱,从而影响到肠道的消化和吸收功能,对肠胃功能和营养功能产生不利影响。预防性回肠末端造瘘术后,患者体内的废弃物得到了短暂流转,进食时间提前,在有充足营养保证的情况下,减少了术后并发症的发生,促进患者病情恢复,使其尽早下床活动,从而缩短术后补液时间和住院时间[7-8]。本研究中,与对照组比,观察组患者手术相关指标更优,并发症总发生率更低,营养指标更高,表明预防性回肠末端造瘘治疗腹腔镜直肠癌根治术患者,有利于促进肠胃功能快速恢复,对营养状况影响较小,术后恢复快,安全性更高。
腹腔镜手术不可避免对患者机体产生创伤,可使患者机体在应激状态下发生一系列神经内分泌变化,加快代谢,促使内环境变化,产生炎症反应,引起WBC、hs-CRP、IL-6 水平升高。预防性回肠末端造瘘能有效避免粪便污染吻合口,且能显著预防内毒素及肠道细菌的转移,在一定程度上避免肠道发生应激反应,降低周围组织发生感染的风险,进而减轻患者炎症反应;且回肠血供丰富,抗感染能力较强,可降低周围组织感染率[9]。本研究结果显示,术后3 d 观察组患者炎症反应指标水平均低于对照组,表明预防性回肠末端造瘘治疗腹腔镜直肠癌根治术患者,可一定程度上避免患者发生应激反应,进而减轻炎症反应,利于病情恢复。但目前,临床对于是否对直肠癌根治术后患者进行预防性造瘘手术,仍存在较大争议,部分学者认为,术后给予常规预防性造瘘手术有过度治疗的可能,且缺乏严格的评价标准;此外,其还具有一定的盲目性,因此,临床应将其用于具有吻合口瘘高危因素的患者[10-11]。

