精细化护理干预在同期双侧肺叶切除术患者中的应用
白 雪, 赵 莹, 郑 悦, 刘东颖, 李惠艳
(1. 哈尔滨医科大学附属肿瘤医院 胸外科, 黑龙江 哈尔滨, 150001;2. 哈尔滨医科大学附属肿瘤医院 护理部, 黑龙江 哈尔滨, 150001)
肺癌是我国高发的恶性肿瘤,其发病率和死亡率均位居我国所有恶性肿瘤的首位。随着医疗水平在不断发展,肺部检查也在不断完善。因此,双肺肿瘤及结节的检出率也随之增长。对于肺部单发肿瘤患者,临床可通过胸腔镜手术一次性完成病变肺叶/亚肺叶/肺段的切除;但针对双侧肺组织多原发结节,以往多采取2 次及以上方式手术切除。多次手术对患者身心伤害较大、叠加医疗费用较高且并发症较多。研究[1-3]表明,对于双侧肺内多发病变患者,施行同期双侧肺手术切除是理想的治疗方法。然而,同期双侧肺手术相对于单侧肺手术的手术时间长,对患者的心肺功能储备要求高,且术后会因双侧肺组织的同时切除,易增加呼吸困难、心律失常、肺部感染等并发症的发生风险,从而影响其手术效果。另外,同期双侧术后患者携带的双侧胸腔引流管影响患者活动,双侧切口疼痛、咳痰困难、翻身困难等问题也增加了护理负担[4]。常规护理手段缺乏个体化和面对特殊术式或患者的积极应对功能。本研究针对同期双侧肺叶切除术的患者,以患者实际需求为标准,将个体化、精细化护理方案全程应用于患者围术期的各环节中,现将应用效果报告如下。
1 资料与方法
1.1 一般资料
选取医院2015 年1 月—2021 年12 月收治的行同期双侧肺叶切除术患者52 例为研究对象,随机将其分为对照组和观察组,各26 例。对照组男14例,女12例,中位年龄59岁,胸腔镜手术13例,开放手术13 例;观察组男9 例,女17 例,中位年龄59 岁,胸腔镜手术19 例,开放手术7 例。两组一般资料比较,差异无统计学意义(P>0.05)。本研究通过本机构伦理委员会审查并符合2013 年修订的《赫尔辛基宣言》的要求,患者及其家属均知情同意。
1.2 方法
对照组实施常规肺叶切除术后护理干预。观察组实施精细化护理干预,加强术后护理重点环节的把控、多模式联合镇痛、受压皮肤护理、运动指导、心理护理等。具体内容如下。
1.2.1 加强术后护理重点环节的把控
1.2.1.1 生命体征监测:术后回室,立即对患者进行生命体征监护。遵医嘱给予患者进行低流量吸氧(氧流量为2- 3 L/min),密切观察其生命体征(心率、血压、血氧饱和度、术后呼吸频率等)的变化情况。术后患者血氧饱和度维持在95%以上。如出现血氧饱和度下降,要及时更换面罩吸氧(氧流量为4-6 L/min)。
1.2.1.2 胸腔闭式引流管护理:术后回室,妥善安置好双侧胸腔闭式引流管,避免牵拉及折叠引流管,固定好导管接头,必要时进行二次固定,以避免发生导管脱落。15~30 min分别挤压双侧引流管各1 次,观察引出液体的量、颜色和性质,保持引流通畅[5]。定时观察两侧胸腔引流瓶水柱波动,判断是否有堵塞情况。告知家属禁止自行改变引流瓶摆放位置或倾倒引流瓶中液体。定期观察胸腔闭式引流的水封瓶下管处,观察患者的咳嗽是否有气泡溢出;同时按压双侧切口周围皮肤,是否有握雪感。观察判断切口处有无漏气及皮下气肿发生。定期观察双侧引流管敷料处有无敷料渗血及皮下血肿。加强观察的同时,要注意防止动作粗暴引起胸腔闭式引流管滑脱。
1.2.1.3 控制液体量及速度:双侧肺组织切除术后由于肺血管总容量急剧减少,输注过快可能造成心力衰竭、急性肺水肿。所以要严格控制患者的24 h 输液总量和每分钟输液速度。一般情况下,药液的滴速控制在20-30 滴/min。24 h 输入量不宜超过1500 mL。保持每日水、电解质平衡。准确记录24 h液体出入量。
1.2.1.4 有效排痰,预防感染:双侧肺组织切除术后较单侧肺组织切除术后的患者,感染风险增加。为防止患者术后发生肺部感染及肺不张,要注意患者呼吸道的清洁。胸外科术后48 h为肺复张的“黄金时期”,要指导患者进行有效排痰。若患者的痰液较为黏稠,不容易排出,应遵医嘱应用吸入用布地奈德混悬液(普米克令舒)、异丙托溴铵气雾剂(爱全乐)等进行雾化吸入治疗,2 次/d(或遵医嘱增加次数),以达到稀释痰液、促进痰液排出的目的。定期监测患者体温,如体温超过38.5℃,要注意痰培养及血常规回报指标。如痰培养或白细胞回报超过正常指标,需要及时通知医生,并合理调整抗生素使用。
1.2.2 多模式联合镇痛
术前进行镇痛评估,了解患者既往用镇痛药情况,实施个体化护理评估方案。术后密切观察患者疼痛的部位及性质,并准确评估疼痛的程度。
患者床头均悬挂疼痛评分卡。患者术后清醒即可开始评估,评分大于等于3 分时通知医生,遵医嘱给予静脉持续泵入止痛药芬太尼与静脉自控镇痛泵(PCA)有效控制疼痛[6],缓解患者切口疼痛。如疼痛缓解效果不佳,指导患者联合使用口服镇痛药物、量、用药时间及注意事项。期间观察用药不良反应和疼痛改善情况酌情增减量[7]。
胸带有效固定减轻疼痛。胸带有效固定,以胸带与胸壁皮肤之间能放进1~2 指为宜。不可过松或过紧[8]。在患者咳嗽时,双手环抱患者按压切口,可以有效地缓解胸膜与胸管的摩擦带来的疼痛感,利于帮助患者及早进行咳嗽咳痰等肺功能恢复锻炼。
胸腔闭式引流管裸露在外与皮肤接触处可做好标记。每班次检查标记位置,从而判断引流管是否移动。避免因引流管移动造成疼痛。
1.2.3 受压皮肤护理
术前评估患者全身营养情况,如患者存在营养失调、消瘦、骨隆突部位突出无脂肪或少量脂肪包裹的情况;或因患糖尿病致使糖代谢紊乱,神经组织能量供给不良,感觉减退或者消失等情况,都为压疮高发人群,应进行重点关注。此外,同期双侧肺切除患者双侧带管,需要长期平卧位,易造成双侧肩胛骨、骶尾部等部位皮肤受压时间过长,从而发生皮肤压力性损伤。
术后每天要进行受压部皮肤交接班,在检查皮肤过程中,需要增加护理人力1 人,两位护士协助患者翻身。检查患者右侧肩胛、骶尾部皮肤时:一位护士立于患者左侧,妥善安置好左侧胸引管后,嘱患者左下肢伸直,右下肢屈膝。护士一手扶住患者右侧肩膀同时一手扶住患者右髋部,协助患者右侧轻翻身,以不压折左侧胸管为宜。立于患者右侧护士查看患者右侧肩胛及骶尾部受压皮肤。同时,为患者进行肩胛及骶尾部皮肤按摩,时间不宜超过5 min,并保持床平铺直干燥无渣后,两位护理人员轻扶患者,将患者轻柔放回平卧位。1~2 h,两位护理人员重复以上操作,进行对侧翻身。必要时可使用液体敷料赛肤润进行皮肤按摩保护,促进双侧肩胛及骶尾部皮肤血液循环。
1.2.4 饮食指导
术前指导患者进食易消化半流质饮食。指导患者术后6 h 麻醉完全清醒后,开始少量饮水,注意观察患者有无呛咳。如无不适反应,术后1 d开始逐渐进流食、半流食至普食。如发生恶心、呕吐等症状,嘱患者头偏向一侧,避免误吸。及时上报医生,暂停经口进食,给予静脉高营养治疗。进食以易于消化吸收的高蛋白、高维生素、低脂肪类饮食为主,同时避免过量食用奶制品。如术后发生腹胀,指导家属为患者进行腹部按摩。双手沿患者脐周顺时针按摩50 次,每日2~3 次,可以促进胃肠蠕动[9]。患者宜少量多餐,避免暴饮暴食。
1.2.5 康复锻炼指导
围手术期开展康复锻炼,可有效提高患者咳嗽效能,预防肺部感染,促进肺功能恢复[10],防止术后静脉血栓栓塞症的发生。
术前指导患者进行呼吸功能锻炼。如缩唇呼吸、腹式呼吸功能锻炼、咳嗽训练等。可以有效锻炼肺功能,每天进行缩唇呼吸+腹式呼吸功能锻炼3 次,每次10~20 min,为术后有效咳嗽、咳痰奠定基础。
术后2~3 d 内以床上活动为主。相关研究[11-12]表明,肺癌术后静脉血栓栓塞症(VTE)发生率为0.18%-17.6%。关注患者下肢皮肤颜色及温度。指导患者进行早期踝关节运动,20~30次/组,2~3 组/d。指导患者进行交替抬高双腿及蹬自行车运动,每天2~3 次,每次交替20-30 回合[13]。术后回室即开始进行双下肢脉冲式气压治疗仪治疗,每次治疗时间30 min,2次/d,连续治疗3~5日,至患者可以下床活动[14]。
1.2.6 患者及照护者心理干预
术前1 d 组织相同疾病患者进行术前术后指导及讨论。建立轻松氛围,给予患者进行康复病例介绍,使患者减轻术前焦虑,建立康复信心。术后照护者因患者病情及两侧引流管护理原因,同样会产生焦虑心理。护理人员要缩短病房巡视间隔时间,观察患者的生命体征,关注患者及家属的需要,加强与患者及照护者的双向沟通交流。向照护者详细讲解患者术后护理要点,并增加护理人力,协助照护者为患者进行专科护理工作,减轻患者家属的无措感和恐慌心理。保持安静的病房氛围及合理的温湿度,为患者及家属创造良好的休息环境。让患者及家属体会到护理人员的重点关注和人文关怀,及时接收患者及家属的反馈,适当对护理工作进行个性化调整,促进患者和家属的治疗依从性,对患者的术后快速恢复、和谐护患关系的构建,均能起到积极的作用。
1.3 观察指标
记录患者引流管留置时间、术后平均住院日、住院费用和术后并发症发生情况。
1.4 统计学方法
2 结果
2.1 术后住院相关指标比较
观察组患者引流管留置时间、术后平均住院日较对照组缩短,差异有统计学意义(P<0.05),见表1。
表1 两组术后住院相关指标比较(±s)
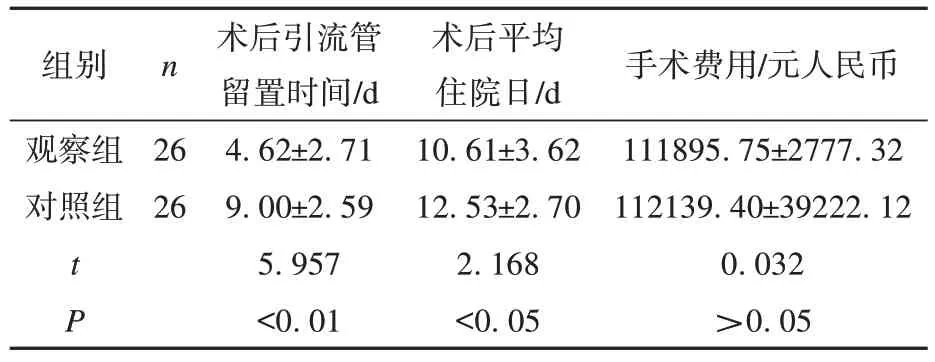
表1 两组术后住院相关指标比较(±s)
组别观察组对照组n 26 26 tP术后引流管留置时间/d 4.62±2.71 9.00±2.59 5.957<0.01术后平均住院日/d 10.61±3.62 12.53±2.70 2.168<0.05手术费用/元人民币111895.75±2777.32 112139.40±39222.12 0.032>0.05
2.2 术后并发症
观察组术后发生气胸1例,I期压疮1例,心律失常5例,呼吸困难2例,切口感染2例;对照组术后气胸1 例,I 期压疮3 例,心律失常5 例,呼吸困难1例,切口感染5例,死亡1例。
3 讨论
随着双肺病变及双肺磨玻璃结节患者的逐渐增多,在患者肺功能允许的情况下,同期双侧肺叶切除的手术方式能够使患者避免二次手术创伤。但同期双侧肺手术对患者的心肺功能储备要求高,术后呼吸困难、心律失常、肺部感染等并发症的发生风险较单侧手术患者高,同时术后患者携带的双侧胸腔引流管影响活动,双侧切口疼痛、咳痰困难、翻身困难等问题也增加了护理负担。本研究针对同期双侧肺叶切除术患者精细化护理干预,加强术前心理干预,强化术后护理重点环节的把控,适当增加人力配置,运用科学联合多模式镇痛以及开展合理的饮食、运动指导等。结果显示,观察组患者术后引流管留置时间、术后平均住院日较对照组缩短(P<0.05)。提示围手术期实施精细化护理干预对促进患者术后康复具有积极意义。
值得注意的是,肺癌和手术会增加患者心理和生理应激反应[15]。对疾病康复的不确定性及手术后的疼痛、麻醉不良反应、较高的手术费用,都可能加重患者的焦虑症状;同期双侧肺叶切除术后患者身体双侧放置胸腔闭式引流管,加之被动平卧位导致的体位不适,会进一步导致患者心理烦躁,降低睡眠质量。因此,术前为患者提供个性化心理护理,术前1 d与患者及其家属进行充分讨论交流,提升患者对疾病和手术方式的认知程度,增加患者自信心和治疗依从性,确保让患者用积极、乐观、正面心态面对手术治疗,以期达到良好的预后效果[16]。开展同期双侧肺叶切除手术的同时,真正做到“以患者为中心”治疗护理,为患者提供“优质、高效、低耗、满意”的服务,促进患者术后康复。
利益冲突声明:作者声明本文无利益冲突。

