灾难性抗磷脂综合征患者的护理
崔爽,闫继英,王多多,张春燕
作者单位:100730 北京,中国医学科学院 北京协和医学院 北京协和医院风湿免疫科,风湿免疫病学教育部重点实验室,疑难重症及罕见病国家重点实验室,国家皮肤与免疫疾病临床医学研究中心
灾难性抗磷脂综合征(catastrophic antiphospholipid antibody syndrome,CAPS)是抗磷脂综合征中威胁生命的危重症亚型,表现为短时间内出现多脏器多发性血栓,引起多系统功能衰竭并可导致患者死亡[1-2],CAPS患者死亡率可高达37%[3],与系统性红斑狼疮(systemicupus erythematosus,SLE)相关的CAPS死亡率高达47%[4]。由于CAPS发病急,进展迅速,病情危重,给临床诊治和护理带来很大挑战。本文对北京协和医院风湿免疫科收住院的13例CAPS患者的诊疗及护理进行总结,以期增加对患者护理支持,辅助临床治疗,改善患者预后。
1 方法
1.1 对象
2016年1月至2021年9月于本院风湿免疫科住院治疗的13例CAPS患者。所有患者均经过2位以上免疫科医生分析其临床表现,根据2012年第十届国际抗磷脂抗体会议更新的 CAPS诊断标准要点[5]确认诊断。
1.2 资料收集
收集患者的一般资料、临床表现、实验室检查、治疗及结局,以及给予的护理评估及护理措施。
1.3 统计学分析
采用SPSS23.0软件进行统计学处理。分类变量采用构成比和百分率描述,连续变量采用中位数[M(Q1,Q3)]描述。
2 结果
2.1 一般资料
13例CAPS患者中,男性8例(61.5%),女性5例(38.5%);年龄17~46岁(31.07±9.01);原发APS 8例(61.5%),继发5例(38.5%),5例患者继发于SLE。
2.2 诱发因素
6例(46.2%)患者因感染诱发,包括胆系感染、肺部感染、泌尿系感染、巨细胞病毒感染等;3例(23.1%)患者抗凝过程中诱因为停用华法令或INR不达标;2例(15.4%)女性患者妊娠期发作,妊娠为可疑诱因;1例(7.7%)患者出现于手术后;1例(7.7%)患者因自行停用激素后诱发。
2.3 临床表现
本组患者具有多系统受累表现,主要表现为肾脏、心脏、神经系统、消化系统及肺脏受累等(图1)。3例患者存在心脏内血栓,1例患者存在肠系膜血栓,1例患者脑干梗死,1例患者下肢血栓、1例患者视网膜动脉栓塞,1例患者肺栓塞,1例患者肾梗死。
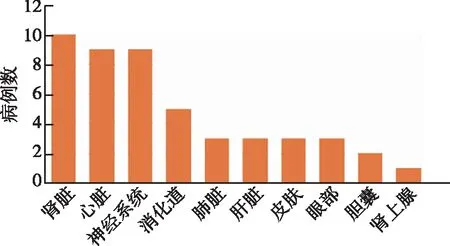
图1 CAPS患者脏器受累情况Fig 1 Viscera involvement of CAPS patients
2.4 实验室检查
13例患者均有血红蛋白减低表现,血红蛋白水平为(61~116)g/L;10例患者血小板计数低下,为(13~72)×109/L,3例患者血小板低于2×109L 13例患者狼疮抗凝物阳性(1.22~3.26),11 例患者抗心磷脂抗体阳性(22.4~>120)APLU/mL,9例抗 β2糖蛋白抗体阳性(49~>200 AU/mL),三者均为阳性者9例。13例患者均具有炎症指标升高,血沉19~>140 mm/h,C反应蛋白8.02~212.89 mg/L。
2.5 治疗方法
本组11例患者应用糖皮质激素、规范化抗凝、血浆置换和/或静脉输注免疫球蛋白的三联疗法。激素治疗:4例应用甲泼尼龙1 g×3 d冲击治疗,余9例均应用静脉甲泼尼龙40~80 mg治疗后序贯口服激素治疗。抗凝治疗:8例患者抗凝方案为皮下注射低分子肝素联合华法林,3例患者抗凝方案为皮下注射低分子肝素联合口服阿司匹林。血浆置换和/或静脉输注免疫球蛋白治疗:6例患者同时给予血浆置换和静脉输注免疫球蛋白。4例难治性的CAPS患者使用了利妥昔单抗。
2.6 临床结局
8例病情好转出院,5例患者治疗无效死亡,病死率高达38.5%。
2.7 护理
2.7.1 出凝血观察与护理:本组11例患者在血小板计数减少的情况下同步抗凝治疗。护士充分观察患者,评估出血情况及时发现1例消化道出血,3例眼部出血,4例皮肤出血患者。消化道出血患者观察其呕吐物及大便性状,皮肤出血患者观察其出血点及皮下瘀斑面积有无扩大,眼部出血患者观察患者视物模糊、视野缺损程度改变。血栓护理格外关注患者有无新发血栓。本组所有患者均未在住院期间发生脑血管及心血管意外。
2.7.2 血浆置换护理:本组6例患者应用血浆置换,应用血浆置换次数最多为20次,最少为8次。累计应用单膜血浆置换26次,双膜血浆置换14次。
血浆置换前充分向患者宣教,做好用物准备,提前与输血科联系,保证血浆及时供应。血浆置换中持续心电监护,控制出入量,置换前先补足血容量,遵守置换液的补充原则;严密观察患者有无过敏反应,警惕发生低血钙或枸橼酸中毒。发生低血钙或枸橼酸中毒时,减慢血浆置换速度,给予 10% 葡萄糖酸钙纠正低钙。血浆置换后加强无菌操作换药,积极预防感染,给予患者更换管路敷料时,观察穿刺点有无出血。
2.7.3 感染相关护理:本组6例患者合并感染,面对复杂感染,护士参与到多学科团队中,积极配合医生对复杂情况进行及时有效的处理:(1)1例患者导尿后出现阴茎包皮皮肤软组织感染,护士根据泌尿外科及整形科会诊意见,定时换药,观察伤口情况,应用银离子敷料外贴预防感染进一步加重;(2)2例患者颌面部存在皮肤软组织、鼻窦、口腔等多处感染,护士加强口腔护理,遵医嘱予患者250 mL 5%碳酸氢钠+250 mL生理盐水配制,500 mL生理盐水+8片制霉菌素研磨成粉末配制,交替漱口间隔30 min,一天至少4次。
本组8例患者存在耐药菌感染,5例肺炎克雷伯菌感染,2例屎肠球菌感染,1例鲍曼不动杆菌感染,对耐药菌感染患者采用接触隔离。
2.7.4 用药护理:重点针对应用利妥昔单抗的用药护理。本组4例患者应用利妥昔单抗治疗,均未发生药物不良反应。在输注前30 min予糖皮质激素静脉注射、苯海拉明肌肉注射及泰诺林口服预防过敏,输注过程中持续心电监护;药物现用现配。对于首次治疗的患者,根据医嘱调节输液速度;在利妥昔单抗输注过程中患者可出现寒战、发热、皮疹,呼吸困难、胸闷、喉头水肿等不良反应,利妥昔单抗不良反应主要发生在输注30 min内,第一个疗程更易发生过敏反应,在此阶段严密观察患者不良反应,询问患者主诉,及时发现过敏症状,对症处理。
2.7.5 支持护理:在大剂量冲击治疗期间,监测患者血糖,观察神志情况及呼吸是否有烂苹果味,警惕发生高渗性昏迷及酮症酸中毒。观察患者有无消化道不适,及早发现患者应激性溃疡。遵医嘱采用H2受体阻滞剂或质子泵抑制剂预防应激性溃疡。长期应用激素治疗患者,监测其血压,准确记录出入量,给予相关宣教,量出为入。为患者提供心理护理。护士耐心倾听,鼓励其多表达,说出内心感受。努力调动患者社会支持系统,与家属进行积极沟通,鼓励家属多陪伴患者,帮助患者建立信心。
3 讨论
CAPS死亡率高、发病率低,多样复杂的临床表现,给临床诊治及护理带来很大难度。
在CAPS护理中,血栓症状的观察至关重要,只有早期发现血栓症状,及时给予处理才能减少血栓给患者带来的影响。研究表明肺栓塞可致肺动脉高压[5],肾上腺动脉栓塞会引起肾上腺皮质功能不全,因此CAPS患者应格外关注患者有无心脑血管及脏器血栓的发生。血小板降低会增加患者出血的风险,血小板减低可能是APS患者进展为CAPS 的信号[6]。应给予患者血小板减低的宣教,嘱其注意剪短指甲,防止抓破皮肤,女性患者要注意观察月经量是否增多。本组3例患者血小板低于 2×109/L,需要限制患者活动 。
三联疗法是CAPS的治疗首选[7],血浆置换是CAPS三联疗法的重要手段之一,可快速、有效地清除体内致病成分,及时中断“免疫风暴”。血浆置换可调节免疫系统,恢复细胞免疫功能及细胞吞噬功能。专业的血浆置换护理是患者血浆置换顺利进行的有利保障。血浆置换前应关注控制温度,将预冲液提前放置在39 ℃恒温箱中预热,血浆放在37 ℃恒温箱中保存。血浆置换中,严格遵守置换液的补充原则,先补足血容量,保持血浆胶体渗透压稳定[8]。及时将大部分管路预冲液返回体内,连接动脉管路启动血泵后,立即连接静脉管路,减少体外循环血量。由于血浆置换每次输入大量异体冰冻血浆,置换过程中丢失较多的有益物质,同时抗过敏药物在治疗过程中部分被置换出体外或代谢分解而作用减弱,因而易发生过敏反应。短时间内过多的枸橼酸进入体内可导致低血钙或枸橼酸中毒,在出现手足抽搐和口周麻木等中毒反应时,应予补充10%葡萄糖酸钙,减慢血浆置换速度,及时对症处理。
目前CAPS的主要诱因是感染[9]。急性期细胞因子激活促进全身炎症反应综合征(SIRS)的表现是CAPS患者临床表现的组成之一[7]。本组1例患者阴茎包皮皮肤软组织感染,2例患者颌面部皮肤软组织、鼻窦、口腔等多处感染。对于CAPS患者感染相关护理格外重要,护士应关注患者口腔及会阴护理,减少隐匿部位感染,对耐药菌感染患者给予接触隔离。管路护理也应严格无菌操作,避免管路感染,有效的护理措施能使患者的感染症状得到较好控制。
随着医疗手段的不断发展,新的药物和治疗手段不断迭出,在治疗期间给予患者科学、专业的用药护理,可提高患者用药依从性,减少药物不良反应,提高患者满意度。应用肝素时应注意观察患者有无自发性出血倾向,用药期间测定凝血时间。服用阿司匹林应在餐后,以减少对胃黏膜的刺激。
血糖控制、应激性溃疡预防和血压控制有益于CAPS患者[10]。研究表明应用大剂量激素冲击治疗患者,在3 d冲击治疗期间血糖值较高,在大剂量冲击治疗期间,应更有针对性的对患者血糖进行监测[11]。大量糖皮质激素治疗对盐皮质激素受体的不恰当激活会导致水、钠潴留[12],从而引发高血压,监测血压,准确记录患者出入量至关重要。对于由于肾血管闭塞性疾病导致的严重高血压可能需要更积极的降压治疗[10]。
本研究存在一定的局限性,仅对2016年1月至2021年9月本院收治的13例CAPS患者的病例资料和护理措施进行了回顾,缺乏对照和研究终点,样本量较少,未来可进行多中心,大样本的研究,以期对疾病护理进行更为全面、广泛、深入的研究。
对CAPS患者要进行严密的病情观察,及时发现出血、血栓、感染等临床症状,面对极为罕见的临床表现时应多学科团队合作,有效地处理患者发生的各类复杂症状。医护人员在了解疾病特点的前提下,早期识别患者诱发因素,及时发现患者病情变化,积极进行感染控制,应用三联疗法规范治疗,给予患者充分的护理支持,辅助临床治疗,是改善患者临床结局的重要环节。

