静脉溶栓桥接支架联合抽吸取栓术在颅内大血管急性闭塞中的疗效
林国民
颅内大血管急性闭塞可导致脑缺血的发生,对患者神经损伤危害突出,是临床中诊治时效性要求极高的一类疾病。临床中对于本病的治疗,主张早期开通闭塞血管,以改善脑缺血情况,从而改善预后[1-2]。神经损伤发生发展的过程中,神经凋亡相关指标的表达呈现失衡的状态,且与疾病的变化转归密切相关,是疗效评估的重要方面。既往临床多采用常规支架取栓术治疗本病,取得一定的效果,但其疗效仍有一定提升空间。近年来临床中静脉溶栓桥接支架联合抽吸取栓术治疗本病的研究不断增多,但是其对神经凋亡等方面的影响研究不足[3-5]。因此本研究现探究静脉溶栓桥接支架联合抽吸取栓术在颅内大血管急性闭塞中的疗效及对神经凋亡的影响,现报道如下。
1 资料与方法
1.1 一般资料
将2020 年1 月—2022 年10 月泉州德诚医院收治的80 例颅内大血管急性闭塞患者根据随机数字表法分为对照组40 例和观察组40 例。纳入标准:年龄20 岁及以上;发病后4.5 h 内入院,且于本院确诊的颅内大血管急性闭塞。排除标准:合并颅内血管畸形;既往肝肾功能不全或创伤;既往颅脑创伤或手术史;临床资料不完整。所有家属知情同意本研究。本次研究经本院医学伦理学委员会批准。
1.2 方法
两组均首先采用阿替普酶(生产厂家:Boehringer Ingelheim PharmaGmbH&Co.KG,批 准 文号:注册证号S20160055,规格:50 mg)进行溶栓,剂量按照0.9 mg/kg 的剂量进行应用,首先将总量的1/10 进行静推用药,将9/10 加入生理盐水中于1.0 h内滴注完毕。对照组进行常规支架取栓术治疗,麻醉后以塞丁格技术置管,于股动脉处穿刺,进行检查后,以8F 指引导管置于责任导管的近端,采用肝素盐水进行持续冲洗,以微导管置入,进行细致观察后,输送支架,停留5 min,将其拉入导引导管,并进行回收。观察组则进行静脉溶栓桥接支架联合抽吸取栓术治疗,以5F Navien 导管置于血栓近端,必要者可采用Solitaire 支架辅助进行,确保支架稳定后,以注射器抽吸Navien 导管,并将支架及血栓拉入Navien 导管,根据情况可进行重复操作。
1.3 观察指标及判定标准
比较两组的再通情况、取栓次数、再通时间(治疗开始至血管再通时间)、美国国立卫生院卒中量表(NIHSS 评分)、血清神经损伤指标[神经元特异性烯醇化酶(NSE)、S-100 钙结合蛋白β(S-100β)及脑源性神经营养因子(BDNF)]及血清神经凋亡指标[可溶性凋亡相关因子(sFas)及sFas 配体(sFasL)]。(1)再通情况:采用mTICI分级对两组患者的再通情况进行评估,其分级范围为0~3 级,0 级表示无血流;1 级表示通往闭塞处的前向血流,再灌注很少或缓慢;2a 级为部分再通,前向血流恢复,闭塞血管的缺血区域再灌注,但灌注不足一半;2b 级为部分再通,前向血流恢复,闭塞血管的缺血区域再灌注,灌注超过一半;3 级为完全恢复,前向血流恢复,闭塞血管的缺血区域再灌注,远端分支无可见的闭塞,再通率=(2b 级例数+3 级例数)/总例数×100%。(2)NIHSS 评分情况:于治疗前及治疗后48 h、14 d 分别采用NIHSS 评分评估两组的神经损伤情况,其包括11 个评估大项目,其评分范围为0~42 分,其中≤4 分、5~15 分、16~20 分及21~42 分分别表示轻微、中度、中重度及重度损伤[6]。(3)血液指标:于治疗前及治疗后48、72 h 分别采集两组外周静脉血,每次采集5.0 mL 离心(离心半径15 cm,3 000 r/min 离心5 min)后取上清液进行血清神经损伤指标(NSE、S-100β 及BDNF)及血清神经凋亡指标(sFas 及sFasL)的定量检测,由两名经验丰富者采用每项指标对应的酶联免疫法试剂盒进行定量检测。
1.4 统计学处理
本研究中涉及的数据检验方面选用的软件为SPSS 23.0,研究中涉及的计数资料以率(%)表示,比较采用χ2检验;计量资料用(±s)表示,比较采用t 检验;等级资料以秩和检验分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组一般资料比较
对照组男23 例,女17 例;年龄45~79 岁,平均(65.13±7.99)岁;闭塞部位分型:前循环闭塞21 例,后循环闭塞19 例。观察组男22 例,女18 例;年龄44~79 岁,平均(65.19±8.03)岁;闭塞部位分型:前循环闭塞22 例,后循环闭塞18 例。两组颅内大血管急性闭塞患者的上述基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组再通情况比较
观察组再通率显著高于对照组,差异有统计学意义(χ2=6.275,P=0.012),见表1。

表1 两组再通情况比较[例(%)]
2.3 两组取栓次数及再通时间比较
观察组取栓次数显著少于对照组,再通时间显著短于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组取栓次数及再通时间比较(±s)

表2 两组取栓次数及再通时间比较(±s)
组别 取栓次数(次) 再通时间(min)对照组(n=40) 2.29±0.39 63.93±10.21观察组(n=40) 1.86±0.26 57.92±9.93 t 值 5.802 5.333 P 值 0.000 0.000
2.4 两组NIHSS 评分情况比较
治疗前,两组NIHSS 评分情况比较,差异无统计学意义(P>0.05);治疗后48 h 及14 d,观察组NIHSS 评分情况均显著优于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 两组NIHSS评分情况比较[例(%)]
2.5 两组血清神经损伤指标比较
治疗前,两组血清神经损伤指标比较,差异均无统计学意义(P>0.05);治疗后48 h 及72 h,观察组的血清BDNF 均显著高于对照组,其他血清神经损伤指标均显著低于对照组,差异均有统计学意义(P<0.05)。见表4。
表4 两组血清神经损伤指标比较(±s)

表4 两组血清神经损伤指标比较(±s)
组别 NSE(ng/mL)S-100β(μg/L)BDNF(ng/mL)治疗前 治疗后48 h 治疗后72 h 治疗前 治疗后48 h 治疗后72 h 治疗前 治疗后48 h 治疗后72 h对照组(n=40) 38.36±5.69 35.10±5.01 28.60±3.76 0.50±0.08 0.46±0.07 0.36±0.06 3.90±0.51 4.63±0.53 5.01±0.56观察组(n=40) 38.51±5.75 31.72±4.36 25.15±3.36 0.51±0.09 0.41±0.07 0.32±0.05 3.89±0.53 5.02±0.59 5.36±0.61 t 值 0.117 3.218 3.072 0.525 3.194 3.239 0.082 3.110 2.673 P 值 0.906 0.001 0.002 0.600 0.002 0.001 0.931 0.002 0.009
2.6 两组血清神经凋亡指标比较
治疗前,两组血清神经凋亡指标比较,差异均无统计学意义(P>0.05);治疗后48 h 及72 h,观察组的血清神经凋亡指标均显著低于对照组,差异均有统计学意义(P<0.05)。见表5。
表5 两组血清神经凋亡指标比较[ng/L,(±s)]
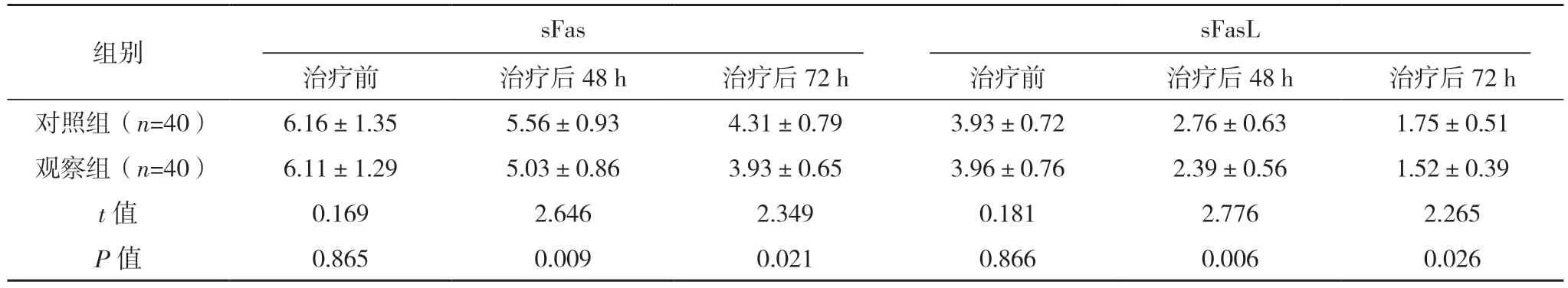
表5 两组血清神经凋亡指标比较[ng/L,(±s)]
组别 sFas sFasL治疗前 治疗后48 h 治疗后72 h 治疗前 治疗后48 h 治疗后72 h对照组(n=40) 6.16±1.35 5.56±0.93 4.31±0.79 3.93±0.72 2.76±0.63 1.75±0.51观察组(n=40) 6.11±1.29 5.03±0.86 3.93±0.65 3.96±0.76 2.39±0.56 1.52±0.39 t 值 0.169 2.646 2.349 0.181 2.776 2.265 P 值 0.865 0.009 0.021 0.866 0.006 0.026
3 讨论
颅内大血管急性闭塞可导致脑缺血,进而引起神经损伤等情况,严重者危及患者的生命安全。临床中与颅内大血管急性闭塞相关的诊治研究中,有效溶栓及取栓是预后改善的重要前提与基础[7-8]。既往临床中多采用常规支架取栓术治疗颅内大血管急性闭塞,其采用直接支架取栓的方式对患者进行治疗,效果值得肯定的同时,其疗效仍有较大的提升空间。近年来临床中采用静脉溶栓桥接支架联合抽吸取栓术治疗本病的研究不断增多,较多研究认为本类治疗方式可起到更好的治疗效果,且其在血栓移位风险方面的控制效果较好,对于控制血栓逃逸等有积极的作用,但是其在本类患者中的全面细致研究不足[9-10]。另外,与颅内大血管急性闭塞相关的研究显示,本病除表现出神经损伤及相关血液指标的异常外,神经凋亡相关指标也在血液中呈现表达失衡的状态,而sFas 及sFasL 等作为与神经细胞凋亡相关的指标,其在本类患者中多呈现高表达的状态,在本病患者中其表达的变化,有助于了解疾病的治疗效果及变化转归,可作为治疗措施的参考依据[11-15]。
本研究结果显示,静脉溶栓桥接支架联合抽吸取栓术治疗的效果显著优于常规支架取栓术治疗效果,表现为再通率相对更高,取栓次数相对更少,再通时间相对更短,同时治疗后的NIHSS 评分、血清神经损伤指标及神经凋亡指标改善幅度相对更大(P<0.05)。因此认为静脉溶栓桥接支架联合抽吸取栓术在本类患者中的应用效果相对更好,更有助于改善神经损伤的情况,在有效降低取栓次数及缩短取栓时间的基础上,大大提升了再通率,患者的脑缺血改善更快,神经受损的情况控制更好,而这也是其神经损伤指标及神经凋亡指标改善的重要基础与前提[16-17]。分析原因,可能与静脉溶栓桥接支架联合抽吸取栓术有效控制了血栓逃逸及支架所致的血管损伤等有关,其支架变化相对较小,也是其取栓效果相对更好的基础条件,因此综合应用优势突出[18-20]。
综上所述,静脉溶栓桥接支架联合抽吸取栓术在颅内大血管急性闭塞中的疗效较好,且可有效控制神经凋亡。

