子宫颈癌患者后装放疗所致阴道放射性损伤风险预测模型构建与验证
邱美珍 王婧 张明珠
子宫颈癌,世界范围内女性常见恶性肿瘤之一,被认为是女性全球第四大流行癌症[1-2]。据统计,每年有(50~60)万例的子宫颈癌确诊患者及逾30 万例子宫颈癌患者死亡,已然成为一个严重的公共卫生问题[3]。由于子宫颈癌于其早期具有症状隐匿的特点,患者确诊时多因疾病发展而错失根治性手术的最佳时机,故放射治疗成为子宫颈癌的主要治疗方式[4],可以降低子宫颈癌复发率、提高总体生存率,且能增加手术机会,降低术中、术后并发症,具有重要意义[5]。但在临床实践中,放疗也会给予患者正常组织与器官不同程度的损伤[6-7]。故本次研究拟通过子宫颈癌后装放疗患者的阴道放射性损伤风险研究,构建风险预测模型,用于临床护理上筛选阴道放射性损伤高风险患者,以便于针对性护理方案的开展与实施,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取南昌大学第二附属医院肿瘤科于2021 年4 月—2023 年6 月收治的行后装放疗的子宫颈癌患者360 例为研究对象,按照7∶3 的分配比例分为建模组252 例和验证组108 例。纳入标准:(1)经病理学检查确诊;(2)临床资料保存完整;(3)初次确诊接受治疗;(4)行后装放疗治疗;(5)治疗结果评定为完全缓解。排除标准:(1)合并心、肺、肾等主要器官严重功能障碍;(2)合并其他肿瘤疾病;(3)严重骨髓抑制;(4)预计生存时间<3 个月;(5)有远处转移;(6)妊娠期或哺乳期妇女。研究经本院医学伦理委员会批准。
1.2 方法
收集患者临床资料,根据患者是否发生阴道放射性损伤对建模组进行分组(损伤组、未损伤组),对收集资料行因素分析筛选独立影响因素,并配合验证组收集资料,以独立危险因素为基础,通过R 4.2.1 建立列线图预测模型。采用校准曲线对列线图预测模型的一致性进行分析,模型对应曲线与校准图中对角线贴合度跟模型预测结果与实际情况一致性程度正相关。
1.3 统计学处理
采用SPSS 21.0 软件对患者资料进行处理,对符合正态性分布的计量资料采用(±s)表示,组间比较采用t 检验;对计数资料采用率(%)表示,组间比较采用χ2检验;采用二元logistic 回归分析独立影响因素;并采用受试者操作特征(ROC)曲线分析预测价值,结果均以P<0.05 表示差异有统计学意义。
2 结果
2.1 影响子宫颈癌患者后装放疗所致阴道放射性损伤风险的单因素分析
阴道放射性损伤评定:参照美国癌症研究所(NCI)的不良反应术语标准(CTCAE)4.0 版分为4 个等级,患者出现任一等级损伤即归为损伤组[8]。建模组252 例经后装放疗后治疗结果评定为完全缓解的患者共发生阴道放射性损伤156 例(61.90%)。行单因素分析结果提示,两组患者年龄、肿瘤病理分期、肿瘤浸润深度、肿瘤大小与后装放疗剂量比较,差异均有统计学意义(P<0.05)。见表1。

表1 影响子宫颈癌患者后装放疗所致阴道放射性损伤风险的单因素分析
2.2 影响子宫颈癌患者后装放疗所致阴道放射性损伤风险的多因素分析
以单因素分析结果中具有统计学差异的相关因素为自变量,患者是否发生阴道放射性损伤为应变量,对影响子宫颈癌患者后装放疗所致阴道放射性损伤的相关因素行多因素二元logistic 回归分析,变量赋值见表2。分析结果提示,患者肿瘤病理分期晚、肿瘤大小大、后装放疗剂量大均是影响子宫颈癌患者后装放疗所致阴道放射性损伤的独立危险因素,差异有统计学意义(P<0.05)。见表3。

表2 变量赋值情况
2.3 列线图预测模型构建与评价
验证组患者后装放疗所致阴道放射性损伤69 例,正常39 例。以建模组患者信息为训练集,验证组患者信息为验证集,运用R 语言rms 包构建风险列线图,见图1。列线图预测模型行ROC 曲线验证提示,训练集、验证集曲线的线下面积(area under the cure,AUC)分别为0.753、0.754,差异均有统计学意义(P<0.05)。见表4,图2、3。行校正曲线检验,训练集、验证集均有良好拟合度较高,差异有统计学意义(P<0.05),见图4、5。

图1 阴道放射性损伤风险列线图
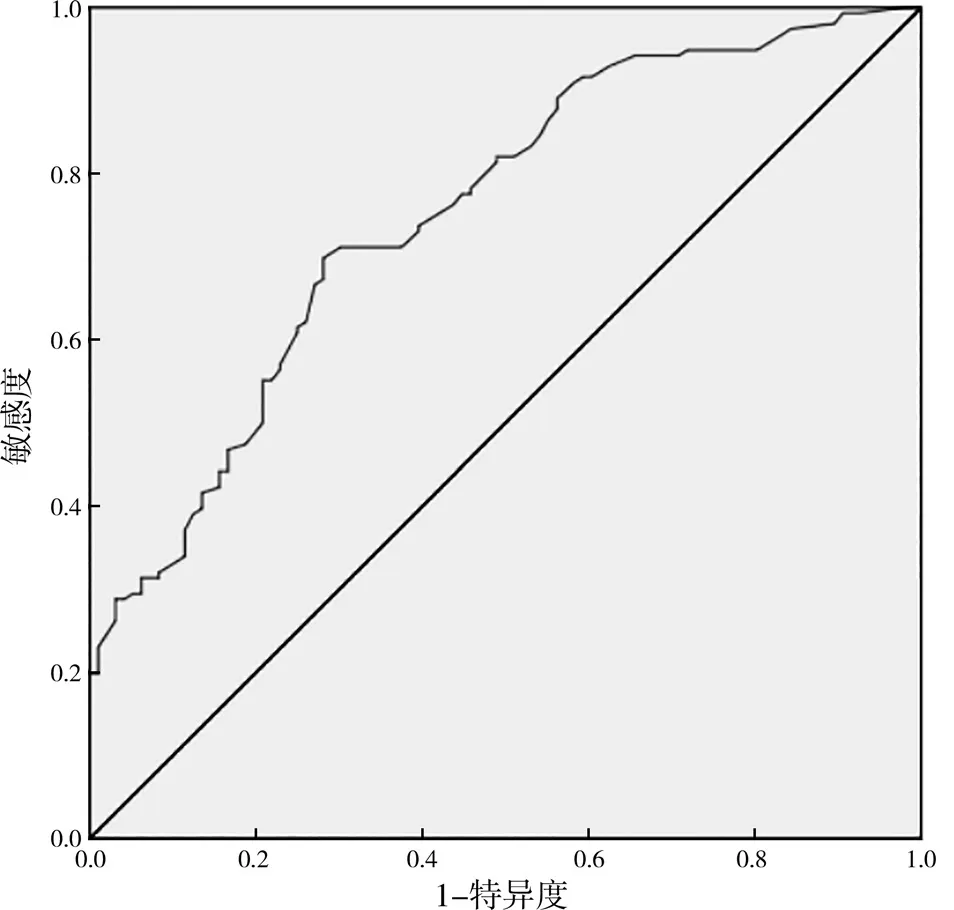
图2 训练集ROC曲线

图3 验证集ROC曲线

图4 训练集校准曲线
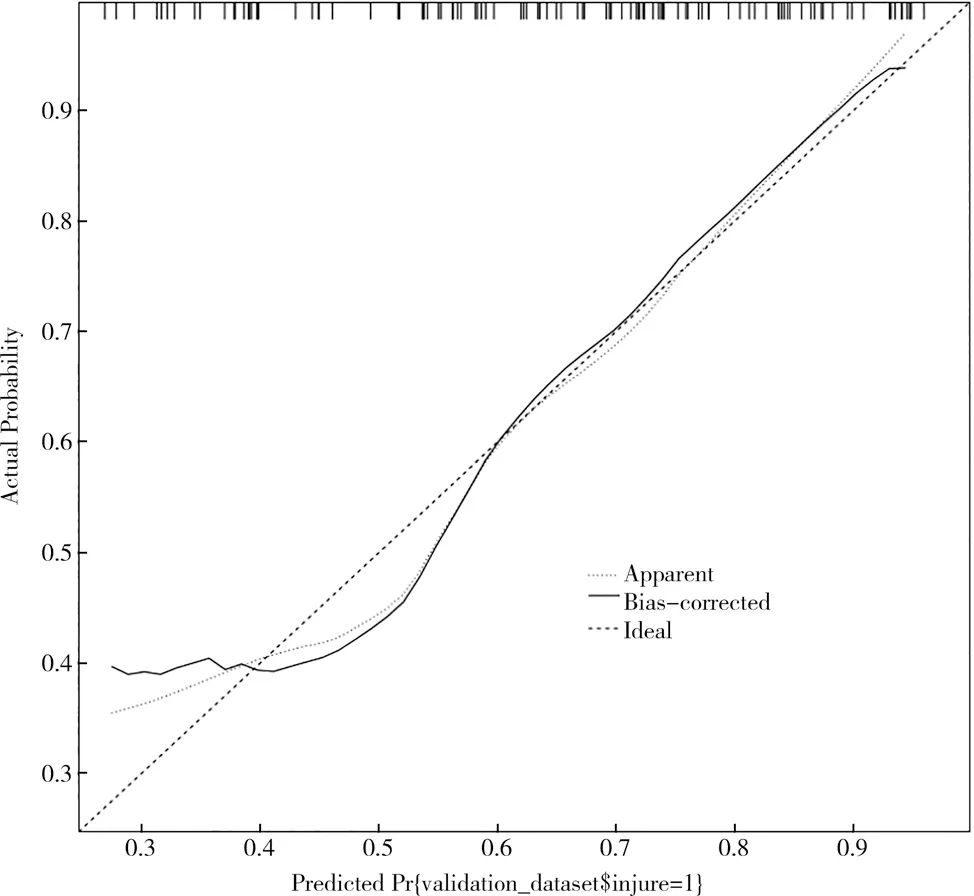
图5 验证集校准曲线

表4 列线图预测模型行ROC曲线验证
3 讨论
子宫颈癌患者早期无明显病症,一般在疾病发展至晚期会出现阴道流血等异常症状[9]。目前对于中晚期子宫颈癌患者的治疗以盆腔外照射联合腔内后装放疗的方法为主,实现向肿瘤组织提供高剂量放射的同时,很大程度上避免临近组织的剂量暴露以致放射性损伤的发生[10-11]。但由于体外照射联合腔内后装放疗的治疗方式以阴道为靶器官,在一定程度上也增加了阴道放射性损伤的风险[12]。阴道放射性损伤可引起阴道干燥、溃疡、黏膜萎缩等一系列严重影响患者生理功能的症状,尤其对于年轻患者而言可导致生活中性交困难、疼痛乃至出血等因素使患者生活质量降低[13]。
相关研究报道,子宫颈癌患者行放疗后阴道放射性损伤集中于Ⅰ、Ⅱ度,又以阴道狭窄为主要损伤类型[14]。本次研究中,收集患者信息提示,有62.50%(225/360)的患者存在不同程度的阴道放射性损伤,较同类研究结果高[15]。分析原因认为,本次研究采取单中心回顾性队列研究,存在样本区域性、强代表性等特点的缘故。
行因素分析结果提示,患者肿瘤病理分期晚、肿瘤大小大、后装放疗剂量大均是影响子宫颈癌患者后装放疗所致阴道放射性损伤的独立危险因素。在一定程度上,肿瘤的临床病理分期可反映手术与放疗的成功率,病理分期晚可直接增加治疗难度,同时延长了放疗体外照射和增加后装放疗剂量增加阴道放射性损伤的风险[16-18]。肿瘤最大横径反映了瘤体生长与分化的速度与肿瘤恶性程度,同时靶向放疗的肿瘤区域对放疗射线会更加敏感,可加大阴道放射性损伤的风险[19]。后装放疗剂量根据患者情况存在差异,相关研究发现,直肠-阴道参考点剂量与阴道狭窄不良反应正相关[20]。分析原因认为,放疗剂量达一定水平后,增加了微血管病变与毛细血管损伤的概率,在微循环障碍的影响的影响下,导致了阴道黏膜继发性萎缩的出现。同时较高的后装放疗剂量可改变纤维结缔组织,使阴道出现缩短和收紧情况,并进一步引发阴道干燥、出血、闭锁、疼痛等一系列不良预后[21]。
以多因素分析结果中独立危险因素为基础构建列线图预测模型,行ROC 曲线验证及校正曲线检验结果提示,模型具有较高验证价值,临床可根据患者后装放疗期信息指标的参考,通过列线图预测模型筛选阴道放射性损伤高风险患者,以便针对性护理方案的开展与实施,以期提高患者生活质量。
综上所述,子宫颈癌患者肿瘤病理分期晚、肿瘤大小大与后装放疗剂量高为影响子宫颈癌患者后装放疗所致阴道放射性损伤的独立危险因素,以此为基础建立预测模型对患者后装放疗是否发生放射性损伤具有较高预测价值。

