全程绿色通道护理在急诊小儿高热惊厥护理中的应用效果
邓春香 何霄 王萍
小儿高热惊厥是一种危急症疾病,在临床儿科中比较多见[1]。小儿高热惊厥在诊治过程中如果未及时确诊,或者实施了不恰当的治疗手段,都会对患儿产生巨大伤害,可能会引发患儿不可逆性损伤,影响患儿未成熟脏器。若病情未得到有效控制,还可能导致死亡。所以,临床确诊小儿高热惊厥后,要为患儿获取更多抢救治疗时间,准确找出致病原因,开展相应干预措施,最大限度保障患儿生命安全,避免发生不必要的后遗症[2]。为了保障患儿生命安全,也为了预后得到有效改善,同时争取更多抢救时间,在高热惊厥患儿急诊就诊过程中,开展有效全程绿色通道护理,可以起到巨大的积极作用[3]。本研究将全程绿色通道护理应用在急诊小儿高热惊厥护理中,探讨其应用价值及对患儿并发症总发生率的影响。
1 资料与方法
1.1 一般资料
选取2021 年1 月—2022 年6 月厦门市妇幼保健院急诊高热惊厥患儿70 例。纳入标准:均为就诊过程中发生高热惊厥的患儿,体温≥38 ℃;年龄不超过8 岁;均符合疾病诊断标准;家属既往无精神类疾病史;家属能与医务人员正常沟通交流。排除标准:家属认知功能障碍;神经系统疾病;依从性较差;严重肝肾功能不全;中枢神经系统障碍;严重心脑血管疾病。随机分为研究组和对照组,研究经本院医学伦理委员会批准,患儿家属均签署知情同意书。
1.2 方法
对照组实施常规护理模式。按急诊常规院内急救措施开展,患儿因高热惊厥就诊,立即引导进抢救室开展抢救,通知医生、清理呼吸道分泌物、给氧、心电监护、建立静脉路等,待患儿抢救结束后,常规将患儿转入病房进一步治疗。研究组实施全程绿色通道护理模式。(1)抢救室备有专门的高热惊厥盒,备有水合氯醛、体温计、吸痰管、石蜡油等高热惊厥抢救用物。抢救所需药品也可以先从门诊药房借用,等抢救结束后补开医嘱还药。在抢救床的床头及医生诊室设置紧急呼叫铃,需要通知医生时,护士只需按铃,医生诊室铃声就会响起。这些流程和设施的改变大大缩短了患儿抢救时间。(2)设立护理小组长,护理小组长要求在急诊工作5 年以上,并能熟练掌握各项护理操作及急救操作技能的高年资护士。一旦发生高热惊厥立即开展抢救模式,在护理小组长的带领下,给氧,吸痰,心电监护,建立静脉路等措施要求在5 min 内完成。(3)实施抢救的同时与家属详细沟通,了解患儿病情,避免因不了解实际病情,而实施不恰当的护理治疗措施。同时安抚患儿家属惊恐、紧张的心理。(4)所有护理操作要求集中进行,动作轻柔,避免造成再次发生惊厥,严密观察患儿生命体征,一旦发现异常情况,立马联系医生。(5)抢救结束后,如果患儿需要住院治疗,电话通知收费处,予开通绿色通道为患儿办理住院手续,并凭借绿色通道有效证件简化所有相关程序。(6)由一名急诊科护士全程护送患儿至病房,并与病房护士详细交代患儿病情,对患儿家属开展常规健康宣教,指导家属如何进行高热护理、防止惊厥再次发生及饮食指导等,将一些可能需要的检查和治疗方案等详细告诉家属,以便建立良好的护患关系,并为后续治疗配合奠定良好基础。
1.3 观察指标及评价标准
(1)比较两组干预前后体温变化情况及患儿病情稳定情况。患儿在通过急诊救治后,能够有效控制患儿病情,患儿脱离危险即可判定为病情稳定。(2)比较两组护理期间并发症总发生率。(3)比较两组住院时间、惊厥消失时间、退热时间、急救时间。(4)比较两组患儿家属满意度。自制满意度问卷,评价包括不满意、一般、很满意三项,由患儿家长匿名进行评价,总满意=一般+很满意。
1.4 统计学处理
2 结果
2.1 两组一般资料比较
对照组男19 例,女16 例;年龄1~7 岁,平均(4.2±0.9)岁;惊厥持续时间12~55 s,平均(33.4±6.7)s;惊厥次数2~4 次/d,平均(3.0±0.6)次。研究组男18 例,女17 例;年龄1~8 岁,平均(4.4±0.8)岁;惊厥持续时间11~54 s,平均(32.7±6.4)s;惊厥次数2~4 次/d,平均(3.1±0.6)次。两组一般资料差异均无统计学意义(P>0.05),具有可比性。
2.2 两组体温变化情况及病情稳定情况比较
与干预前比较,两组干预后的体温均有所下降。与对照组比较,研究组干预后的体温度数更低(P<0.05),且研究组的患儿病情稳定率更高(P<0.05),见表1。
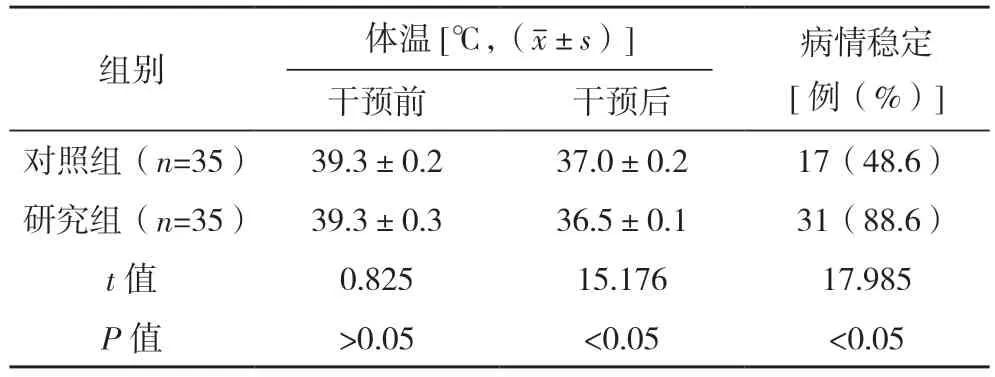
表1 两组干预前后体温变化情况及病情稳定情况比较
2.3 两组并发症总发生率比较
研究组并发症总发生率小于对照组(χ2=4.200,P=0.04),见表2。
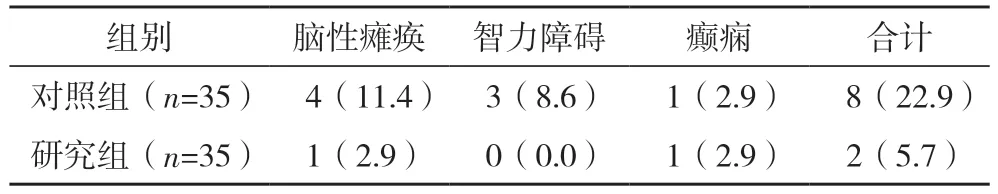
表2 两组并发症总发生率比较[例(%)]
2.4 两组住院、惊厥消失、退热、急救时间比较
研究组住院、惊厥消失、退热、急救时间均短于对照组(P<0.05),见表3。
表3 两组住院、惊厥消失、退热、急救时间比较(±s)
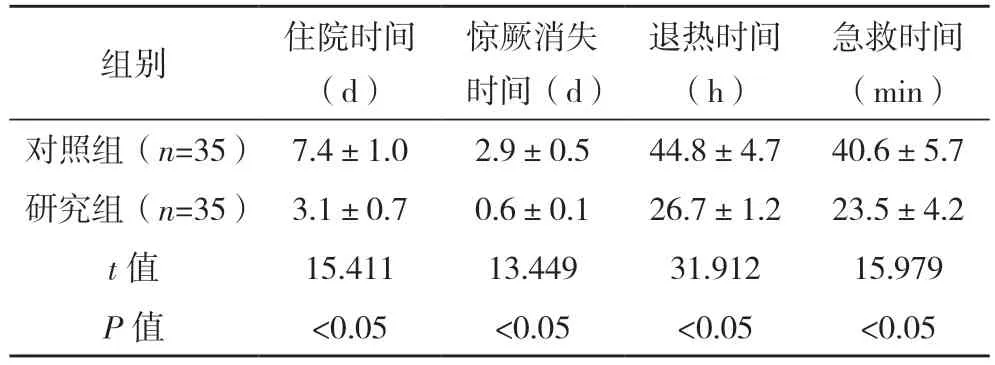
表3 两组住院、惊厥消失、退热、急救时间比较(±s)
急救时间(min)对照组(n=35) 7.4±1.0 2.9±0.5 44.8±4.7 40.6±5.7研究组(n=35) 3.1±0.7 0.6±0.1 26.7±1.2 23.5±4.2 t 值 15.411 13.449 31.912 15.979 P 值 <0.05 <0.05 <0.05 <0.05组别 住院时间(d)惊厥消失时间(d)退热时间(h)
2.5 两组家属总满意度比较
研究组家属总满意度高于对照组(χ2=7.831,P=0.05),见表4。

表4 两组家属总满意度比较[例(%)]
3 讨论
小儿高热惊厥属于临床急诊儿科常见急症。患儿一旦患有高热惊厥,最为明显的是体温呈现骤升,在患儿持续高热过程中,其机体的氧气消耗量、血流量、神经细胞代谢等各方面指标也会出现较为明显的改变,除此之外,患有高热惊厥的患儿还会处于大脑异常兴奋状态,特别是中枢神经系统,而当大脑接收到这种状态时,会引发患儿惊厥发作[4-5]。随着医学水平的不断进步,临床在对高热惊厥疾病进行研究的过程中发现,小儿对外界刺激分析能力较差,再加上小儿大脑发育不完善,使得小儿在受到一些较弱的刺激时,自身大脑神经系统无法进行分析,使大脑运动神经元产生过度反应,异常放电,从而引发小儿惊厥发作[6-7]。既往诸多研究也显示出,高热惊厥的患病与遗传有着显著的密切相关性,就现阶段而言,临床暂时还没有完全明确高热惊厥的发病机制。
小儿高热惊厥有着相对复杂的病情变化,以及相对紧急的发病病程,如果小儿惊厥发作时,没有开展科学、合理、有效的干预措施,可能会导致小儿坠床、骨折、窒息等不良情况,若是惊厥发作长时间没有得到有效控制,可能还会对小儿智力发育产生不良影响,病情发展至严重状态,还会对小儿生命安全产生巨大威胁[8-9]。以往临床急诊护理过程中,实施常规急救护理模式有着较大的欠缺,应用在小儿惊厥高热护理过程中,不能良好应对病情复杂、发病紧急的高热惊厥。而如果没有马上采取有效干预,会加大对患儿的伤害,甚至死亡。运用全程绿色通道护理模式,能够在急诊过程中为高热惊厥患儿获取更多抢救时间,能够充分抓紧时间实施有效急救措施,这在很大程度上对常规急救护理模式的不足给予了较好的弥补[10-11]。
急诊科是各家医院的窗口,急诊绿色通道属于医院特殊场所,开通急诊绿色通道是对强大有力医疗设施及特殊管理方法的充分利用,对患者给予及时有效救治的措施。全程绿色通道护理模式将最有效的救治干预措施在最短时间内实施开展,可以使救治时间得到最大限度的缩短,对挽救患者生命具有重大意义,是一种特殊的护理模式。在全程绿色通道护理模式下,其对护理工作人员要求更高,特别对护理小组长提出更高标准。只有在高水平、高素质的专业人员支持下,才能有效保障全程绿色通道护理模式顺利开展[12-13]。全程绿色通道护理模式下,护理工作人员能够准确判断病情变化,采取较强的护理技术操作及各种抢救技能。在抢救过程中,护理人员态度做到严谨、主动、负责,有明显的分工,操作熟练,与医生配合默契,体现出较强的团队合作精神。同时,护理小组长还需要具备较强的管理能力、组织能力、协调能力,当急诊患者到来或发生突发事件时,护理小组长能做到应对自如、高效安排[14-15]。
本次研究,对照组实施常规护理模式,研究组实施全程绿色通道护理模式,结果显示,与对照组比较,研究组干预后的患儿体温度数更低,病情稳定率更高,表明全程绿色通道护理模式可有效提高小儿高热惊厥临床急救效果。在全程绿色通道护理模式下,医务人员的专业技能、护理操作都具备较强的水平,能够及时开展对症治疗,为小儿高热惊厥急救奠定坚实的基础,为小儿获得更多的抢救时间,保障小儿的生命安全,提升护理效果[16-17]。同时,与对照组比较,研究组合计并发症总发生率更低,住院时间、惊厥消失时间、退热时间、急救时间均更少,患儿家属总满意度更高。在全程绿色通道护理模式下,在短时间内实施有效的治疗手段,如通气、降温、吸氧等护理措施,这些措施在一定程度上有效缓解不良状态,明显缩短惊厥抽搐时间[18-19],表明在全程绿色通道护理模式下,能够进一步稳定病情变化,减少发生并发症的发生,提高家属满意度[20-21]。
综上所述,在急诊高热惊厥患儿抢救过程中,实施全程绿色通道护理模式,可进一步保障患儿生命安全,退热时间、急救时间均可获得有效降低,病情稳定率显著提升,并发症总发生率明显降低,患儿家属满意度更高。

