我国乡村医疗卫生资源配置公平性分析*
卢贵鑫,夏欧东
(1.南方医科大学卫生管理学院,广东 广州 510515;2.南方医科大学珠江医院)
2023年2月,中共中央办公厅、国务院办公厅颁布《关于进一步深化改革促进乡村医疗卫生体系健康发展的意见》[1],为新时期乡村医疗卫生体系建设明确了更高目标。乡村医疗服务体系是为农村居民提供初级保健服务(PHC,primary health care)的“第一道防线”,是全面推进健康中国战略和乡村振兴战略的重中之重[2],而合理的卫生资源配置是满足群众卫生服务需求与利用的前提条件[3]。目前,国内专家学者对卫生资源和服务的公平性研究多聚焦于省市医疗机构和城市社区[4-6],对乡村医疗的配置公平性研究屈指可数。因此,本研究主要运用卫生资源集聚度的方法对全国31个省(市、区)乡村医疗资源配置情况及其公平性进行分析,以期为进一步优化我国乡村医疗卫生服务提供决策依据。
1 资料与方法
1.1 资料来源
本研究所指的乡村医疗机构包括乡镇卫生院和村卫生室。卫生资源指标(包括机构数、床位数、卫生技术人员、执业(助理)医师、注册护士、乡村医生和卫生员)来源于2017~2021年《中国卫生健康统计年鉴》;全国各省(市、区)人口数量和土地面积数据来源于《中国统计年鉴》。
1.2 分析方法
根据2021年中国统计年鉴划分标准,将我国31个省(直辖市、自治区)划分为东中西部三个区域。其中,东部地区包括11个(北京、天津、河北、山东、辽宁、上海、江苏、浙江、福建、广东、海南);中部地区包括8个(山西、吉林、黑龙江、安徽、江西、河南、湖北、湖南);西部地区包括12个(内蒙古、重庆、四川、广西、贵州、云南、西藏、陕西、甘肃、宁夏、青海、新疆)。本研究将统计年鉴挖掘的数据导入至Excel 2016,对2016~2020年我国乡村医疗卫生资源配置现状进行描述性分析,并利用集聚度对三大区域的卫生资源配置公平性进行探究。
卫生资源集聚度(HRAD):反映地区1%土地面积上资源密集程度的指标[7],一般基于“地向性”(按土地面积配置)和“人向性”(按常住人口配置)两个维度对资源配置的公平性进行综合评价。计算公式分别为:
HRADi=(HRi/Ai)/(HRn/An)
PADi=(Pi/Pn)/(Ai/An)
本研究中,HRADi:卫生资源“地向性”的集聚度;HRi:某地拥有的卫生资源数量;Ai:地区土地面积;HRn:我国乡村医疗卫生资源总量;An:国土总面积;PADi:人口集聚度;Pi:地区人口数量;Pn:我国总人口;HRADi/PADi:卫生资源“人向性”的集聚度。评价标准:HRADi=1说明地区卫生资源“地向性”为绝对公平,HRADi>1说明相对过剩,HRADi<1说明相对缺乏公平;HRADi/PADi=1说明卫生资源“人向性”为绝对公平,HRADi/PADi>1说明相对聚集,HRADi/PADi<1 说明相对缺乏公平。
2 结果
2.1 2016~2020年我国乡村医疗卫生资源配置状况分析
截止2020年,我国乡村卫生机构共644590所,年均增长率为-1.17%;床位数4598171张,年均增长率5.19%;卫生人力资源方面,注册护士数量年均增长最快,增长率为11.91%,但平均每个乡村医疗机构目前仍不足1个注册护士;执业(助理)医师逐年增加,乡村医生和卫生员逐年减少,年均增长率分别为6.19%和-5.69%。详见表1。
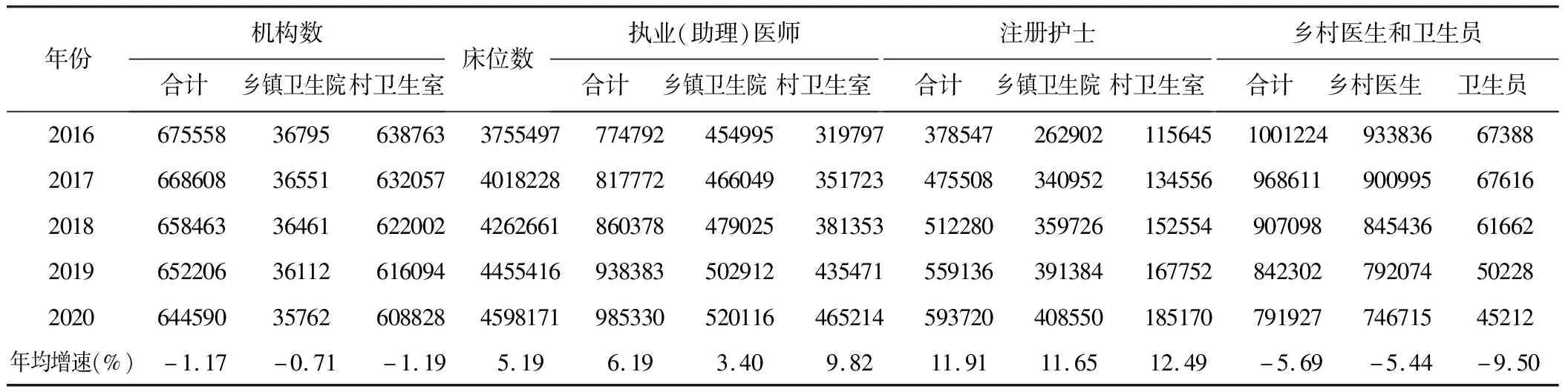
表1 2016~2020年我国乡村医疗卫生资源数量情况
2.2 2016~2020年我国乡村医疗卫生资源集聚度时间序列分析
将我国东部、中部、西部3个区域进行比较分析,详见图1~3。从“地向性”角度看,东部和中部的公平性相对较好(HRAD均>1),而西部的公平性较差(HRAD均<0.6);从“人向性”角度看,东部和中部的公平性相对较差(HRAD均<1),特别是中部地区,聚集度<0.3,且公平性有逐年降低的趋势,亟需优化配置。而西部卫生资源配置公平性较好,除了执业(助理)医师集聚度在0.9~1之间,其他卫生资源HRAD均>1且呈逐年上涨倾向。
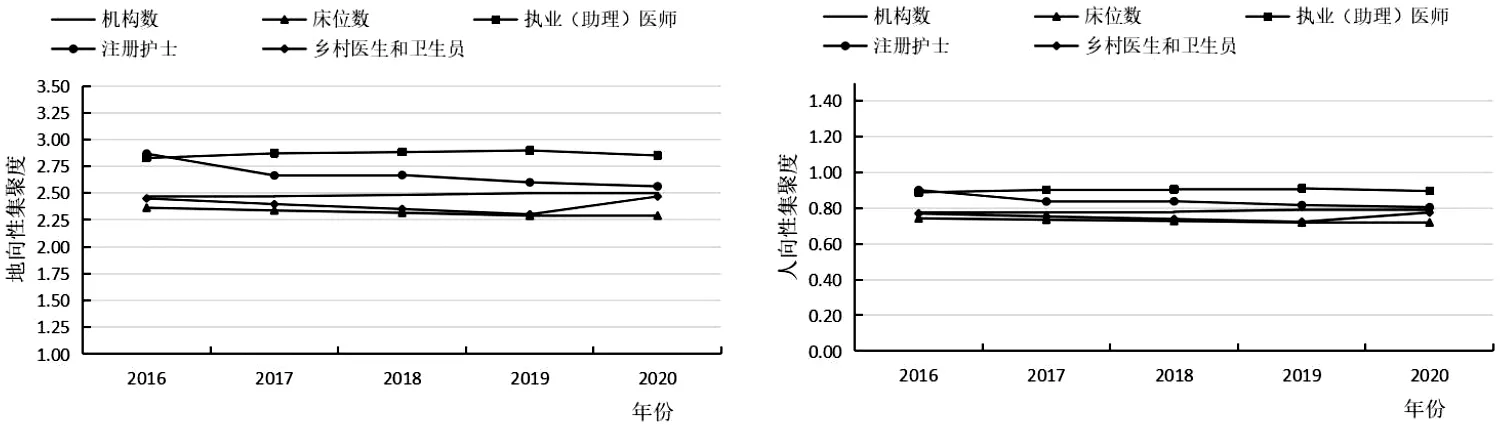
图1 2016~2020年我国东部乡村医疗卫生资源集聚度
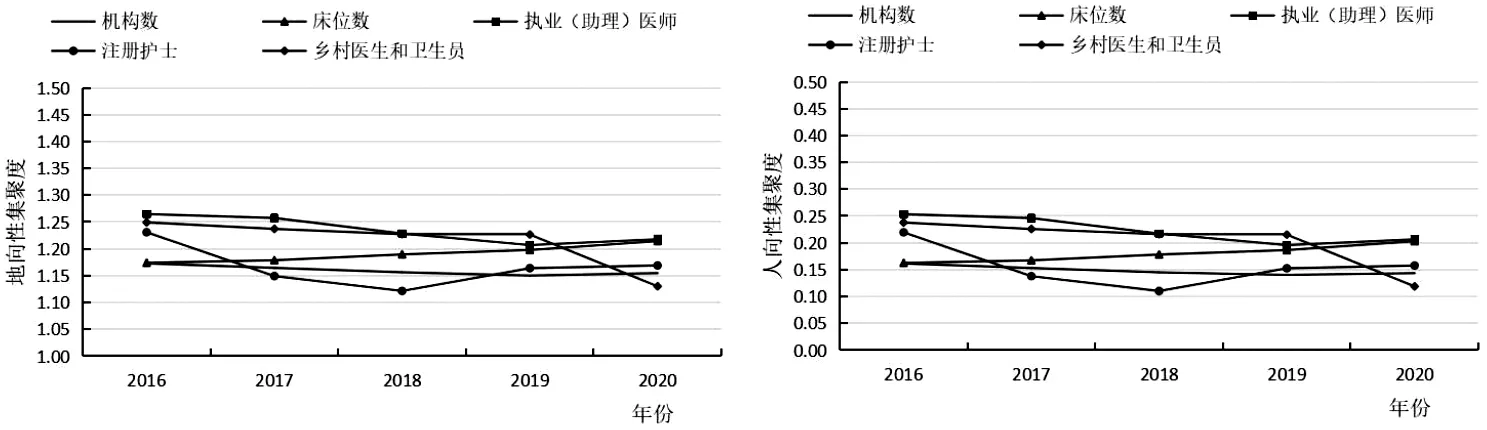
图2 2016~2020年我国中部乡村医疗卫生资源集聚度

图3 2016~2020年我国西部乡村医疗卫生资源集聚度
2.3 2020年我国各省(市、区)农村医疗卫生资源集聚度分析
2020年我国各省(市、区)农村医疗卫生资源集聚度内部差异显著,详见表2。从“地向性”角度看,少数民族地区(内蒙古、西藏、宁夏、新疆、云南)、甘肃、青海和黑龙江省的乡村机构、床位、执业(助理)医师、护士、乡村医生和卫生员的集聚度普遍都<1,表明它们基于地理分布的公平性较差;从“人向性”角度看,北京、上海、浙江和广东省的乡村医疗卫生资源集聚度均<1,尤其是执业(助理)医师和注册护士的集聚度均<0.5,表明其按人口配置的公平性极差。
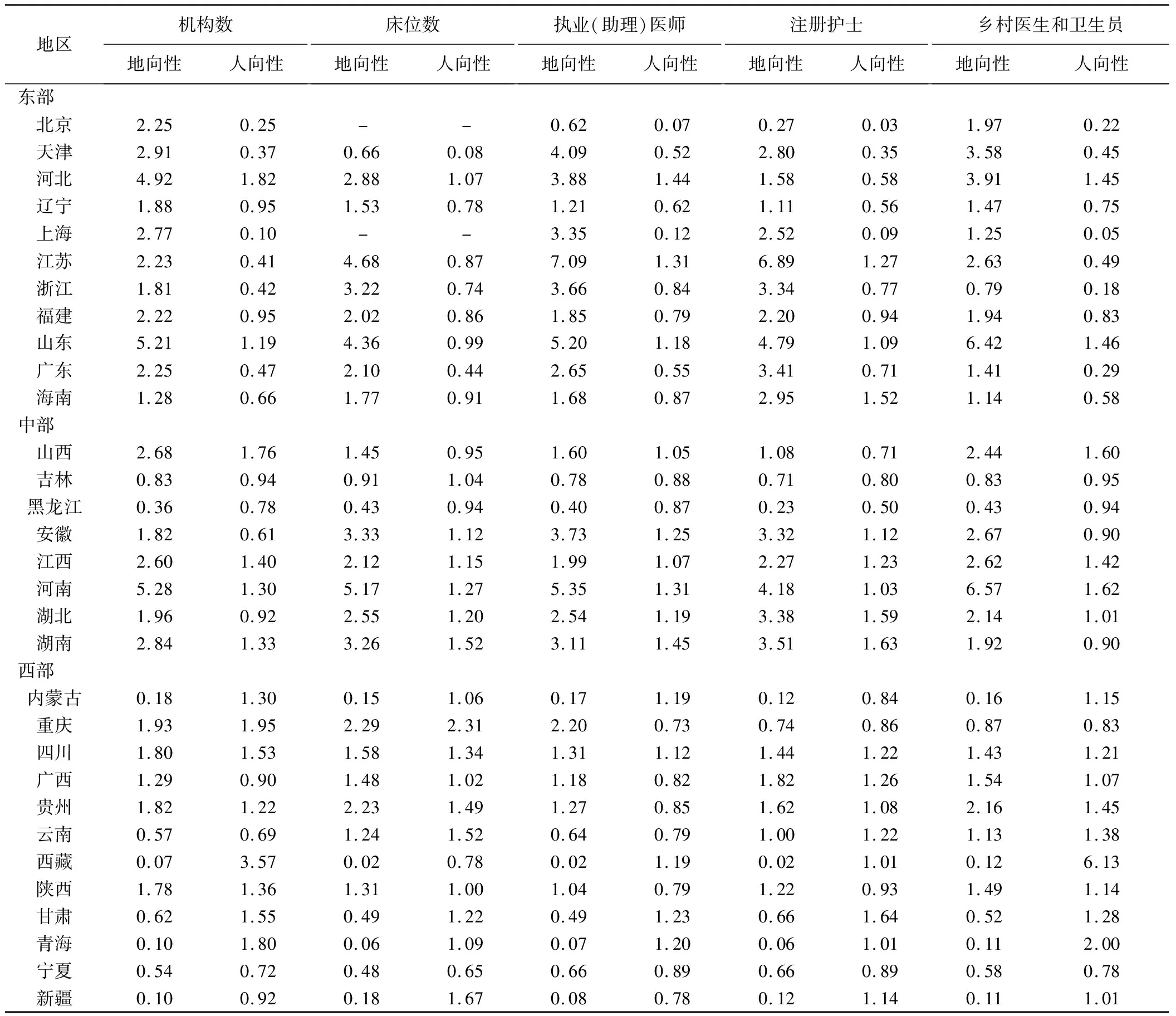
表2 2020年我国各省(市、区)农村医疗卫生资源集聚度情况
3 讨论与建议
3.1 我国乡村卫生人才队伍建设取得初步成效,但仍需加大引进和培养力度
近5年来,我国乡村卫生机构床位数平均增长率为5.19%,2020年约达46万张。卫生人力资源方面,执业(助理)医师、注册护士总量仍相对短缺,但均在以6%以上的速度逐年增加,且村卫生室医护人员年均增长速度高于乡镇卫生院,说明我国引导卫生人才去到基层“第一线现场”的医改政策取得明显效果。另一方面,乡村医疗机构护理人员缺口依旧较大,但数量增长较为乐观。随着大健康战略深入推进,基层护士在当下的重大慢病管理中发挥着越来越重要的角色[8],往后更应该需要着重栽培。此外,乡村卫生机构和乡村医生逐年减少,年均增长率分别为-1.17%和-5.69%,而相应的执业(助理)医师年均增长率为6.19%。这其中覆盖有两层原因:一是在国家大力推进乡村医生向执业(助理)医师转变的背景下,我国乡村医生逐步转岗称为全科执业(助理)医师的比例越来越高[9],不具备资质的村医将逐步“退出历史舞台”,这间接说明了我国一线医师队伍素质得到了“质”的提升;二是长期以来乡村医生的收入较差、身份问题未得到解决、发展空间狭隘等原因导致部分人员流失或转行[10]。因此,乡村医生的锐减,迫使乡镇卫生院和村卫生室整合,并逐步转型为社区卫生(健康)服务中心。当然,目前我国“村医”转岗培训还处于发展的“初级阶段”,仍然需要进一步加强乡村卫生人才队伍建设与管理[11,12]。在人才引进方面,多地已启动“医学生”免费订单定向培养计划,并深入各大高等医学院宣传“到群众需要的地方去”的政策导向,还通过采取多种激励措施聘请城市大医院退休医生返乡指导工作[13]。在卫生人才培养方面,河南省县乡村三级医疗机构采取与医学院校共同搭建培训基地的方式[14],而新疆地区探索乡村医生“初—中—高级阶梯式”培养模式:即对无证乡村医生设置考试培训,对有证乡村医生提供全科医生转岗培训[15]。在卫生人才激励方面,贵州省通过成立苗医医院,使“苗医”身份的乡村医生拥有正规机构,获得正式认可,并通过加大对一线医护人员绩效分配、职称晋升、教育培训等方面的投入,并将公卫补助、高级职称向基层倾斜,形成劳动付出与劳动所得对等的激励机制[16]。
3.2 我国区域间和区域内的资源配置公平性差异显著,需因地制宜进一步优化
我国东部、中部和西部区域间与区域内的资源配置公平性存在较大的差异。具体体现在:一方面,我国东部和中部乡村卫生机构资源配置“地向性”的公平性优于“人向性”,这说明可能“地向性”配置与区域经济发展水平有明显的正向效应。我国东部区域经济发展相对最好,因此在“财富因子”的辐射下,较发达地区的乡村医疗卫生地理可及性自然相对较高,但造成区域分化的原因还包括人口数量、交通条件等因素[17]。因此,东部区域呈现乡村医疗资源“人向性”不公的势态,而中部乡村医疗卫生资源集聚度有缓慢下降的倾向。有见及此,亟需警惕较发达城市对乡村卫生医疗资源持续“虹吸”的现象,尤其需要留意“北上广”地区, 乡村医疗机构医护人力资源配置公平性极差;另一方面,我国西部乡村卫生机构资源配置“人向性”的公平性优于“地向性”。这与我国主要采用人口配置标准进行卫生资源规划从而避免因“地广人稀”浪费医疗资源的现象有关[18]。对比发现,虽然我国西部乡村卫生机构资源配置公平性较好,但属于“低水平”的公平,这与其他学者研究一致[19]。因此,进一步优化我国乡村医疗卫生资源配置要遵循因地制宜的原则。在人口相对密集的东中部地区,应着重提高其“人向性”配置公平性,需重新科学测算当地群众卫生需要考虑增加卫生供给;而“地广人稀”的西部地区,在于提高卫生资源“地向性”的可及性,可以考虑采取在大范围内散点式精准投放的方式。
3.3 持续推动优质卫生资源“下基层”,加快区域均衡布局
充分了解我国地理区位特征和农村人口分布情况,进一步提升农村地区卫生资源的覆盖范围,做到更为精准的配置。积极响应《关于推进紧密型县域医疗卫生共同体建设的通知》(国卫基层函〔2019〕121号)和《关于印发“千县工程”县医院综合能力提升工作方案(2021-2025年)的通知》政策,针对卫生资源严重短缺的地区,加快县域医共体和区域医疗中心建设,由县级医院向乡村两级医疗机构“输血”,盘活农村基层“网底”作用,这与党的二十大提出的“将健康工作的重点放在农村和社区”要求息息相关,也与乡村振兴战略相辅相成。一方面,积极布局“组团式帮扶”乡村医疗机构发展战略,推动县级医院医生下沉,加强对在岗乡村卫生人员“靶向式”培训,分享适宜技术和先进管理经验[20];另一方面,持续完善农村卫生人才引进和管理办法,通过医共体“县招乡用”、“乡招村用”的人员统筹管理方式实现柔性的“人才内部循环”,以破解长期以来我国基层卫生人才“数量不足,素质不高”、“引进困难,流失严重”的现象。此外,还可以通过借助“专科联盟”平台,遴选紧缺专业岗位的临床或医技等业务干部到大型医院进修和反哺,进而探索搭建基层医疗特色专科平台,完成乡村医疗机构自身“造血”。

