胎头吸引联合会阴侧切助产术对初产妇盆底超声的近期影响
宋贞英 丁 华 肖娴静 李洪梅
根据剖宫产适应证的发病率,WHO 建议:理想的剖宫产率应在10%~15%,而由乔杰院士等[1]发表的报告显示:2018 年我国剖宫产率达36.7%。随着阴道分娩助产技术的合理应用,更多第二产程异常孕妇实现经阴道分娩。产钳助产对盆底功能的损伤是明确的,研究发现胎吸助产和正常阴道分娩在盆底器官脱垂、肛提肌撕脱和盆底裂孔面积方面无显著差异[2]。最新研究显示,在负压吸引助产术中实施会阴侧切术可以减少肛门括约肌损伤,对肛提肌损伤没有过多的风险[3]。在产科实践中,考虑到盆底损伤这一重要结果,临床医师努力采用胎吸助产联合会阴侧切术作为减少第二产程剖宫产的策略。这种联合助产方式对产妇盆底超声的影响少有研究,本文经会阴三维超声探究胎吸助产联合会阴侧切术对盆底超声参数的近期影响,进而为临床第二产程处理提供数据支持。
1 资料与方法
1.1 一般资料 选取2021 年6 月至2022 年10 月芜湖市第一人民医院分娩且产后6~8 周来院复查的单胎初产妇167 例。其中经会阴侧切胎吸助产的39 例为观察组,经阴道自然分娩的128 例为对照组。纳入标准:①单胎初产、足月妊娠(孕龄≥37 周)者;②新生儿体质量2.5~4.0 kg 者;③产前无盆底功能障碍或盆底损伤史者;④无长期慢性咳嗽或便秘史者;⑤产后未行盆底康复锻炼或治疗者;⑥能有效完成最大valsalva 动作且持续时间≥6 s 者;⑦资料完整者。本研究通过本院伦理委员会批准,伦理批件号:科教快 2023-01。
1.2 方法
1.2.1 仪器 采用GE Voluson E6 超声诊断仪,配置RAB6-D 腹部凸阵容积探头,探头频率为4~8 MHz。探头扇扫角度为90°。
1.2.2 检查方法 检查前需嘱产妇排空大小便,指导患者理解盆底肌收缩动作及valsalva 动作要领,有效的盆底肌收缩动作持续时间需≥3 s,同时伴有盆腔脏器向头腹侧运动或肛提肌裂孔缩小;valsalva 动作要求患者深吸气后屏气向下用力,盆腔脏器向背尾侧移动或肛提肌裂孔增大且持续时间≥6 s。检查时患者取膀胱截石位,探头涂以耦合剂后外覆专用探头套,在探头套的表面涂以较多的医用无菌耦合剂。探头置于患者会阴正中处,声束方向与人体矢状面平行,适度加压使探头与耻骨联合间距小于1 cm。在盆底肌收缩状态下,通过二维或三维超声的断层成像评估肛提肌及肛门括约肌的损伤情况,肛提肌-尿道间隙测量也有助于肛提肌损伤的判断[4]。在盆底正中矢状切面上,过耻骨联合后下缘作一水平线为参考线,分别采集及存储患者在静息及最大valsalva 状态下盆腔器官所处位置,见图1;分别测量膀胱尿道后角、膀胱最低点、子宫颈及肛直肠角最下缘距参考线距离。此外,还可以通过容积数据处理后重建肛提肌裂孔,测量最大valsalva 状态下裂孔面积,见图2。盆底超声全部操作由1 名经验丰富的超声医师完成。

图1 盆底正中矢状切面(经会阴超声扫查)

图2 最大valsalva状态下肛提肌裂孔面积(三维超声成像的容积渲染模式)
1.2.3 盆底超声评估标准 在最大valsalva 状态下,一般肛提肌裂孔面积<20 cm2、膀胱尿道后角≥140°为开放,子宫位置应位于参考水平线以上[5];直肠壶腹部位于耻骨联合后下缘水平线下方15 mm 及以下且肛门内括约肌回声连续,诊断为会阴体过度运动[6];当膀胱或尿道脱出的最远端达到或超过参考线下的10 mm 作为诊断膀胱明显脱垂的临界值[7]。
1.3 观察指标 在盆底肌收缩状态下,通过二维或三维超声的断层成像观察肛提肌及肛门括约肌的完整性,判断撕脱范围及程度[8]。最大valsalva 状态下观察尿道内口是否开放、测量膀胱尿道后角、肛提肌裂孔面积,并测量膀胱最低点、子宫颈及肛直肠角最下缘距参考线距离[9-10]。
1.4 统计学方法 采用SPSS 25.0 进行统计分析,正态分布计量资料用表示,两组间均数比较采用t检验;偏态分布计量资料用M(P25,P75)表示,组间比较采用Mann WhitneyU检验;计数资料以百分比表示,组间比较采用χ2检验、校正χ2检验或Fisher确切概率法;二分类数据控制潜在混杂因素用多因素logistic 回归分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料比较 两组产妇产时会阴分别有Ⅰ度或Ⅱ度撕裂伤,均无Ⅲ度及其以上程度撕裂。观察组产妇年龄、新生儿体质量、胎儿双顶径、胎儿头围及第二产程时长均大于对照组,差异有统计学意义(P<0.05);两组间孕龄、产妇身体质量指数、不同程度会阴撕裂发生率比较,差异均无统计学意义(P>0.05)。见表1。
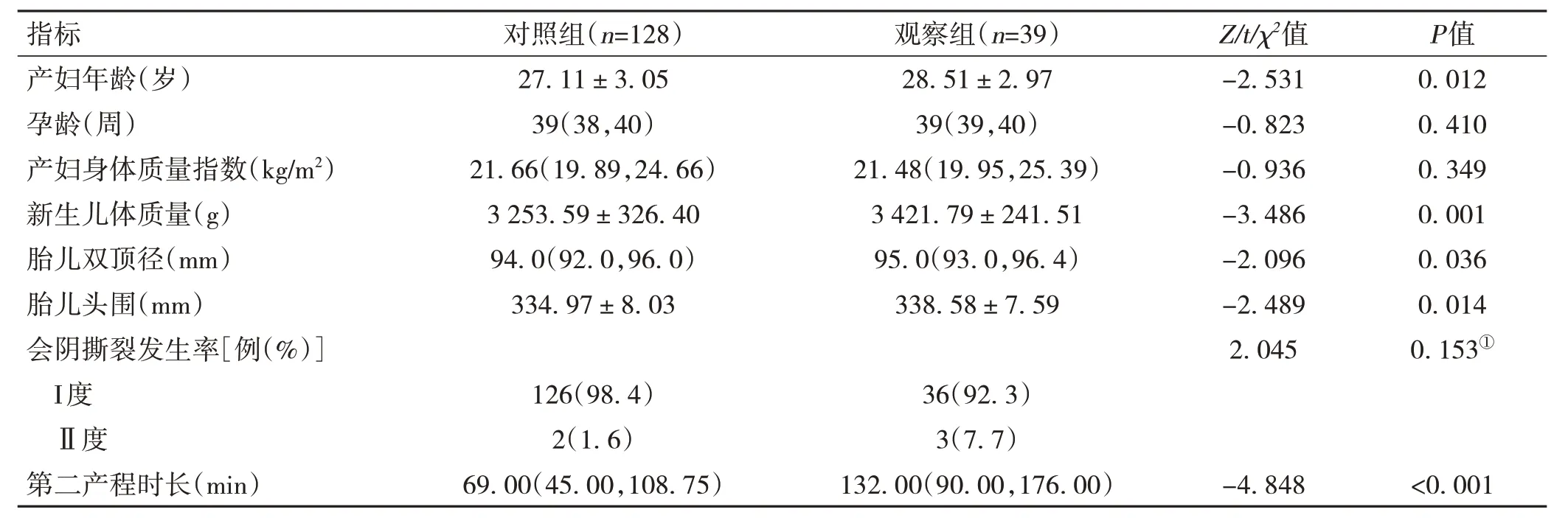
表1 一般资料比较
2.2 肛提肌及肛门括约肌损伤情况 两组中均未观察到肛提肌或肛门括约肌损伤。
2.3 最大valsalva 状态下两组产妇盆底超声参数比较 两组产妇肛提肌裂孔面积扩张率、膀胱尿道后角及尿道内口开放率比较,差异无统计学意义(P>0.05);两组膀胱明显脱垂、子宫脱垂及会阴体过度运动发生率比较,差异均无统计学意义(P>0.05)。见表2。
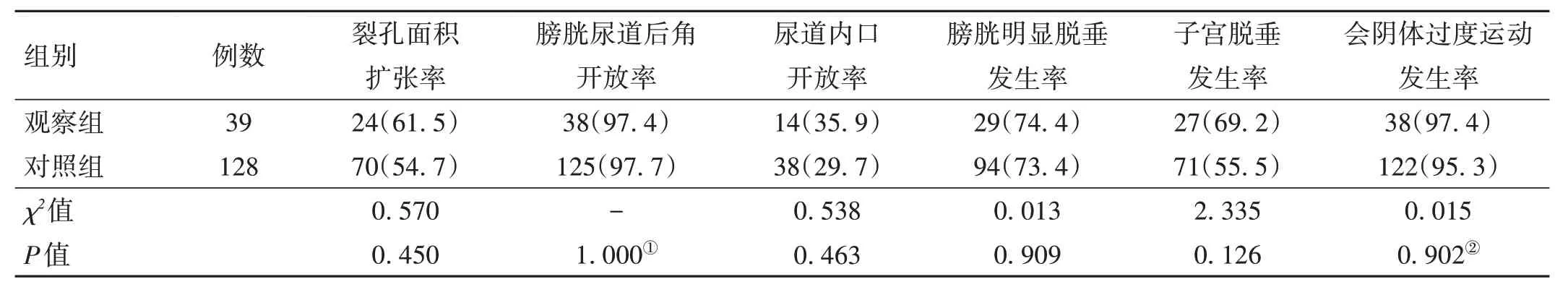
表2 最大valsalva状态下两组产妇盆底超声参数比较[例(%)]
2.4 最大valsalva 状态下两组产妇盆底超声参数的多因素logistic 回归分析 考虑到分组不均衡及变量与结局的因果关系,为控制偏倚,将表1 中差异有统计学意义的潜在混杂因素(如产妇年龄、新生儿体质量、胎儿双顶径及胎儿头围)(实测值)及是否实施胎头吸引联合会阴侧切术(赋值:对照组=0,观察组=1)作为自变量,以产妇最大valsalva 状态下是否发生肛提肌裂孔面积扩张(不扩张=0,扩张=1)、膀胱尿道后角开放(不开放=0,开放=1)、尿道内口开放(不开放=0,开放=1)、膀胱明显脱垂(无明显脱垂=0,明显脱垂=1)、子宫脱垂(不脱垂=0,脱垂=1)及会阴体过度运动(未发生过度运动=0,过度运动=1)分别作为因变量纳入logistic 回归分析。调整了产妇年龄、新生儿体质量、胎儿双顶径及胎儿头围后,结果发现,实施胎头吸引联合会阴侧切术与最大valsalva 状态下产妇肛提肌裂孔面积扩张的关联无统计学意义(OR=1.201,95%CI:0.547~2.637,P=0.648),见表3;与膀胱尿道后角开放的关联无统计学意义(OR=0.657,95%CI:0.057~7.622,P=0.737),见表4;与尿道内口开放的关联无统计学意义(OR=1.285,95%CI:0.572~2.884,P=0.543),见表5;与膀胱明显脱垂的关联无统计学意义(OR=0.996,95%CI:0.416~2.381,P=0.992),见表6;与子宫脱垂的关联无统计学意义(OR=1.621,95%CI:0.718~3.658,P=0.245),见表7;与会阴体过度运动的关联亦无统计学意义(OR=1.839,95%CI:0.188~17.946,P=0.600)。 见表8。

表3 最大valsalva状态下两组产妇肛提肌裂孔面积扩张的多因素logistic回归分析

表4 最大valsalva状态下两组产妇膀胱尿道后角开放的多因素logistic回归分析

表5 最大valsalva状态下两组产妇尿道内口开放的多因素logistic回归分析
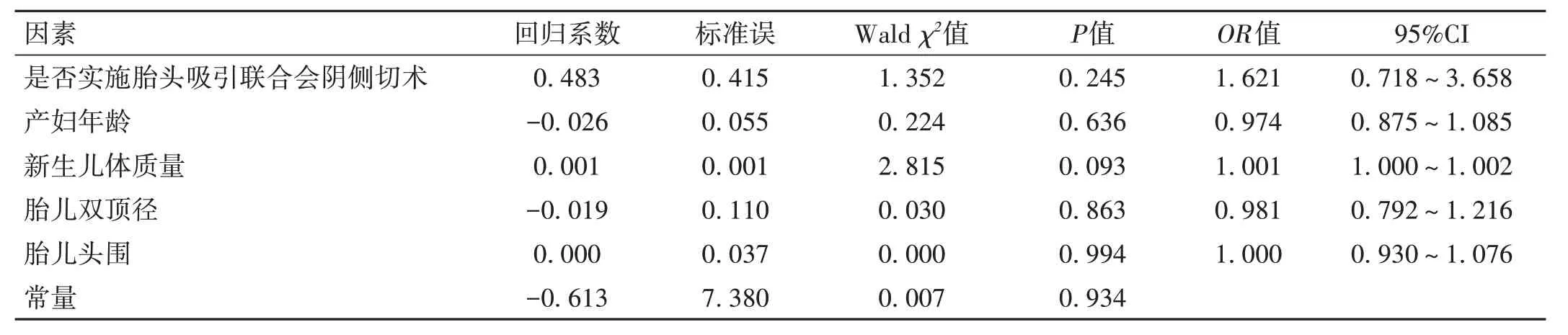
表7 最大valsalva状态下两组产妇子宫脱垂的多因素logistic回归分析
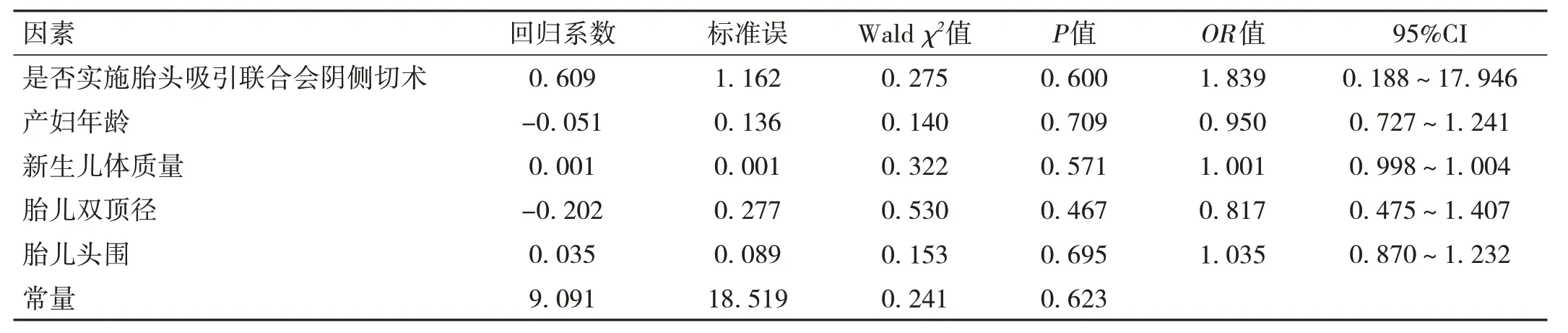
表8 最大valsalva状态下两组产妇会阴体过度运动的多因素logistic回归分析
3 讨论
盆底功能障碍性疾病严重影响患者生活质量[11-13],随着女性对健康需求的提高,该病日益受到重视。盆底超声是目前盆底功能障碍性疾病评估的重要辅助检查之一[14],可实时动态观察盆底的结构及功能变化、量化距离及测量角度,为评估产后盆底功能提供定性或定量的客观指标。研究显示,大多数盆底损伤由第一次阴道分娩引起的,产钳辅助阴道分娩与盆底疾病患病率增加相关[15-16]。在第二产程异常的临床决策中,考虑到分娩及助产方式对盆底损伤的影响,临床医师常选择胎吸助产联合会阴侧切术。本文分析比较单胎初产妇的盆底超声参数,探讨胎吸助产中常规实施会阴侧切术对盆底功能的近期影响,进而为临床第二产程处理提供数据支持。
本研究结果发现,观察组产妇年龄、胎儿双顶径、胎儿头围、新生儿体质量及第二产程时长均大于对照组。调整潜在混杂因素的影响后,结果发现实施胎头吸引联合会阴侧切术与最大valsalva 状态下产妇肛提肌裂孔面积扩张、膀胱尿道后角开放、尿道内口开放、子宫脱垂、膀胱明显脱垂及会阴体过度运动的关联均无统计学意义,与相关研究[2]结果一致。盆底超声检查中国专家共识推荐采用最大valsalva 状态下的裂孔面积评估肛提肌裂孔扩张程度,并与盆腔脏器脱垂密切相关[14]。本研究中,观察组最大valsalva 状态下肛提肌裂孔扩张率为61.5%,高于Sainz 等[17]结果。原因为研究的时间节点不一样,本研究在产后6~8 周,而Sainz等的研究是在产后6 个月,表明盆底功能修复在产后相当长时间内存在。
经会阴盆底超声具有较高的软组织分辨力,能够利用二维或三维超声的断层成像观察肛提肌及肛门括约肌完整性,评估撕脱范围及程度。本研究未观察到肛门括约肌或肛提肌损伤。研究显示在胎吸辅助分娩中实施会阴侧切的比率和肛门括约肌损伤发生率呈负相关[18]。本研究是在胎吸助产中常规实施会阴侧切术,会阴切开率100%的情况下,发生肛门括约肌损伤概率极低。既往研究显示正常阴道分娩的肛提肌撕脱发生率低,真空辅助阴道分娩不会显著增加肛提肌撕脱的发生率[19-20],与本研究结果相符。
本研究不足之处为经阴道自然分娩或胎吸助产联合会阴侧切术分娩巨大儿的样本量过少,纳入研究时排除了巨大儿。两组产妇分娩巨大儿后,其近期盆底超声参数比较还有待进一步研究数据证实。
近年来,国家卫健委提出“促进自然分娩,降低剖宫产率”。在美国妇产科学院的一份声明中承认阴道手术分娩是一种安全的做法,有可能减少初次剖宫产[21]。在第二产程异常的临床实践中,更多临床医师选择胎吸助产联合会阴侧切术,可加快分娩,降低剖宫产率的同时最大限度地减少盆底功能损伤。然而,盆底损伤只是一个重要结果,在第二产程异常临床处置这一重要决策中,还应考虑产妇和新生儿因素。

