经会阴盆底四维超声对产后女性前盆腔功能的评估价值分析
李玲玲,姜 艳(通信作者)
(1 北京市大兴区亦庄医院超声科 北京 100176)
(2 中国航天科工集团七三一医院超声科 北京 100074)
女性盆底障碍疾病是指盆底肌肉、筋膜、韧带等支持结构受损而导致的一系列临床综合征,临床上患者主要表现为压力性尿失禁、盆腔脏器脱垂,严重者还可出现粪失禁以及性功能障碍等,对患者的日常工作以及生活均产生严重的负性影响。受生育、疾病、衰老等因素影响,在我国仅压力性尿失禁的患病率就高达18.9%~28.0%,已经严重影响女性的健康和生活质量[1-2]。妊娠及分娩是前盆腔功能障碍发生的主要影响因素[3-5]。针对女性盆底功能障碍,传统二维超声诊断技术存在一定的局限性,超声图像的清晰度不足,诊断准确度不高,造成较高的漏诊及误诊率。此外,X 线盆底造影操作复杂,MRI 检查费用高、排队时间长,限制其发展。经会阴盆底四维超声对患者的前盆腔检查,为患者的疾病判断、评估及治疗提供必要支持[6-7]。盆底超声检查方便、有效,能提供动态直观的图像,有效评价盆底脏器。本研究旨在研究经会阴盆底四维超声对产后女性前盆腔功能的评估价值。
1 资料与方法
1.1 一般资料
选取2022 年4 月—2023 年4 月来北京市大兴区亦庄医院行首次产后检查的61 例产妇患者作为研究对象,依据国际尿控协会制定的POP 诊断标准及盆底功能障碍问卷将患者分为前盆腔功能障碍组(36 例)与前盆腔功能正常组(25 例)。其中压力性尿失禁采用1 h 尿垫试验进行定量检测,盆腔器官脱垂根据POP 定量分期。前盆腔功能正常组患者年龄22 ~37 岁,平均年龄(27.95±3.23)岁;前盆腔功能障碍组患者年龄22 ~38 岁,平均(28.02±3.19)岁。两组基线资料比较,差异无统计学意义(P>0.05)。
纳入标准:①单胎妊娠足月产,经阴道分娩;② 未经器械助产;③具备正常沟通能力;④无流产史及盆底损伤史;⑤未分娩巨大儿;⑥无慢性咳嗽、便秘等致使慢性腹压增加病症;⑦患者自愿参与并签署知情同意书。排除标准:①妊娠期合并严重并发症者;②合并泌尿系统疾病;③合并盆腔手术病史;④孕前有盆腔脱垂史;⑤有精神疾病,沟通障碍;⑥合并盆腔肿物或其他恶性肿瘤者;⑦临床资料不齐全者。
1.2 方法
受检者均进行经会阴盆底四维超声检查,使用彩超迈瑞Resona8EXP,二维扫查角度设置为90°,容积扫查角度设置为85°,探头频率设置为(2 ~8)MHz。患者取膀胱截石位进行检查,在探头表面涂抹耦合剂,并套上避孕套,将探头置于患者会阴部实施常规超声检查。经超声探查清晰显示患者的盆底正中矢状面二维图像时,由前至后按照顺序观察患者的耻骨、尿道、阴道、直肠等,采集患者静息状态下的超声图像。然后,由超声医师指导患者做Valsalva 动作,采集患者Valsalva 动作下的超声图像。
1.3 观察指标
统计两组的尿道旋转角(urethral rotation angle,URA)、尿道膀胱后角(posterior urethrovesical angle,PUA)、Valsalva 状态下膀胱颈到耻骨联合下缘的垂直间距、膀胱颈移动度(bladder neck descent,BND)、不同状态下肛提肌裂孔。
1.4 统计学方法
采用SPSS 20.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差(± s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组前盆腔功能超声评估指标差异
61 例产后女性中,36 例患者出现前盆腔功能障碍,25 例未见明显前盆腔功能障碍。前盆腔功能障碍组中,尿道内口漏斗形成9 例(23.73%),膀胱膨出21 例(55.93%),子宫脱垂3 例(10.17%),直肠轻度膨出3 例(10.17%)。两组不同状态下的盆底正中矢状切面见图1、图2。前盆腔功能障碍组URA、膀PUA、Valsalva 状态下膀胱颈到耻骨联合下缘垂直间距、BND均大于前盆腔功能正常组,差异有统计学意义(P<0.05),见表1。
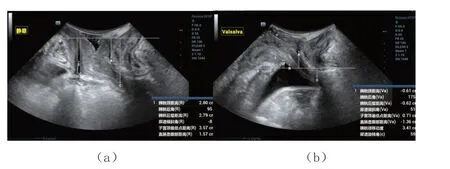
图1 障碍组患者盆底正中矢状切面
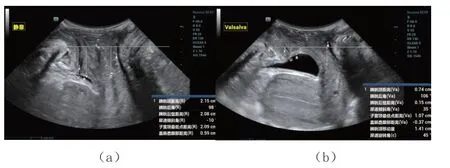
图2 正常组患者盆底正中矢状切面
表1 两组前盆腔功能超声评估指标比较(± s)
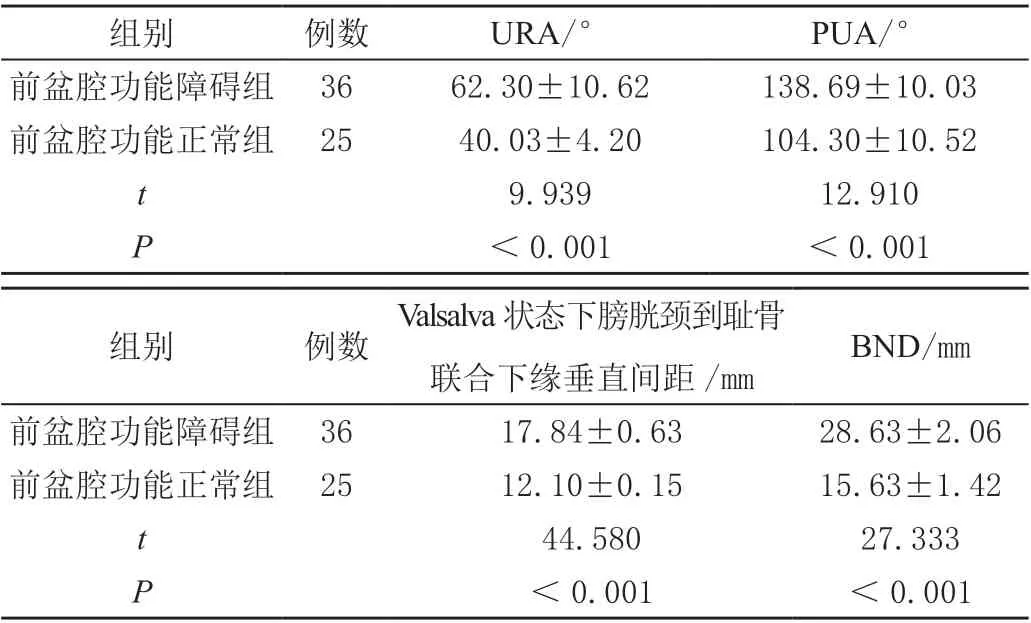
表1 两组前盆腔功能超声评估指标比较(± s)
组别例数URA/°PUA/°前盆腔功能障碍组 3662.30±10.62138.69±10.03前盆腔功能正常组 2540.03±4.20104.30±10.52 t 9.93912.910 P<0.001<0.001组别例数Valsalva 状态下膀胱颈到耻骨联合下缘垂直间距/mmBND/mm前盆腔功能障碍组 3617.84±0.6328.63±2.06前盆腔功能正常组 2512.10±0.1515.63±1.42 t 44.58027.333 P<0.001<0.001
2.2 两组静息与Valsalva 动作下肛提肌裂孔差异
前盆腔功能障碍组在静息与Valsalva 动作下肛提肌裂孔前后径、面积均大于前盆腔功能正常组,差异有统计学意义(P<0.05)。前盆腔功能障碍组静息状态下的横径与前盆腔功能正常组比较,差异无统计学意义(P>0.05);前盆腔功能障碍组Valsalva 动作下肛提肌裂孔横径大于前盆腔功能正常组,差异有统计学意义(P<0.05),见表2。
表2 两组静息与Valsalva 动作下肛提肌裂孔指标比较(± s)

表2 两组静息与Valsalva 动作下肛提肌裂孔指标比较(± s)
组别例数静息状态前后径/mm横径/mm面积/cm2前盆腔功能障碍组3659.63±5.30 41.30±4.25 18.70±1.99前盆腔功能正常组2555.26±5.02 42.63±4.26 16.26±1.63 t 4.1431.5386.482 P 0.0010.1270.001组别例数Valsalva 动作前后径/mm横径/mm面积/cm2前盆腔功能障碍组3666.69±5.96 48.63±4.89 25.63±2.74前盆腔功能正常组2560.26±6.26 45.63±4.78 19.63±1.69 t 5.1983.04612.460 P 0.0010.0010.001
3 讨论
盆底是比较复杂的整体结构,分为前、中、后腔室。盆底肌是盆底支撑结构中的重要组成部分,盆底肌的肌纤维由Ⅰ类肌纤维和Ⅱ类肌纤维组成。Ⅰ类肌纤维属于慢肌纤维,收缩速度慢,张力低,静息状态下为盆底器官提供长时间、持续性的恒定支撑。Ⅱ类肌纤维属于快肌纤维,收缩速度快,张力高,是运动状态下的主要动力支持,主要防止应激反应如腹压增加时尿失禁或大便失禁的发生。前盆腔功能障碍是一种以压力性尿失禁与膀胱膨出为基础特征的一种妇科疾病。妊娠分娩是导致前盆腔功能障碍的重要诱发因素,伴随孕妇妊娠孕周的不断增加,盆腔压力逐步增加,盆底肌等盆底支持结构受损改变,影响女性健康[8-9]。孕期及分娩过程中,胎儿对盆底肌以及盆底肌支配神经产生过度的压迫,使其处于极度拉伸状态,导致盆底肌变形。一旦高出其损伤阈值,就会引发盆底肌的肌源性改变以及神经源性改变,减弱盆底肌肉力量,导致提肌裂孔面积增大、盆底器官脱垂等并发症状[10]。产后42 天至3 个月内是盆底康复的关键时间,需要实施有效干预,改善其预后,准确诊断对患者来说至关重要[11]。经会阴盆底四维超声是在二维及三维超声技术基础上升级优化的一项超声技术,其可获得多平面与容积成像,进而对患者的盆腔结构及功能状态实施准确的评估[12-13]。通过观察盆底组织、器官的结构和功能,有利于诊断盆底功能障碍性疾病并评估盆底修复术后康复疗效,为临床盆底功能康复治疗提供有力依据。且经会阴盆底四维超声检查无辐射、准确性高,操作简便、快捷,对患者盆底结构诊断有一定优势。
本研究结果显示,61 例初产妇中36 例出现前盆腔功能障碍。前盆腔功能障碍组URA、PUA、Valsalsa 状态下膀胱颈到耻骨联合下缘垂直间距、BND 均大于正常组(P<0.05)。通过盆底四维超声技术可以了解患者的膀胱、膀胱颈和盆腔器官的移动度,同时可掌握患者的阴道、尿道及肛提肌功能和解剖结构、肛门直肠解剖的结构,为盆底动力学研究提供必要支持。超声动态成像可以对前盆腔功能障碍患者的具体情况实施动态观察,URA、PUA、BND 可作为辅助诊断压力性尿失禁的指标,可重复性好,对前盆腔功能评估的检查以及治疗后疗效的评估有极大应用价值。
此外,前盆腔功能障碍组在静息与Valsalva 动作下肛提肌裂孔前后径、面积均大于正常组(P<0.05)。前盆腔功能障碍组Valsalva 动作下肛提肌裂孔横径大于正常组(P<0.05)。盆底超声检查主要是用超声探头经过患者的会阴部,观察盆腔在增加腹压下的动态变化过程,并可分析患者在平静呼吸与缩肛中盆底功能的变化情况。经会阴盆底四维超声的应用能够有助于早期发现和辅助诊断盆底功能障碍,三维重建肛提肌裂孔[14]。盆底超声检查可以动态观察盆底的变化,为临床盆底功能康复治疗提供有力依据。针对前盆腔功能评估患者实施经会阴盆底四维超声,可以更好地了解患者的静息与Valsalva 动作下肛提肌裂孔具体情况,为前盆腔功能障碍患者在之后的治疗方案提出与预后提供必要支持。
综上所述,经会阴盆底四维超声对产后女性前盆腔功能的评估有诊断价值,可以进一步了解患者的盆腔功能相关信息,进而为患者之后的治疗提供有效支持。

