口腔种植修复治疗牙列缺损伴牙周炎对牙周指数及种植体存留的影响
王 珺
(佳木斯市中心医院口腔内科,黑龙江 佳木斯 154002)
随着生活水平的提高,人们饮食结构发生变化,牙周炎、牙列缺损发生率不断上升,已经发展成为牙科常见的疾病[1]。牙周炎由多种因素造成,长时间会导致牙周支持组织出现慢性炎性反应,如果不及时治疗,会造成牙槽骨吸收,附着点丧失,从而加重牙周炎,进一步导致牙齿松动,甚至脱落[2]。目前,临床治疗牙列缺损伴牙周炎主要采用常规修复、口腔种植牙修复,如何进行科学合理选择是迫切需要解决的问题之一[3];尤其是合并牙周炎牙列缺损患者,骨吸收情况相对于牙周健康者较高[4]。因此,口腔种植修复治疗牙列缺损伴牙周炎患者的有效性备受争议[5,6]。本研究结合2019 年1 月-2020 年1 月在我院诊治的76 例牙列缺损伴牙周炎患者临床资料,观察口腔种植修复治疗牙列缺损伴牙周炎对牙周指数、种植体存留的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年1 月-2020 年1 月在佳木斯市中心医院诊治的76 例牙列缺损伴牙周炎患者为研究对象,采用随机数字表法分为对照组和观察组,各38 例。对照组男20 例,女18 例;年龄24~63 岁,平均年龄(42.19±2.04)岁。观察组男22例,女16 例;年龄23~65 岁,平均年龄(41.94±1.77)岁。两组年龄、性别比较,差异无统计学意义(>0.05),具有可比性。本研究经过医院伦理委员会批准,患者自愿参加本研究,并签署知情同意书。
1.2 纳入和排除标准
1.2.1 纳入标准 ①均符合牙列缺损临床诊断标准[7];②均合并牙周炎[8];③合并牙种植禁忌证[9]。
1.2.2 排除标准 ①吸烟、酗酒;②合并糖尿病、骨质疏松症;③合并口腔恶性肿瘤者。
1.3 方法 两组患者均进行常规龈上洁治术和龈下刮治术。具体方法:牙周袋采用3%的过氧化氢溶液冲洗,14 d 后对菌斑、牙结石等进行复查,牙周炎痊愈后采用常规方式修复牙列缺损[10]。
1.3.1 对照组 采用固定修复以及可摘局部义齿修复。对患牙进行局部消毒,对患牙局部取模,然后进行基牙预备后,使用硅橡胶取模,取模后制作临时冠,固定义齿制作完成后,告知患者按时复诊进行固定义齿修复。可摘局部义齿修复患者,对口腔进行彻底清洗,然后采用硅橡胶对需要制作义齿的部位进行取模,取模后立即采用石膏灌模,待可摘义齿制作完成后通知患者进行局部义齿调整佩戴。对于小面积缺损患者,可清除受损呀组织,并将其休整为倒梯形,然后对缺损部位进行修复。
1.3.2 观察组 采用口腔种植修复治疗。牙周炎痊愈后,拔除患牙,刮除干净牙窝,并清理肉芽组织。然后采用口腔锥形束CT 机对需要种植牙齿区域进行检查,依据颌骨解剖情况选择合适的种植体长度。于无牙区牙槽顶端切一个一字形切口,有牙区沟内切口,置入种植体后,采用导向钻调整牙槽窝,确保其于种植体齐平,然后进行缝合。
1.4 观察指标 比较两组临床疗效、牙周健康指标(菌斑指数、牙周袋深度、牙龈出血指数)、口腔种植修复患者不同时间段种植体存留率、炎症因子水平[白细胞(WBC)、C-反应蛋白(CRP)]、牙体表面缺损评分。
1.4.1 临床疗效[11,12]①显效:患牙咀嚼功能恢复正常,恢复体完好无损,无脱落、松动,美观性良好;②有效:换牙咀嚼功能基本恢复,偶尔咀嚼硬物存在不适,修复体基本完好,基牙伴有轻微刺痛感;③无效:以上指标均未达到,甚至有加重趋势。总有效率=(显效+有效)/总例数×100%。
1.4.2 牙周健康指标[13]菌斑指数:总分0~5 分,评分越高菌斑面积越大;牙周袋深度:采用牙周探针探诊测定;牙龈出血指数:0 分无出血,1 分轻度出血,2分中度出血,3 分重度出血,4 分出血极重。
1.4.3 牙体缺损评分[14]依据缺损程度分为无缺损:0分,轻度缺损1~3 分,中度缺损4~6 分,重度缺损7~10 分,分值越低,修复效果越好,缺损越轻。
1.5 统计学方法 采用SPSS 21.0 统计学软件进行数据分析。计量资料以()表示,采用检验;计数资料以[(%)]表示,采用检验。以<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率高于对照组(<0.05),见表1。
表1 两组临床疗效比较[(%)]

表1 两组临床疗效比较[(%)]
注:*与对照组比较,2=6.293,=0.021
2.2 两组牙周健康指标比较 两组治疗后菌斑指数、牙周袋深度、牙龈出血指数均小于治疗前,且观察组小于对照组(<0.05),见表2。
表2 两组牙周健康指标比较
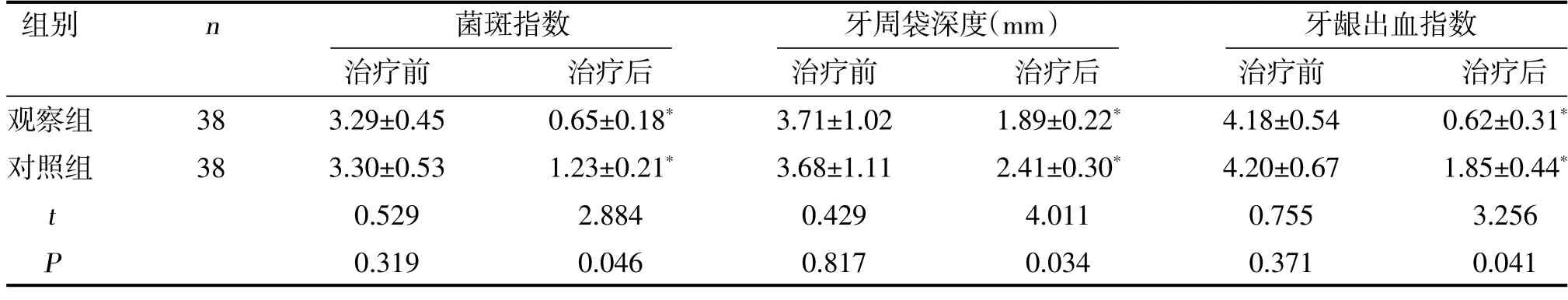
表2 两组牙周健康指标比较
注:与同组治疗前比较,*<0.05
2.3 口腔种植患者不同时间段种植体存留率比较 种植6 个月后种植体存留率为97.36%(37/38),与种植1 年、种植2 年后种植体残留率的94.74%(36/38)、92.11%(35/38)比较,差异无统计学意义(2=0.633、0.713,=0.327、0.386)。
2.4 两组炎症因子水平比较 两组治疗后WBC、CRP 均低于治疗前,且观察组低于对照组(<0.05),见表3。
表3 两组炎症因子水平比较
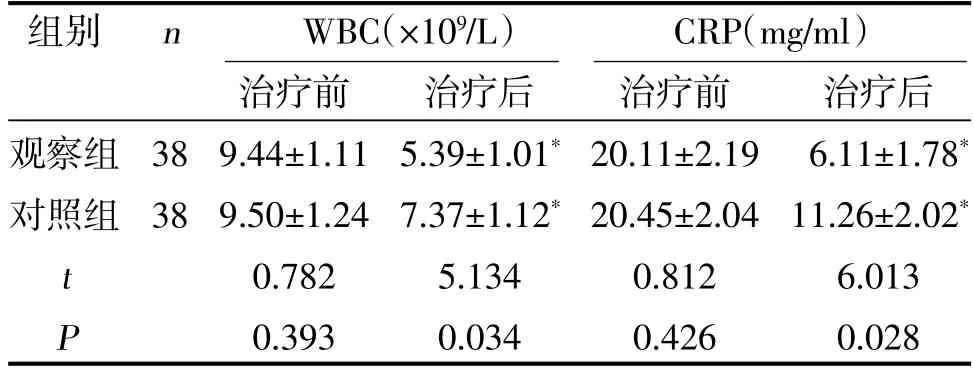
表3 两组炎症因子水平比较
注:与同组治疗前比较,*<0.05
2.5 两组牙体表面缺损评分 两组治疗后牙体表面缺损评分均低于治疗前,且观察组低于对照组(<0.05),见表4。
表4 两组牙体表面缺损评分(,分)

表4 两组牙体表面缺损评分(,分)
注:与同组治疗前比较,*<0.05
3 讨论
牙列缺损若不及时治疗,随着疾病不断的发展,会影响咬合关系,造成咀嚼功能下降[15]。同时会出现一系列的并发症,严重影响患者的健康安全和正常进食[16]。牙周炎会造成慢性炎症反应,加重病情的进展[17]。因此,对于牙列缺损合并牙周炎患者,及时给予有效的口腔修复治疗具有重要的临床意义。随着口腔医学的发展,种植修复技术快速发展。与常规修复比较,种植修复技术可减轻对邻牙的损伤,相对维持良好的固定作用[18]。目前,关于口腔种植修复治疗牙列缺损的研究较多,但是对于合并牙周炎患者临床治疗方面的研究存在差异,还需要临床进一步探究证实。
本研究结果显示,观察组治疗总有效率为94.74%,高于对照组的81.58%(<0.05),提示牙列缺损合并牙周炎采用口腔种植修复治疗可提高临床治疗效果,与常规修复比较,具有较好的应用优势。同时研究显示,两组治疗后菌斑指数、牙周袋深度、牙龈出血指数均小于治疗前,且观察组小于对照组(<0.05),表明口腔种植修复治疗方法可改善牙周健康指标,促进牙周健康恢复,利于牙列缺损的修复,该结论与谢桃美等[19]的报道相似。分析认为,口腔种植修复可对缺损患牙进行彻底修复,且以CT检查为基础,置入相对更科学合理,利于植入体的成活,从而牙周健康指标优于对照组。种植6 个月后种植体存留率为97.36%,与种植1 年、种植2 年后种植体残留率的94.74%、92.11%比较,差异无统计学意义(>0.05),提示口腔种植体残留率较高,且随着时间的推移,残留率无显著降低,充分表明该方法具有相对良好的远期效果。因为,术前对种植区域解剖情况进行充分评估,并及时修复牙槽骨吸收等情况,最大化确保了种植准确性,降低损伤,从而进一步提示种植效果[20]。两组治疗后WBC、CRP均低于治疗前,且观察组低于对照组(<0.05),表明口腔种植修复治疗可有效降低炎症因子水平,预防种植后周围炎性相关并发症,具有良好的应用安全性。同时表明牙周炎病情得到有效控制,可促进种植效果的稳定、长久性。此外,两组治疗后牙体表面缺损评分均低于治疗前,且观察组低于对照组(<0.05),表明不同修复治疗后,口腔种植修复患者缺损评分有效降低,患牙缺损恢复,进一步确保了良好的咀嚼功能。
综上所述,口腔种植修复治疗牙列缺损伴牙周炎,牙周指数及种植体存留具有积极的影响,可改善牙周健康,降低牙列缺损评分,抑制炎症反应,提高治疗总有效率,且近期和远期种植体留存率较高。

