高龄动脉粥样硬化性心血管病患者氯吡格雷抵抗的危险因素分析
魏雅楠 黎梦涵 刘杰 王晶桐

摘要:目的 探讨高龄动脉粥样硬化性心血管病患者氯吡格雷抵抗(CR)的高危因素,为其抗血小板治疗策略提供参考依据。方法 选取2013年1月18日至2019年11月30日在北京大学人民医院老年科就诊的符合納入标准的高龄(年龄≥80岁)动脉粥样硬化性心血管病患者223例。收集患者的相关临床资料及实验室检查,包括临床疾病情况、用药情况、体格检查、全血细胞分析、生化指标、血栓弹力图。根据血栓弹力图检测结果计算二磷酸腺苷诱导的血小板抑制率,并将患者分为CR组(n=84)和对照组(n=139),分析高龄动脉粥样硬化性心血管病患者CR的发生率及影响因素。结果 223例患者中,CR发生率为37.7%,CR组患者血红蛋白明显低于对照组(t=3.533,P=0.001),而高血压患病率(χ2=6.581,P=0.006)、多重用药比例(χ2=3.332,P=0.048)、体重指数(BMI)(t=-2.181,P=0.030)、总胆固醇(t=-2.264,P=0.025)、甘油三酯(Z=-2.937,P=0.003)、低密度脂蛋白胆固醇(LDL-C)(t=-2.347,P=0.020)和女性比例(χ2=5.562,P=0.014)均明显高于对照组。多因素Logistic回归分析显示,血红蛋白(OR=0.962,P<0.001)、BMI(OR=1.154,P=0.003)和LDL-C(OR=1.688,P=0.018)是高龄动脉粥样硬化性心血管病患者CR发生的独立相关因素。结论 高龄动脉粥样硬化性心血管病患者CR的发生与血红蛋白、BMI和LDL-C水平独立相关。
关键词:氯吡格雷抵抗;血栓弹力图;高龄
中图分类号: R541.4 文献标志码: A 文章编号:1000-503X(2023)01-0038-06
DOI:10.3881/j.issn.1000-503X.15108
Risk Factors of Clopidogrel Resistance in the Elderly Patients with Atherosclerotic Cardiovascular Disease
WEI Yanan,LI Menghan,LIU Jie,WANG Jingtong
Department of Geriatrics,Peking University Peoples Hospital,Beijing 100044,China
Corresponding author:WANG Jingtong Tel:010-88326750,E-mail:wangjingtong11@163.com
ABSTRACT:Objective To explore the risk factors of clopidogrel resistance (CR) in the elderly patients with atherosclerotic cardiovascular disease and to provide evidence for the antiplatelet therapy.Methods A total of 223 elderly patients (≥80 years old) with atherosclerotic cardiovascular disease treated in the Department of Geriatrics in the Peking University Peoples Hospital from January 18,2013 to November 30,2019 and meeting the inclusion criteria were enrolled in this study.The clinical data and laboratory test results were collected,including clinical disease,drug use,physical examination,complete blood cell analysis,biochemical indicators,and thromboelastogram (TEG).The rate of platelet inhibition induced by adenosine diphosphate was calculated according to the TEG.We assigned the patients into a CR group (n=84) and a control group (n=139) to analyze the incidence and influence factors of CR in the elderly patients with atherosclerotic cardiovascular disease.Results The incidence of CR was 37.7% in the elderly patients with atherosclerotic cardiovascular disease.The CR group had lower hemoglobin (t=3.533,P=0.001) and higher hypertension prevalence rate (χ2=6.581,P=0.006),proportion of multiple drugs (χ2=3.332,P=0.048),body mass index (BMI) (t=-2.181,P=0.030),total cholesterol (t=-2.264,P=0.025),triglycerides (Z=-2.937,P=0.003),low-density lipoprotein cholesterol (LDL-C) (t=-2.347,P=0.020),and proportion of women (χ2=5.562,P=0.014) than the control group.The results of multivariate Logistic regression showed that hemoglobin (OR=0.962,P<0.001),BMI (OR=1.154,P=0.003),and LDL-C (OR=1.688,P=0.018) were the factors influencing CR in the elderly patients with atherosclerotic cardiovascular disease.Conclusion Hemoglobin,BMI,and LDL-C may be independent factors associated with the occurrence of CR in the elderly patients with atherosclerotic cardiovascular disease.
Key words:clopidogrel resistance;thromboelastogram;elderly patient
Acta Acad Med Sin,2023,45(1):38-43
氯吡格雷作为新型噻吩吡啶类抗血小板药物,在动脉粥样硬化性心血管病中广泛应用,但4%~30%的患者服用标准剂量氯吡格雷无法达到预期的抗血小板作用,可能经历再发缺血性栓塞并发症的风险,称为氯吡格雷抵抗(clopidogrel resistance,CR)[1-2]。CR机制复杂,与多种因素有关,其临床影响因素主要包括:增龄、吸烟、肥胖、糖耐量异常、胰岛素抵抗、肝肾功能异常、药物相互作用、血小板代谢异常、血小板受体基因多态性以及局部或全身其他血小板活化剂浓度增加等[2-4]。在老年人群中,氯吡格雷作为动脉粥样硬化性心血管病二级预防常用的抗血小板药物,由于CR的存在使得部分高龄患者并未从标准治疗方案中获益,而且目前针对高龄患者CR危险因素的临床研究鲜有报道。本研究应用血栓弹力图(thrombelastography,TEG)[5]描记法测定二磷酸腺苷(adenosine diphosphate,ADP)诱导的血小板纤维素凝块强度,评估高龄动脉粥样硬化性心血管病患者CR的相关危险因素,为氯吡格雷在高龄动脉粥样硬化性心血管病患者中的安全有效应用提供参考依据。
对象和方法
对象 选取2013年1月18日至2019年11月30日在北京大学人民医院老年科就诊的高龄动脉粥样硬化性心血管病患者,纳入标准:(1)年龄≥80岁,且为动脉粥样硬化性心血管病患者(包括冠心病、外周动脉血管性疾病、缺血性脑卒中和短暂性脑缺血发作);(2)连续规律口服氯吡格雷75 mg/d,治疗时间≥7 d。排除标准:(1)急性感染期;(2)饮酒史:单次饮酒量≥1个标准杯(含乙醇10 g),每周饮酒次数≥3次,且饮酒持续时间≥3个月;(3)发生急性缺血性事件(不稳定心绞痛、心肌梗死和脑血管事件);(4)恶性肿瘤;(5)血液性疾病,如:贫血、血细胞比容<25%、血小板减少症(血小板计数<100×109 /L)等;(6)心脏瓣膜病、严重的心力衰竭或心肌病;(7)严重肝功能不全或肾功能不全[肾小球滤过率≤30 ml/(min·1.73 m2)];(8)3个月内做过手术;(9)同时使用其他抗血栓藥物(口服抗凝剂、双嘧达莫、噻氯匹定、西洛他唑或非甾体类消炎药);(10)相关临床数据不完整,无法满足研究需要。最终入组研究对象223例,其中年龄为80~89岁203例、年龄≥90岁20例。本研究通过北京大学人民医院学术委员会科研研究委员会(〔2020〕院科审第(068)号)和伦理委员会(2020PHB185-01)批准。
资料收集 回顾性收集患者临床资料,包括年龄、性别、身高、体重、疾病史(高血压、糖尿病、冠心病、脑血管病、非酒精性脂肪性肝病)、吸烟史、服药情况(他汀类药物包括阿托伐他汀和瑞舒伐他汀,钙通道阻滞剂包括硝苯地平控释片及氨氯地平,质子泵抑制剂包括埃索美拉唑及雷贝拉唑;服药≥5种为多重用药)等,计算体重指数(body mass index,BMI)。采用全自动生化分析仪检测血清丙氨酸转氨酶、天冬氨酸转氨酶、空腹血糖及血脂水平等。采用高效液相层析法测定糖化血红蛋白,计算稳态模型评估胰岛素抵抗指数。
TEG测定 患者于入院次日晨起空腹进行全血细胞常规、血液生化分析及TEG检测评估血小板聚集功能。采用美国Haemoscope公司TEG5000仪器,用含32 g/L枸橼酸钠0.4 ml抗凝的真空采血管和肝素钠真空采血管分别采集患者晨起空腹静脉血3 m1,3 h内完成血小板抑制率测定。在仪器检测的4个通道中,通道1加入20 μ1 3.8%氯化钙和枸橼酸钠管血样,通道2、3、4加入激活物和肝素钠管血样,以10 μmol/L ADP和0.5 g/L花生四烯酸不同诱导剂上机测定血小板抑制情况。采用TEG检测ADP诱导的最大振幅(maximal amplitude,MA)对血小板聚集的抑制作用。TEG参数中的MA值即描记图上的最大幅度,为图形两侧最宽距离,代表纤维蛋白血栓形成的绝对强度。MAThrombin显示全部血小板和纤维蛋白原,MAFibrin显示纤维蛋白原,MAADP显示未被ADP抑制的血小板和纤维蛋白原。通过公式计算血小板抑制率:血小板抑制率(%)=[1-(MAADP -MAFibrin)/(MAThrombin -MAFibrin)]×100%。在服用氯吡格雷的情况下,由ADP诱导的血小板抑制率<30%即为CR[6]。
统计学处理 采用SPSS 25.0统计软件,符合正态分布的计量资料以均数±标准差表示,不符合正态分布的计量资料以M(Q1,Q3)表示,组间比较采用独立样本t检验或Mann-Whitney U检验;计数资料以例数和百分比表示,组间比较采用χ2检验。采用Spearman相关性分析法分析CR与其他因素的相关性,并将P<0.2的因素为自变量,以CR为因变量进行多因素Logistic回归分析。P<0.05为差异有统计学意义。
结 果
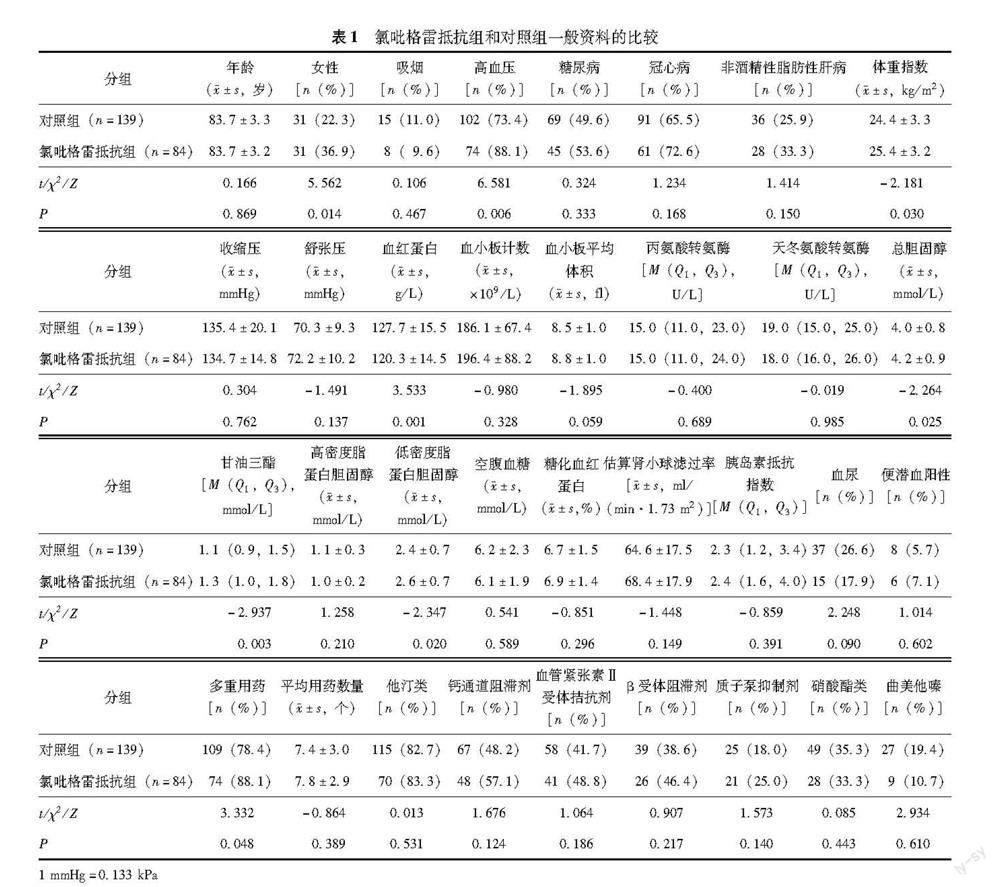
一般情况 223例患者中,CR发生率为37.7%(84/223),其中,80~89岁组、≥90岁组CR发生率分别为38.4%、30.0%。与对照组比较,CR组患者血红蛋白明显降低(t=3.533,P=0.001),而高血压患病率(χ2=6.581,P=0.006)、多重用药比例(χ2=3.332,P=0.048)、BMI(t=-2.181,P=0.030)、总胆固醇(t=-2.264,P=0.025)、甘油三酯(Z=-2.937,P=0.003)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)(t=-2.347,P=0.020)和女性比例(χ2=5.562,P=0.014)明显增高。两组患者在年龄、吸烟史、糖尿病、冠心病、血小板计数、空腹血糖、估算肾小球滤过率、平均用药数量等方面差异无统计学意义(P均>0.05)(表1)。
CR危险因素 Spearman相关性分析结果显示,P<0.2的因素分别为性别(r=-0.188,P=0.018)、高血压病史(r=0.175,P=0.009)、多重用药(r=0.122,P=0.068)、BMI(r=0.145,P=0.030)、血红蛋白(r=-0.321,P=0.001)、LDL-C(r=0.156,P=0.020)和甘油三酯(r=0.132,P=0.049)。以CR为因变量,将性别、高血压病史、多重用药、BMI、血红蛋白、LDL-C、甘油三酯作为自变量进行多因素Logistic回归分析结果显示,血红蛋白(OR=0.962,95%CI=0.942~0.981,P<0.001)、BMI(OR=1.154,95%CI=1.049~1.268,P=0.003)和LDL-C(OR=1.688,95%CI=1.096~2.601,P=0.018)是高龄动脉粥样硬化性心血管病患者发生CR的独立危险因素(表2)。
讨 论
CR是增加心血管不良事件再发风险的重要因素之一。早期、准确评估氯吡格雷疗效,及时调整治疗药物降低不良事件发生率,提高患者生存质量是临床关注的焦点之一。先前研究报道由于血小板功能检测方法不同,CR发生率为15.9%~49.5%[7]。CR潜在的发病机制包括代谢性因素(如胰岛素抵抗、血脂异常)、吸烟、慢性肾脏疾病、其他影響肝酶或血小板受体表达的因素以及遗传性因素(如细胞色素P450基因多态性)等。CR在高龄患者中的临床研究较少,本研究选取80岁及以上动脉粥样硬化性心血管病患者,采用TEG测定血小板抑制率,探索CR的临床特征,结果显示CR发生率为37.7%,低血红蛋白、高BMI、高LDL-C水平为高龄动脉粥样硬化性心血管病患者CR发生的独立危险因素。
有研究发现在慢性心脑血管疾病患者中,BMI升高是CR的独立危险因素[8-9]。国内一项针对经皮冠状动脉介入治疗术后双联抗血小板治疗耐药危险因素的研究结果显示血红蛋白下降增加了CR发生风险[10]。比利时一项针对支架内血栓形成的临床研究首次提出采用临床特征指标计算评分来预测CR,其评分基于3项指标:BMI>28 kg/m2,血红蛋白<139 g/L和糖尿病病史[11]。CR与低血红蛋白水平之间的关系机制尚不清楚。血红蛋白偏低通常提示机体衰弱,不良事件风险增加,这可能与低血红蛋白水平通常伴有纤维蛋白原、血管性血友病因子等炎症生物标志物的升高,直接增加血小板的反应性有关[12]。
Bobescu等[2]发现冠心病患者总胆固醇水平升高与氯吡格雷低反应性有关。代谢综合征可导致系统性炎症反应,激活凝血系统,触发血栓形成的病理过程,而血小板的激活是凝血系统激活的重要组成部分[13]。本研究结果显示CR组患者高血压患病率明显高于对照组[14],高血压导致CR风险增高的可能机制为CD62p是血小板激活的标志物,同时也直接介导高血压进程中血管炎症和损伤过程;CD62p表达水平与血压严重程度呈正相关,而高血压的血流动力学因素和血管内皮细胞受损又促进了血小板的激活[15]。但本研究Logistic回归分析并未显示出高血压对CR的影响,可进一步扩大样本量来探索高血压患病率与CR的相关性。
本研究中高龄动脉粥样硬化性心血管疾病患者多重用药率达85.4%,多药联合治疗时药物-药物相互作用以及药物-疾病相互作用导致药物不良反应风险增高。本研究中对纳入的钙通道阻滞剂、血管紧张素Ⅱ受体拮抗剂、β受体阻滞剂、他汀类药物、质子泵抑制剂、硝酸酯类、曲美他嗪的用药情况进行分析,结果显示两组间差异无统计学意义。美国食品药品监督管理局于2009年就提出服用氯吡格雷患者需要联合使用质子泵抑制剂时,应尽量避免使用奥美拉唑和埃索美拉唑。本组223例患者中仍有7例使用埃索美拉唑,但两组间差异无统计学意义(P=0.396),这一结果在一定程度上反映了临床对于细胞色素P450酶代谢相关用药的关注,避免使用特定的质子泵抑制剂(奥美拉唑和埃索美拉唑)所致的CR风险增高。
本研究结果显示CR与高龄动脉粥样硬化性心血管疾病患者的血红蛋白、BMI和LDL-C水平独立相关。在临床诊疗过程中对于伴有BMI增加、LDL-C升高及血红蛋白下降的高龄患者需警惕CR风险,应关注血脂及体重的控制,及时纠正低血红蛋白血症,同时及时进行血小板功能检测和基因检测。对于存在CR的患者应进行抗血小板治疗策略的调整。一项针对颈动脉支架置入术后抗血小板治疗的研究表明,对于氯吡格雷治疗后血小板高反应性的患者,氯吡格雷高剂量(150 mg/d)相较于标准剂量(75 mg/d)并无明显优势[16]。CR患者更换新型P2Y12受体拮抗剂如普拉格雷、替格瑞洛是临床更为推荐的治疗策略。替格瑞洛是非噻吩吡啶类抗血小板药物,本身即为活性物质,无需经肝脏活化,可直接与血小板表面P2Y12受体可逆性结合,阻断信号传递通路,抑制血小板聚集。有研究显示替格瑞洛在抑制血小板高反应性和降低缺血性脑卒中复发风险方面优于氯吡格雷[17]。
本研究为横断面研究,样本量有限,且入组患者未进行肝细胞内细胞色素P450家族基因多态性的检测,对CR的相关因素分析可能存在一定的影响。扩大样本量在整体人群中进行流行病学研究,完善基因多态性检测结果,以临床急性心脑血管缺血性终点事件进行随访研究,将更有助于明确高龄动脉粥样硬化性心血管病患者CR的高危因素。
综上,本研究结果显示,低血红蛋白、高BMI、高LDL-C水平为高龄动脉粥样硬化性心血管病患者CR发生的独立危险因素。对于高危人群积极进行综合管理,并联合血小板功能检测和基因检测结果,早期识别CR,及时调整抗血小板药物治疗策略,降低心脑血管缺血性事件的再发风险。
参 考 文 献
[1]Warlo EMK,Arnesen H,Seljeflot I.A brief review on resistance to P2Y12 receptor antagonism in coronary artery disease[J].Thromb J,2019,17(11):1-9.DOI:10.1186/s12959-019-0197-5.
[2]Bobescu E,Covaciu A,Rus H,et al.Low response to clopidogrel in coronary artery disease[J].Am J Ther,2020,27(2):e133-e141.DOI:10.1097/MJT.0000000000001099.
[3]Bobescu E,Covaciu A,Rus H,et al.Correlation of cardiovascular risk factors and biomarkers with platelet reactivity in coronary artery disease[J].Am J Ther,2019,26(5):563-569.DOI:10.1097/MJT.0000000000000869.
[4]Jastrzebska M,Lisman D,Szelepajlo A,et al.Evaluation of platelet reactivity during combined antiplatelet therapy in patients with stable coronary artery disease in relation to diabetes type 2 and the GPIIB/IIIA receptor gene polymorphism[J].J Physiol Pharmacol,2019,70(2):175-185.DOI:10.26402/jpp.2019.2.01.
[5]Koshy SK,Salahuddin S,Karunakaran B,et al.Aspirin and clopidogrel resistance using the cone and plate(let) analyser in Indian patients with coronary artery disease[J].Heart Asia,2014,6(1):159-162.DOI:10.1136/heartasia-2014-010568.
[6]Sambu N,Radhakrishnan A,Dent H,et al.Personalised antiplatelet therapy in stent thrombosis:observations from the Clopidogrel Resistance in Stent Thrombosis (CREST) registry[J].Heart,2012,98(9):706-711.DOI:10.1136/heartasia-2014-010568.
[7]Mallouk N,Labruyere C,Reny JL,et al.Prevalence of poor biological response to clopidogrel:a systematic review[J].Thromb Haemost,2012,107(3):494-506.DOI:10.1160/TH11-03-0202.
[8]Feher G,Koltai K,Alkonyi B,et al.Clopidogrel resistance:role of body mass and concomitant medications[J].Int J Cardiol,2007,120(2):188-192.DOI:10.1016/j.ijcard.2006.09.014.
[9]Gallotta A,Marengoni A,Pasina L,et al.Prevalence of older in-patients at risk of clopidogrel resistance according to the STIB score.Results from REPOSI registry[J].Eur J Intern Med,2017,41:e17-e18.DOI:10.1016/j.ejim.2017.03.024.
[10]Zhang L,Lv Y,Dong J,et al.Assessment of risk factors for drug resistance of dual anti platelet therapy after PCI[J].Clin Appl Thromb Hemost,2022,28:10760296221083674.DOI:10.1177/10760296221083674.
[11]Legrand D,Barbato E,Chenu P,et al.The STIB score:a simple clinical test to predict clopidogrel resistance[J].Acta Cardiol,2015,70(5):516-521.DOI:10.2143/AC.70.5.3110511.
[12]Giustino G,Kirtane AJ,Baber U,et al.Impact of anemia on platelet reactivity and ischemic and bleeding risk:from the Assessment of Dual Antiplatelet Therapy with Drug-Eluting Stents Study[J].Am J Cardiol,2016,117(12):1877-1883.DOI:10.1016/j.amjcard.2016.03.034.
[13]van Rooy MJ,Pretorius E.Metabolic syndrome,platelet activation and the development of transient ischemic attack or thromboembolic stroke[J].Thromb Res,2015,135(3):434-442.DOI:0.1016/j.thromres.2014.12.030.
[14]Lu BC,Shi XJ,Liang L,et al.Platelet surface CD62p and serum vitamin D levels are associated with clopidogrel resistance in Chinese patients with ischemic stroke[J].J Stroke Cerebrovasc Dis,2019,28(5):1323-1328.DOI:10.1016/j.jstrokecerebrovasdis.2019.01.031.
[15]Liu R,Zhou ZY,Chen YB,et al.Associations of CYP3A4,NR1I2,CYP2C19 and P2RY12 polymorphisms with clopidogrel resistance in Chinese patients with ischemic stroke[J].Acta Pharmacol Sin,2016,37(7):882-888.DOI:10.1038/aps.2016.41.
[16]Gonzalez A,Moniche F,Cayuela A,et al.Effect of CYP2C19 polymorphisms on the platelet response to clopidogrel and influence on the effect of high versus standard dose clopidogrel in carotid artery stenting[J].Eur J Vasc Endovasc Surg,2016,51(2):175-186.DOI:10.1016/j.ejvs.2015.09.020.
[17]Yang Y,Chen W,Meng X,et al.Impact of smoking on platelet function of ticagrelor versus clopidogrel in minor stroke or transient ischaemic attack[J].Eur J Neurol,2020,27(5):833-840.DOI:10.1111/ene.14171.
(收稿日期:2022-08-31)

