非小细胞肺癌并发肺栓塞患者微小核糖核酸-1233、血清碱性成纤维细胞生长因子、血细胞参数变化及与患者预后关系
解宝泉,姚仲欣
(1.华北理工大学附属医院呼吸内科,河北 唐山 063000;2.秦皇岛市中医医院放射科,河北 秦皇岛066000)
肺癌是全球范围内最常见的恶性肿瘤之一[1]。调查研究显示,肺癌人群发病率达11.6%,病死率达18.4%,是全球发病率、病死率最高的癌症之一[2-3]。非小细胞肺癌(Non-small cell lung cancer,NSCLC)是一种常见的且具有高度致死性的肺癌类型,在肺癌发病中占据了大部分比例[4]。主要包括腺癌、鳞癌和大细胞癌等亚型[5]。急性肺栓塞(Acute pulmonary embolism,APE)是NSCLC的一种严重并发症,是由血栓栓塞肺动脉或其分支引起的疾病,常常导致肺循环的急性血流阻塞,严重时甚至危及生命[6-7]。早起识别APE的危险分层及预测其预后,对指导临床治疗,提高患者生存治疗、降低死亡风险具有重要意义。miR-1233作为一种微小RNA分子,在肿瘤发生发展中发挥重要作用。研究表明,微小RNA与NSCLC的发生和发展密切相关[8]。血清碱性成纤维细胞生长因子(Basic fibroblast growth factor,bFGF)是一种重要的细胞因子,与肿瘤的血管生成和侵袭转移有密切关系[9]。此外,血小板计数、白细胞计数和红细胞计数等血细胞参数也可以反映出机体的炎症状态和血液凝结功能。为探究并发急性肺栓塞的NSCLC患者以上指标的变化与危险分层及短期预后的关系,本研究对比了合并肺栓塞与未合并肺栓塞患者的bFGF、miR-1233、血细胞参数差异,现将结果报告如下。
1 资料与方法
1.1 一般资料 采取病例对照研究方法,选取华北理工大学附属医院2018年6月至2021年6月确诊的110例非小细胞肺癌合并肺栓塞患者作为栓塞组、另外选取该院同期收治的非小细胞肺癌但未合并肺栓塞的患者110例作为对照组,两组患者一般资料比较,差异无统计学意义(均P>0.05),见表1。病例纳入标准:①肺癌的诊断标准参考《中华医学会肺癌临床诊疗指南(2018版)》[10]中的标准,以肺部CT、MRI及纤维支气管镜检查结果确诊;②肺栓塞诊断标准参考《急性肺栓塞诊断与治疗中国专家共识(2015)》[11],以彩色多普勒超声结果进行诊断,显示静脉管腔增宽、血流信号减弱或消失;③患者均在我院接受治疗;④患者年龄50~79岁;⑤研究方案获得医学伦理委员会审查并批准。排除标准:①患者合并精神疾病或老年痴呆等;②患者伴有血液系统感染;③患者合并肺结核、支气管扩张、肺纤维化等其他基础肺部疾患;④资料缺失,无法完成统计的患者。

表1 两组患者一般资料比较
1.2 检测方法 所有受试者于清晨空腹状态下,采集外周肘静脉血。使用TAKARA公司的RNA提取试剂盒,按照说明书中的步骤提取外周全血RNA,使用反转录试剂盒进行反转录反应,根据SYBR RT-PCR试剂盒说明书(中国杭州博日科技有限公司)进行RT-PCR实验,选择内参为 U6,采用 2-ΔΔCt法来测定miR-1233相对表达量,重复测量3次,取平均值;采用酶联免疫吸附试验(ELASA)检测bFGF、氨基端前脑钠素(NT-proBNP)水平,试剂盒购自于上海罗氏公司;采用全自动生化分析仪(701 上海罗氏)检测血清白蛋白(ALB)、血小板(PLT)、尿素氮(BUN)水平;采用全自动凝血分析仪(750LAS 沃芬)检测PT、APTT水平。采用全自动血细胞分析仪(UniCel DxH 600 美国贝克曼库尔特),检测全血红细胞分布宽度(RDW)、血小板分布宽度(PDW)、血小板平均体积(MPV)、血小板淋巴细胞比率(PLR)、中性粒细胞淋巴细胞比率(NLR)水平。
1.3 肺栓塞危险分层判断标准 肺栓塞危险分层判断标准参考《急性肺栓塞诊断与治疗中国专家共识(2015)》[11],主要考虑患者的既往肺栓塞病史、心率≥100次/min、过去4周患者是否存在手术或制动史、咯血、肿瘤活动期、深静脉血栓的临床表现、其他临床症状等。既往有肺栓塞或DVT病史记1分,心率75~100次/min、心率≥100次/min,过去4周患者存在手术或制动史记1分,有咯血症状记1分,肿瘤活动期记1分,单侧下肢痛记1分,下肢深静脉触痛和单侧肿胀记1分,年龄大于65岁记1分。评分范围≤6分为中低风险、≥7分为高风险。

2 结 果
2.1 栓塞组和对照组的bFGF、miR-1233及血细胞参数比较 栓塞组患者的bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于对照组,差异具有统计学意义(均P<0.05),见表2。

表2 栓塞组和对照组bFGF、miR-1233及血细胞参数比较
2.2 不同风险分层的栓塞组患者bFGF、miR-1233及血细胞参数比较 根据血栓风险分层,高风险组患者的bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于中低风险组患者,差异具有统计学意义(均P<0.05),见表3。

表3 不同风险分层的栓塞组患者bFGF、miR-1233及血细胞参数比较
2.3 不同预后结局栓塞组患者bFGF、miR-1233及血细胞参数比较 根据治疗30 d患者的预后结局情况进行分组,其中15例患者因肺栓塞死亡纳入死亡组,其余患者纳入生存组,死亡组患者的bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于生存组患者,差异具有统计学意义(均P<0.05)。见表4。

表4 不同预后结局栓塞组患者bFGF、miR-1233及血细胞参数比较
2.4 不同预后结局栓塞组患者各项资料的单因素分析 死亡组患者的ALB、APTT低于对照组,NT-proBNP、房颤发生率、肺部感染率高于生存组患者,差异具有统计学意义(均P<0.05),见表5。
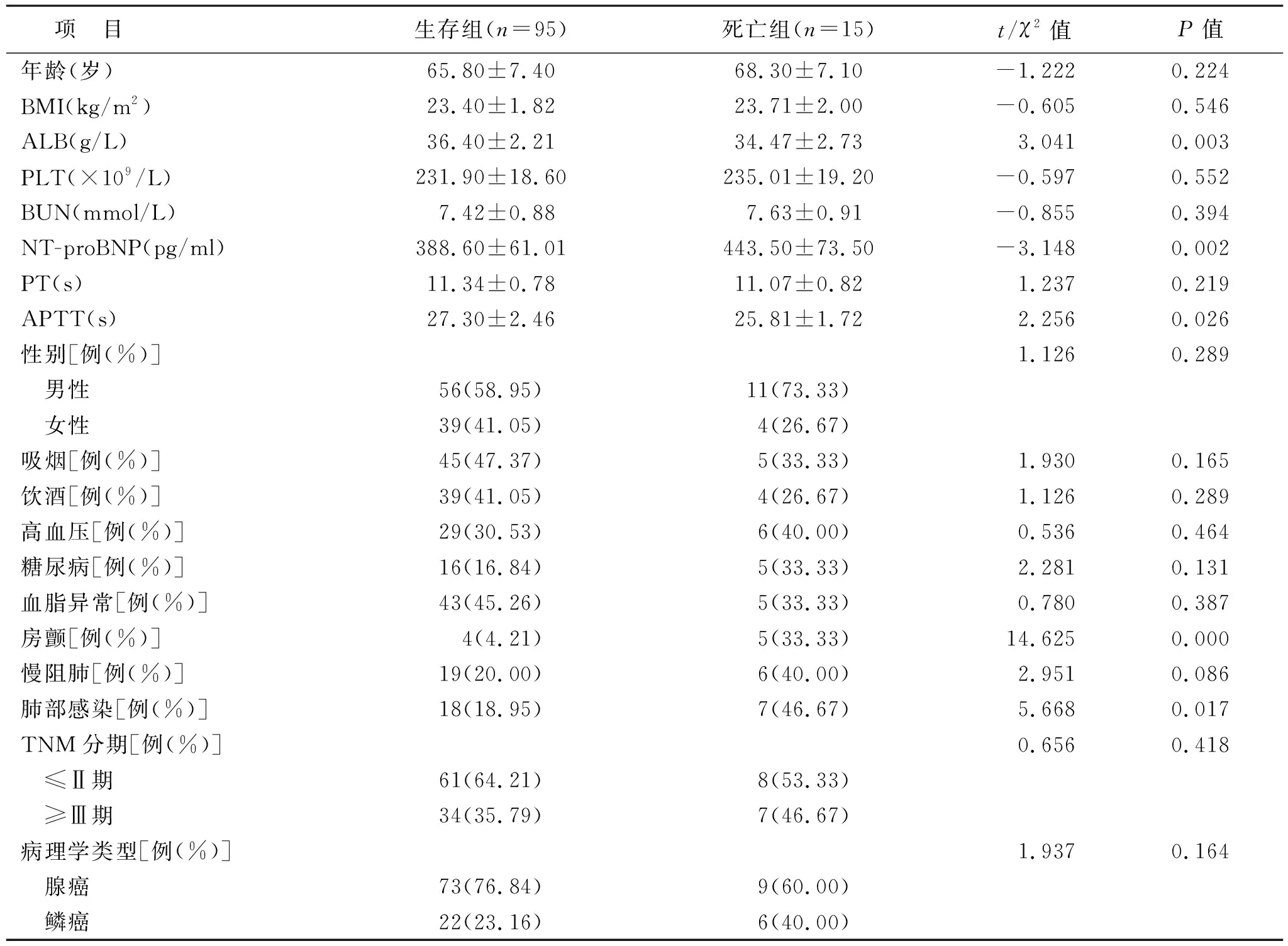
表5 不同预后结局栓塞组患者各项资料单因素分析
2.5 影响NSCLC合并肺栓塞患者预后结局的多因素分析 以单因素分析具有统计学意义的bFGF、miR-1233、RDW、MPV、PLR、NLR、ALB、APTT、NT-proBNP、是否合并房颤、是否合并肺部感染作为自变量,以患者30 d治疗的预后结局作为因变量建立Logistic回归模型,结果显示:ALB降低、NT-proBNP升高、合并房颤、合并肺部感染、bFGF升高、miR-1233升高、PLR升高、NLR升高是NSCLC合并肺栓塞患者不良预后结局的独立危险因素(均P<0.05)。见表6。

表6 影响NSCLC合并肺栓塞患者预后结局的多因素分析
3 讨 论
NSCLC是最常见的肺癌类型,随着疾病进展容易导致各种并发症的发生,急性肺栓塞是NSCLC严重的并发症,具有较高的死亡风险[12]。目前研究认为NSCLC并发急性肺栓塞与多种机制相关,其中血液高凝状态、血管内皮损害、肿瘤栓塞是导致APE的主要因素。癌症可以引起机体血液高凝状态,进一步引起血小板增多、凝血因子异常活化,导致血栓形成的风险增加。NSCLC可以直接侵犯肺血管壁,导致血管内皮细胞损伤和破裂,激活凝血系统,引起血小板聚集,导致血栓形成。此外,肿瘤组织在肺循环中脱落可形成栓子,这些癌栓可以阻塞肺动脉或其分支,导致急性肺栓塞的发生[13-15]。合并APE会加重机体缺血缺氧,影响NSCLC治疗效果[16]。因此,对NSCLC患者,早期评估其危险分层、预测预后,以尽早采取积极的治疗,可以减少并发症的风险并改善预后。本研究对比合并肺栓塞与未合并肺栓塞患者的bFGF、miR-1233、血细胞参数的差异,从而探讨其与急性肺栓塞的NSCLC患者危险分层及短期预后的关系。
本研究结果显示,合并APE的NSCLC患者bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于未合并APE的NSCLC患者。说明NSCLC患者发生APE与bFGF、miR-1233及血细胞参数具有相关性。这与张倩等[17]的研究结果相一致。bFGF是一种促进细胞生长和血管生成的细胞因子。在合并急性肺栓塞的NSCLC患者中,肺血栓导致的肺组织缺血和缺氧状态刺激了肿瘤细胞和周围组织释放bFGF,从而引起bFGF水平升高。急性肺栓塞的NSCLC患者中炎症反应激活、炎症因子释放增加,如核因子-κB(NF-κB)、丝裂原活化蛋白(AP-1)等[18],这些转录因子可以结合miR-1233基因启动子区域,促进其转录活性[19],从而直接或间接地增加miR-1233的合成和表达。合并APE的NSCLC患者由于炎症反应的激活与血小板的活化,中性粒细胞等炎症细胞及血小板水平升高,从而导致PLR、NLR水平升高。血栓形成后,血小板消耗增加,导致血小板体积增大,MPV水平升高。此外,肺栓塞引起的肺循环障碍和缺氧状态可能导致红细胞的变形和早衰,从而使RDW水平增加。
本研究结果显示,合并APE的NSCLC高风险患者的bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于中低风险患者。说明NSCLC合并APE的高风险与bFGF、miR-1233、RDW、MPV、PLR、NLR水平升高具有相关性。当患者发生 APE 后,机体处于应激状态,体内炎症反应、血小板及凝血系统激活。随疾病严重程度的升高,患者应激反应明显增强,炎症反应、血小板及凝血系统激活越明显,从而使得bFGF、miR-1233的表达增加,炎症细胞水平、血小板处于较高水平,RDW、MPV、PLR、NLR水平升高。王少飞等[20]的研究结果表明,NLR 异常升高与 APE 危险分层增加相关,与本研究结果相一致。
本研究结果显示,死亡组的bFGF、miR-1233、RDW、MPV、PLR、NLR水平均显著高于生存组患者。进一步多因素分析显示,ALB降低、NT-proBNP升高、合并房颤、合并肺部感染、bFGF升高、miR-1233升高、PLR升高、NLR升高是NSCLC合并肺栓塞患者不良预后结局的独立危险因素。低白蛋白血症可以导致患者免疫功能下降和身体的负担增加,加重机体代谢紊乱、营养不良或全身炎症状态,从而影响患者的恢复和生存率。当合并APE的NSCLC患者出现NT-proBNP升高、合并房颤时,意味着心血管系统的受累,合并靶器官损害提示着预后不良。合并肺部感染会导致炎症反应加剧和免疫功能下降,加重患者的病情,影响预后。bFGF升高可促进肿瘤血管生成,反映了肿瘤的生长和侵袭能力增强,这与肺癌的恶性程度和预后不良密切相关。此外,PLR、NLR升高,提示体内炎症水平升高,其可能与肿瘤侵袭性相关,从而导致预后不良。本研究表明,miR-1233的升高可能与肿瘤的预后不良相关,其具体机制目前尚未十分明确,推测可能为miR-1233的升高与炎症反应加重相关。
综上所述,bFGF、miR-1233及血细胞参数与NSCLC发生肺栓塞有关,并且与患者治疗的不良预后结局关系密切。

