新型冠状病毒肺炎的CT特征及影像学分型
林一锱 陈丽 李阳 罗敏 岑秀雅 陈善锡 戴婷婷 林都 何迪 任淮 高源统
2019年底武汉出现新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)[1]以来,该病仍在危害国人的健康,2022年底疫情管控放开后,温州再度遭受了一波疫情高峰。在COVID-19诊治过程中,核酸检测可以确诊COVID-19,但因实验室检查不能直观精确观察患者肺部肺炎改变情况,以至于难以精确评估肺炎的严重程度。CT检查直接显示COVID-19的肺部病变表现,有助于观察肺部炎症改变,有效评估病情、指导分型,可以给临床治疗方案的选择提供更可靠的参考依据。作者收集116例COVID-19肺炎患者CT影像资料,通过横轴位片、冠状位片及矢状位片等平面重建片(MPR)观察,分析其主要影像学表现并归纳影像学分型,以提高CT在COVID-19诊疗中的应用深度。
1 资料与方法
1.1 一般资料 回顾性分析2022年12月20日至2023年1月20日期间本院收治的116例COVID-19患者,所有患者核酸检测及CT检查均呈阳性。116例患者中男52例、女64例,中位年龄63岁(4~97岁)。出现症状至CT检查的时间为1~9 d,平均3.4 d。纳入标准:(1)符合国家卫生健康委员会颁布的《新型冠状病毒感染的肺炎诊疗方案(试行第九版)》诊断标准;(2)CT表现上具有明显磨玻璃样密度渗出影或实变影。排除标准:(1)扫描前曾治疗的患者;(2)有其他病毒或细菌感染的患者。本研究经医院伦理委员会审批通过。
1.2 检查方法 采用西门子16排螺旋CT机或中国联影UCT550螺旋CT机,患者仰卧位,头先进,扫描范围自肺尖至肺底行连续扫描。扫描层厚5 mm,HRCT采用140 kV,180 mA,层厚0.75~1.50 mm,间隔2~4 mm,骨算法重建图像,继而通过PACS浏览器生成MPR重建图像。
1.3 图像分析 所有图像均在PACS上完成分析。由 2位副主任医师职称及以上的医生共同阅读图像并记录征象(按照Fleischner学会的规范名词[2]),包括磨玻璃影(ground glass opacity,GGO)、混合密度GGO、实变、支气管充气征、结节、网格影、支气管扩张和囊变。病灶的分布分为外周为主和中心为主,根据文献报道,占据肺的外侧1/3定义为外周分布,肺的内侧2/3定义为中心分布为主[3],记录病变横向分布情况,同时记录上下肺叶纵向分布情况。根据文献肺部影像主要表现为大小不等、局灶性磨玻璃阴影为轻型;病变范围较大,常累及两肺多个肺叶,病灶内出现大小不等、不同程度的实变、纤维化为进展型;两肺病变弥漫、密度不均,可见大片实变,也可呈大片磨玻璃阴影,其内可见空气支气管征为重型;记录病变分型[4]。了解纵隔、肺门淋巴结情况以及有无心包及胸腔积液情况。
2 结果
2.1 临床症状 主要症状为发热109例(93.97%),咳嗽97例(83.62%),咳痰72例(62.07%),咽痛54例(46.55%),头痛45例(38.79%),肌肉酸痛43例(37.07%),鼻塞流涕38例(32.76%),乏力27例(23.28%),胸闷18例(15.52%),胸痛11例(9.48%),腹泻6例(5.17%),眼胀6例(5.17%),气促2例(1.72%),腹痛1例(0.86%)。
2.2 CT表现 (1)病灶分布及累及范围:92例患者(79.31%)病灶以外周分布为主(见图1),17例患者(14.66%)病灶以中心分布为主,7例患者(6.03%)病灶弥漫性分布。81例患者(69.83%)病灶以两肺中下叶分布为主(见图1),26例患者(22.41%)病灶以两肺上叶分布为主,9例患者(7.76%)病灶以两肺各叶弥漫性分布为主。14例患者(12.07%)病灶单发;多发病灶合计102例,占87.93%,其中27例患者(23.28%)病灶多发(2~3个病灶,局限在2个肺叶内),75例患者(64.66%)病灶弥漫分布(≥4个多发病灶,局限在>2个肺叶)。(2)病灶特征:病灶总计1006个;病灶密度多呈磨玻璃密度(见图1、图2A),占85.39%,其中GGO 576个(57.26%),混杂密度GGO 283个(28.13%),实变147个(14.61%)。病灶形态多呈片状(见图1,图2A、B),显示902个(89.66%);结节状104个(10.34%)。(3)胸部其他征象:29例患者(25.00%)小叶间隔增厚,17例(14.66%)患者铺路石征(见图2A),42例患者(36.21%)充气支气管征(见图2B),11例患者(9.48%)心包积液(见图2C),13例患者(11.21%)胸腔积液(见图2C),未见肺门、纵膈淋巴结肿大及空洞征象。(4)影像学分型:轻型86例(74.14%),进展型19例(16.38%),重型11例(9.48%)。
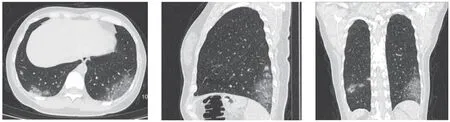
图1 女性,48岁,发热3 d查CT,轻型。A、B及C分别是轴位、矢状及冠状位图像。两肺见多发大小不等片状磨玻璃影,边界不清,内部可见正常血管走形。病灶以两肺中下叶、外周区分布为主

图2 男性,90岁,发热、咳嗽6 d、咳痰3 d、胸闷2 d查CT,重型。A. 两肺上叶见多发片状磨玻璃影,其内小叶间隔增厚,将病变分隔成一个个铺路石样改变,称“铺路石征”。B. 右肺中叶及两肺下叶见多发片状及条片状实变影,其中右肺中叶病变内可见未被渗出液填充的细支气管影,呈管状透亮影,称“空气支气管征”。C. 两侧胸腔及心包腔内见弧形积液影
3 讨论
COVID-19一般具有明确的流行病史及较明显的临床症状[1,3-7],本组病例主要表现为发热(93.97%)、咳嗽(83.62%)、咳痰(62.07%),CT检查主要表现为以外周(79.31%)、两肺中下叶(69.83%)分布为主的多发片状磨玻璃密度增高影。CT可以观察病灶内部结构以及总体表现,对疾病做出评估。本组病例中轻型占74.14%,进展型占16.38%,重型占9.48%。COVID-19患者行CT检查后,放射科医师可以通过病变的分布、数目、大小、病变特征已经伴随的其他肺部征像,评估肺炎严重程度,做出影像学分型,可以为临床治疗方案的选择提供更多的客观依据。
由于COVID-19患者临床症状和实验室、影像学指标并不完全一致,在诊疗过程中临床医生经常面临治疗方案抉择困难——选择对症支持治疗、干预性治疗还是其他治疗方案?治疗方案的选择如果能基于客观的医学依据,常会比经验治疗要合理。COVID-19是一种病毒性感染,实验室检查常无特异性指标。CT是目前显示COVID-19肺部病变最直观可靠的方法[8],同时随着16排多层螺旋CT的普及,现在大多医院均已装备了该设备。16排多层螺旋CT可以重建层厚0.75~1.50 m薄层CT图像,薄层CT图像可以在PACS浏览器上自由切换成冠状及矢状位图像,实现横轴、冠状及矢状位三维高分辨率MPR图像显示。从三个切面观察病变,可了解病变的分布、形态、数目及大小,高分辨率CT可以清晰显示病变内部结构,从而实现对COVID-19做出高精度的影像评估。
磨玻璃密度增高影是COVID-19特征性CT影像表现,大多数病例上均可见这种影像改变,本组病例57.26%病灶表现纯磨玻璃密度影,和以往文献报道大致相同[1,3,5,8]。磨玻璃密度增高影的病理基础是细胞水肿、炎性液体渗出充填肺泡,液体部分充盈肺泡或液体未充盈和充盈的肺泡合并存在,使得病灶在CT上显示磨玻璃样密度增高影[9]。炎症浸润肺间质,可造成小叶间隔和肺泡间隔增厚[10-12],本组29例患者(25.00%)发现小叶间隔增厚,当其合并肺泡炎时,CT上磨玻璃密度增高影内可见到网格状增厚的小叶间隔,呈“铺路石征”,本组17例(14.66%)患者出现铺路石征。随着COVID-19的进展,肺泡内液体积聚增多、充满液体的肺泡增多,继而病灶内开始出现实变影。病灶局部出现较少量实变时,表现为混杂磨玻璃影[1],本组28.13%病灶表现为混杂磨玻璃密度影。COVID-19进一步进展后,病灶内实变区域继续增多,实变占据病灶大部分区域时表现为实变影,部分病灶内可见未被渗出液填充的细支气管影,称为“空气支气管征[8],本组病例14.61%病灶表现为实变影,42例患者(36.21%)发现充气支气管征。巨噬细胞吞噬炎症产物分泌纤维素,较多的纤维素可引起肺局部纤维化。病毒侵犯心包、胸膜时可出现心包、胸腔积液,本组11例患者(9.48%)出现心包积液,13例患者(11.21%)出现胸腔积液。与以往报道的数据比较[1,3,5,8],心包及胸腔积液出现率有所上升,可能与本组数据中老年患者或有基础疾病患者占比增多和毒株变异有关。
COVID-19病灶形态以片状为主,少数病灶可表现为结节状;本组89.66%病例是片状影,可能因CT扫描时疾病处于早期或病毒毒力较强,以渗出性病变为主所致;10.34%病例是结节影,可能因少数患者免疫力较强,病变较局限范围小或病灶内伴有增殖性病变所致;两肺中下叶、外周分布为主,这与以往一些文献报道大致一致[1,3,5,8]。在COVID-19发生、发展过程中肺部表现是动态变化的,早期多以磨玻璃影为主要表现,进展期病变内开始出现实变影,消散期实变灶开始吸收,可再次出现磨玻璃影,病变一般可以完全吸收,少数病变可留下条索状纤维灶[1,4,5,8]。无论疾病处于何种阶段,均可通过CT观察病变,对COVID-19做出影像学分型。本组病例中轻型86例(74.14%),进展型19例(16.38%),重型11例(9.48%)。影像学分型可以为临床治疗方案选择、更改提供参考依据。
本研究的局限性是病变难以取得COVID-19肺部病理学依据,不能详细深入病理学层面分析CT表现。影像学分型和临床表现并不完全一致,依据影像学分型时做临床决策,需要结合更多临床资料综合考虑。
综上所述,COVID-19在CT上具有一些特征性改变,以两肺中下叶、外周分布为主的多发、大小不等的片状磨玻璃影多见,疾病进展后多病灶内会出现实变影,通过CT进行影像学分型可为临床治疗决策提供一些参考依据。

