度拉糖肽对糖尿病视网膜病变患者的临床疗效
任艳凡,闫义涛,王小敏,李新民,胡俊喜
(新乡医学院第一附属医院 眼科,河南 新乡 453100)
糖尿病视网膜病变(diabetic retinopathy,DR)是由于微血管病变所致的视力损伤,表现为视力进行性下降,甚至失明。相关数据显示,糖尿病患者DR发病率达到22.4%[1]。目前DR以药物干预为主,主要通过抗血小板聚集和抗凝治疗,虽然能够在一定程度上减缓症状,但并不能有效控制病情进展,甚至有可能导致视网膜微小血管出血加重[2]。阿卡波糖为α-葡萄糖苷酶抑制剂,能够抑制果糖和葡萄糖的降解和吸收,从而控制餐后血糖水平。既往研究表明,阿卡波糖连续治疗2型糖尿病8周,患者血糖水平随治疗时间延长而呈下降趋势[3]。但临床研究也发现,阿卡波糖治疗糖尿病临床疗效存在较大的个体差异,部分患者对治疗的反应较差[4]。度拉糖肽注射液为长效胰高血糖素样肽-1(glucagon-like peptide-1,GLP-1)受体激动剂,具有葡萄糖依赖性促胰岛素分泌作用,动物实验研究表明,GLP-1受体激活具有维持和保护DR的作用[5]。度拉糖肽注射液每周给药1次,控制血糖效果好,且利于患者坚持用药。本研究中对2型糖尿病合并DR患者采用度拉糖肽治疗,现报告如下。
1 对象与方法
1.1 研究对象
选取2019年8月至2021年5月新乡医学院第一附属医院门诊及住院部2型糖尿病合并DR且血糖控制不佳患者95例。(1)纳入标准:①诊断为2型糖尿病,DR符合我国糖尿病视网膜病变临床诊疗指南[6]相关诊断标准;②患眼不全盲;③未合并其他眼底病变如白内障、青光眼等;④患者均知悉研究详情并自愿参与。(2)排除标准:①处于妊娠期或哺乳期;②存在药物使用禁忌证;③合并其他严重的器官功能障碍;④资料缺失。采用随机数字表法将患者分为观察组与对照组。观察组48例(48眼),男29例,女19例,年龄51~70(62.34±4.45)岁;糖尿病病程9~23(15.36±3.57)a。对照组47例(47眼),男26例,女21例,年龄52~73(61.71±4.83)岁;糖尿病病程8~22(15.84±3.80)a。两组患者性别、年龄、糖尿病病程比较,具有可比性(P>0.05)。
纳入样本量:本研究为随机对照试验,观察组采用度拉糖肽干预,对照组采用阿卡波糖干预,研究对象的总有效率为观测的结局指标,根据查阅文献,预计观察组总有效率为87%,对照组总有效率为60%,利用PASS 15软件,双侧α=0.05,把握度为90%,计算得到两组样本量均为39例,考虑失访以及拒访的情况20%计算,纳入对象不少于84例,本研究实际共纳入95例患者。
1.2 研究方法
对照组在原有降糖药物的基础上加用阿卡波糖(拜耳医药保健有限公司,国药准字H20181124)口服,每次50 mg,每日3次。连续治疗12周。
观察组在原有降糖药物的基础上加用度拉糖肽(礼来制药,国药准字H20190225)注射,皮下注射1.5 mg,每周1次。连续治疗12周。
1.3 观察指标
(1)血糖水平。治疗前后采用全自动生化分析仪测定患者餐后2 h血糖(2-hour postprandial blood glucose,2 h PBG)、空腹血糖(fasting blood glucose,FPG),采用全自动糖化血红蛋白分析仪检测糖化血红蛋白(glycosylated hemoglobin,HbA1c)。(2)肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、血清胰岛素样生长因子-1(insulin-like growth factor-1,IGF-1)水平。采集患者空腹时静脉血3 mL,离心后取上清液,并将其置于-70 ℃冰箱内待测,采用酶联免疫吸附法检测IGF-1、TNF-α水平,操作步骤遵循试剂盒说明书。(3)视力相关指标。治疗前后采用E字视力表检验患者裸眼视力,采用光相干断层扫描检查黄斑厚度,采用眼底血管荧光造影测量出血斑面积。
1.4 临床疗效
参考2014年我国DR临床诊疗指南评价[6]。显效:眼底水肿、出血、渗出等症状明显减轻或消失,视力提高3行以上,血糖水平基本恢复正常。有效:眼底水肿、出血、渗出等明显减轻,视力提高1行以上,血糖水平得到有效控制。无效:视力、血糖水平等无明显减轻甚至加重。
1.5 统计学方法

2 结果
2.1 临床疗效
观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
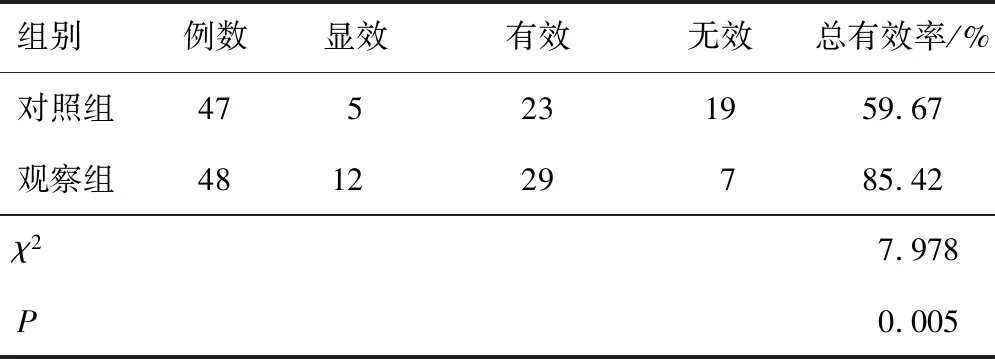
表1 两组临床疗效比较
2.2 血糖水平
治疗前,两组FPG、2 h PBG及HbA1c水平差异无统计学意义(P>0.05);治疗后两组FPG、2 h PBG及HbA1c与治疗前比较均降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
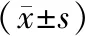
表2 两组血糖水平比较
2.3 血清IGF-1、TNF-α水平
治疗前,两组IGF-1、TNF-α水平差异无统计学意义(P>0.05);治疗后两组血清IGF-1、TNF-α水平与治疗前比较均降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表3。
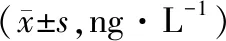
表3 两组血清IGF-1、TNF-α水平比较
2.4 视力相关指标
治疗前,两组视力相关指标差异无统计学意义(P>0.05);治疗后两组裸眼视力均升高,且观察组高于对照组(P<0.05),两组黄斑厚度、出血斑面积均缩小,且观察组低于对照组(P<0.05)。见表4。
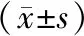
表4 两组视力相关指标
3 讨论
DR患者视网膜内屏障遭到破坏,深层或浅层出血、渗出,随着病情进一步进展,视网膜会出现广泛的新生血管,伴随反复出血,渗出物增加,使视力受到严重损伤。DR发病与糖尿病病程密切相关[7],临床治疗以控制血糖为主。通过控制患者的血糖水平,改善机体的高糖环境,有利于减轻持续高血糖对血管造成的损伤,从而预防血管相关并发症[8-9]。阿卡波糖降糖效果确切,可将糖尿病患者2 h PBG水平降至理想范围,可使HbA1c下降0.5%~0.8%,且不增加体重。但部分患者血糖控制不佳或血糖波动,导致视网膜病变呈进行性发展,损害患者视力[10]。由于DR发病机制复杂,治疗困难,因此还需探讨更为有效的防治措施。
度拉糖肽为长效GLP-1类似物,GLP-1由肠道L细胞分泌,作为肠促胰素的一种,能够与胰腺β细胞上GLP-1R特异性结合,从而刺激胞内胰岛素加快合成分泌,并能够抑制胰高血糖素分泌,从而实现葡萄糖依赖性的血糖调节[11]。研究发现,GLP-1在眼组织、肾脏等部位存在,提示GLP-1R可能对糖尿病微血管并发症如视网膜病、肾病等存在一定治疗意义[12-13]。同时该药物能够以葡萄糖浓度依赖性的方式加快胰岛素释放,修复胰岛β细胞功能,可使HbA1c下降1%~1.5%,在有效控制血糖的同时不会加重胰岛素抵抗。本研究结果显示,观察组血糖控制效果优于对照组,提示度拉糖肽可提高DR患者血糖控制效果。此外,度拉糖肽半衰期长达30 h,每周注射1次即可发挥作用,不受饮食影响,用药的简便性优势更有利于患者遵医嘱长期用药。
既往报道表明,人眼球玻璃体中的IGF-1可促进视网膜内葡萄糖运转,诱发血管新生形成[14]。正常生理条件下,由于血-眼屏障血清中IGF-1并不能进入眼内,但糖尿病患者长期处于高血糖状态,导致血-眼屏障破坏,因此IGF-1进入眼内。既往研究显示,DR患者血清IGF-1水平显著高于未出现眼底病变的糖尿病患者[15]。IGF-1在新生血管生成的过程中可促进细胞的迁移及增殖,促进视网膜胶原酶的形成,从而溶解视网膜胶原,最终导致视网膜病变。TNF-α为重要的炎症因子,能够活化或趋化单核细胞与中性粒细胞,同时能够促进血管内皮细胞释放凝血因子,强化局部炎性反应[16]。闫配等[17]研究表明,TNF-α为糖尿病视网膜病变的独立危险因素。既往研究显示,GLP-1能够抑制相关炎症因子表达,改善视网膜病变[18]。本研究结果提示度拉糖肽可降低DR患者血清IGF-1、TNF-α水平。
本研究中观察组裸眼视力高于对照组,黄斑厚度、出血斑面积均低于对照组,提示度拉糖肽可有效改善患者视力情况。朱常青[19]研究表明,FPG、HbA1c与糖尿病视网膜病变视力损伤呈正相关。推测度拉糖肽对DR患者视力的改善可能是通过控制血糖水平实现的。同时,度拉糖肽能够降低血清IGF-1、TNF-α水平,控制眼底炎症进展,从而起到视力保护作用。
4 结论
度拉糖肽治疗可有效改善DR患者血糖及视力,降低血清IGF-1、TNF-α水平,疗效好。

