中性粒细胞与淋巴细胞比值对立体定向放疗后非小细胞肺癌患者预后价值的meta分析
解啸明,孙恒亮
(海安市中医院 检验科,江苏 南通 226600)
肺癌是全球范围肿瘤相关死亡的第一大原因,严重威胁健康[1],由于吸烟、空气污染和职业暴露等因素,我国肺癌患者发病和病死人数逐年上升。非小细胞肺癌(non-small cell lung cancer,NSCLC)是该病常见的类型,起病隐匿,其中20%~30%的患者在诊断时为局限期,对于这部分患者,手术虽然是推荐的主要治疗方式,但部分患者存在慢性阻塞性肺疾病等基础疾病,往往限制了手术的应用,另外,30%~50%患者会出现术后复发,大多数只能接受姑息治疗,其生存时间有限[2]。立体定向放疗(stereotactic body radiotherapy,SBRT)是利用图像引导结合运动呼吸等锁定靶区活动范围,精准、集中多野照射,治疗时间短,靶区高剂量,边缘剂量陡峭。由于正常组织照射剂量较低,以往常规放疗技术对早期NSCLC的局部控制率仅为50%,而SBRT可达到90%以上,且风险较小,SBRT还可激活免疫细胞,与免疫治疗发挥协同作用。对于存在手术禁忌证或不愿手术的患者,SBRT是一种可行根治方案[3-5],另外,对于术后复发后的寡转移患者,SBRT也有较好的优势[6],但接受SBRT的患者中,仍然有30%以上患者会出现远处转移,预后较差,因此需要探索可靠的生物标志物以识别预后较差的人群,实现患者的精准管理。
炎症反应与NSCLC等发生发展的关系密切,中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)是一种常用的炎症反应指标,可反映机体应激和免疫状态,被认为是NSCLC等恶性肿瘤的预后指标[7]。多项研究证实NLR也可预测SBRT治疗后NSCLC患者的生存和疾病复发风险,SBRT治疗前NLR增高与接受SBRT治疗的患者的病死率相关,此外,治疗后NLR较治疗前显著增加,并与总生存率相关[8]。但有研究发现,NLR与这类患者生存无明显相关性[9]。因此,本研究检索全部相关研究,利用meta分析重新评估NLR在SBRT治疗后NSCLC患者中的预后价值。
1 资料与方法
1.1 文献检测
检索Cochrane、Embase、Web of science和PubMed数据库,检索时间范围为建库至2021年10月9日。采用以下检索策略:“non-smallcelllungcancer/NSCLC”AND “stereotactic body radiotherapy/SBRT”AND “neutrophiltolymphocyteratio /NLR”,利用主题词和自由词检索,手工检索相关文献。
1.2 纳入和排除标准
纳入标准:(1)研究所纳入的患者均经病理学诊断为NSCLC;(2)接受SBRT治疗前的NLR基线水平可获得;(3)研究比较了SBRT治疗后不同NLR水平患者的总生存期(overall survival,OS)、无病生存期(disease-free survival,DFS)差异;(4)研究均为英文文献。排除标准:(1)研究为综述、案例报道、实验室研究或会议摘要;(2)研究包含了接受非SBRT治疗的患者;(3)病例数少于20例;(4)生存结局的HR和其95%置信区间(confidence interval,CI)不可获得。
1.3 资料提取和文献质量评估
通过上述纳入标准依次排除并筛选研究,该过程由2名研究者独立完成,如果出现争议,2名研究者充分讨论决定最终纳入研究。2名研究者独立并严格完成对纳入文献的数据提取,主要研究终点为DFS和OS,以风险比和95% CI作为效应变量,多因素回归模型计算出的HR和95% CI作为最佳选择。
利用Cochrane循证医学证据中心系统(2009)评估证据等级,Newcastle-Ottawa scale(NOS)文献质量评估表[10]评价研究质量,量表中包括受试者筛选、可比性和结局评估3个方面,总分为9分,6分以上定义为高质量研究。
1.4 统计学方法
数据分析采用Stata 14.0,利用荟萃分析合并DFS和OS的HR和95% CI,χ2检验分析异质性,当I2>50%或P<0.05时认为研究具有异质性,须通过随机效应模型计算,否则采用固定效应模型计算;本研究还采用逐一剔除法评估结果的稳定性;采用漏斗图、Egger和Begg检验评价发表偏倚风险。
2 结果
2.1 纳入研究特点
综合4个数据库的检索结果,去除重复文献后,纳入174项研究,阅读标题及摘要后排除144项不符合的研究,最主要的排除原因为实验室研究(n=83),其次为主题不相关(n=31)。30项研究经全文阅读筛选,排除了24项研究,最主要的排除原因为患者未接受SBRT(n=17),风险比和95% CI不可获得为次要原因。最终7项研究(包含1 621例患者)被纳入分析。见图1。

图1 文献筛选流程图
7项研究均为回顾性队列研究[9,11-16],证据等级均为2a,NOS评分6~9分,NLR的cut-off值为2.05~4.00。6项研究均报道了OS,仅2项研究报道了DFS。1项研究为复发转移灶的SBRT治疗,其余6项均为早期原发灶的根治性放疗。见表1。
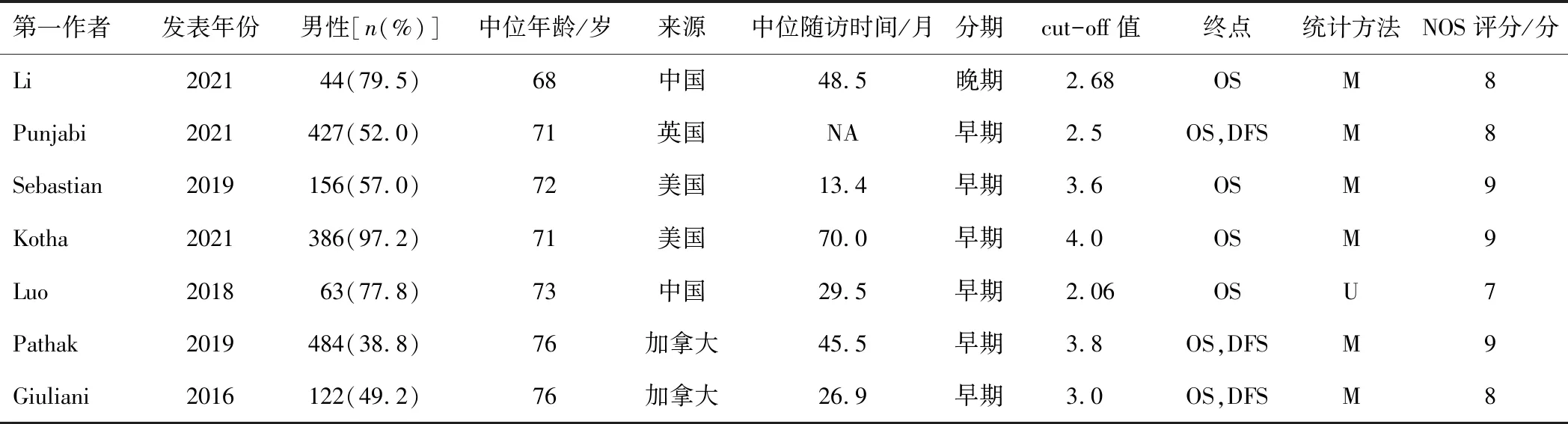
表1 纳入研究的基本特征
2.2 NLR的预后价值
7项研究(包含1 621例患者)报道了NLR与OS的相关性,根据异质性检验结果,采用随机效应模型分析,结果显示,NLR升高增加了患者死亡风险(P<0.05)。3项研究(包含1 033例患者)报道了NLR与DFS的关系,采用固定效应模型分析,结果显示,NLR升高同样增加了SBRT后NSCLC患者复发的风险(P<0.05)。见表2、图2。

表2 NLR的预后价值

A为NLR与OS的相关性;B为NLR与DFS的相关性。
2.3 敏感性分析和发表偏倚分析
本研究采用逐一剔除法评估结果的稳定性,结果显示稳定性较好。漏斗图结果显示了较好的对称性,结合Egger和Begg检验(P均>0.05),说明本研究偏倚风险较小。见图3。
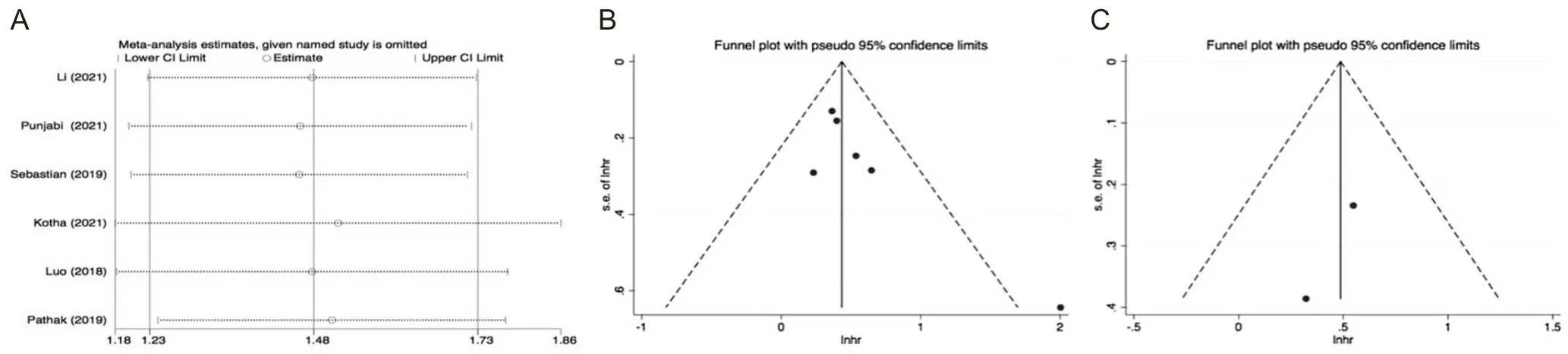
A为NLR预测OS的敏感性分析;B为NLR预测OS的发表偏倚;C为NLR预测DFS的发表偏倚。
3 讨论
SBRT作为一种新型的放疗技术,是一种聚焦式放疗,定位精准,凭借立体定向原理对特定靶区进行一次性大剂量的精准照射,从而减少对周围组织的损伤,该技术已广泛用于NSCLC的治疗,尤其对于早期原发灶的根治性放疗,其疗效可与手术相媲美[17-18],且对于寡转移、颅内转移等也有一定的应用,不但能改善症状,还能延长生存时间。尽管如此,仍然有部分患者会经历放疗后复发和进展,预后较差。
一直以来,NLR被作为简便的系统炎症指标,用于判断机体炎症状态和疾病转归,也可用于预测恶性肿瘤患者的预后[19],但其在SBRT治疗后的NSCLC患者中的预后价值结果缺乏一致性。本研究通过严格检索和筛选策略,检索出符合标准的NLR在SBRT后NSCLC患者预后价值的全部研究,经过meta分析证实了NLR也可预测患者的OS和DFS,且结果稳定性较好,发表偏倚风险低,结果可靠。
目前,NLR预测预后的具体机制尚不完全明确,但与系统炎症反应密切相关,炎症是恶性肿瘤的基本特征之一,是驱动NSCLC等恶性肿瘤发生发展的重要因素之一[20]。中性粒细胞是一种重要的炎症细胞,参与细菌感染等的防御过程。在肿瘤微环境中,中性粒细胞存在2种极化方式,即N1和N2型,前者能够发挥免疫促进作用,而后者发挥免疫抑制作用,在恶性肿瘤组织中,N2型中性粒细胞浸润比率偏高,且与预后和治疗抵抗相关[21]。另外,N2型中性粒细胞也可分泌多种细胞因子,如白细胞介素、血管内皮生长因子,促进NSCLC转移和血管形成,靶向中性粒细胞可作为NSCLC潜在的治疗策略[22]。
淋巴细胞是机体免疫的重要成分,其功能和亚型有多种,如CD8细胞、辅助性T细胞和调节性T细胞,主要发挥免疫促进和免疫调节作用,维持人体免疫平衡。在恶性肿瘤中,外周血淋巴细胞升高患者预后较好[23]。另外,肿瘤浸润淋巴细胞增加,也意味着更好的预后[24]。因此,NLR不仅能反映NSCLC患者的系统炎症状态,还与肿瘤微环境有关,可预测SBRT治疗后患者的转归和结局。
本研究首次利用meta分析,探索系统炎症指标NLR与接受SBRT放疗肺癌患者预后的关系,证实了NLR是这类患者生存和疾病复发可靠的生物标志物,无论是疾病分期、患者来源等因素,值得临床广泛应用。尽管如此,本研究还存在诸多局限性。首先,所纳入的研究较少,其中仅3项研究报道了NLR与DFS的关系,需要今后更多的研究报道后进一步分析;其次,NLR的cut-off值不统一,需要未来设计研究进一步确定最佳的cut-off值;最后,部分研究的HR和95% CI采纳了单因素回归分析结果,可能放大了NLR的预后价值。
4 结论
本研究揭示了NLR这一炎症指标对接受SBRT治疗NSCLC患者的预后价值,值得在临床中广泛应用和进一步研究,同时也预示在给予SBRT放疗的同时,可结合调控系统炎症状态治疗策略以改善患者预后。

