不同手术治疗胸腰椎后凸畸形合并椎间盘突出的临床效果及影响因素分析
卢奇昊 刘胜 池开宇 陈镇辉
【摘要】 目的 观察不同手术治疗胸腰椎后凸畸形合并椎间盘突出的临床效果,并分析疗效影响因素。方法 以厦门市中医院2016年1月—2019年12月收治的54例胸腰椎后凸畸形合并椎间盘突出症患者为研究对象,将行后路减压+植骨+融合内固定治疗的18例设为A组,行后方突出椎间盘摘除+经椎弓根截骨矫形内固定的36例设为B组,术后平均随访2年。比较2组围术期指标、术后Frankel分级、不同时间点视觉模拟评分法(VAS)评分及ODI。对可能影响治疗效果的相关因素行多元线性回归分析。结果 A组平均手术时间、术中出血量明显少于B组,差异有统计学意义(P<0.05)。2组术后Frankel分级较术前均明显改善,差异有统计学意义(P<0.05),组间术前、术后比较差异无统计学意义(P>0.05)。2组术前VAS 、ODI评分比较无明显差异(P>0.05);2组末次随访VAS 、ODI评分均较术前明显下降,且A组低于B组(P<0.05)。多元线性回归分析发现术前后凸Cobb角、腰椎手术史、突出类型及并发症为手术疗效的独立危险因素(P<0.05)。结论 根据胸腰椎后凸畸形合并椎间盘突出患者后凸Cobb角选择相应术式治疗效果均较好,术前后凸Cobb角、腰椎手术史、突出类型、并发症对手术疗效均有一定的影响。
【关键词】 胸腰椎后凸畸形;椎间盘突出;手术治疗;疗效;影响因素
中图分类号:R615 文献标识码:A
文章编号:1672-1721(2023)01-0041-03
DOI:10.19435/j.1672-1721.2023.01.014
胸腰椎后凸畸形多由强直性脊柱炎、严重创伤等继发而成,典型症状为腰背痛,若处理不当可能瘫痪,严重影响患者生活质量[1]。腰椎间盘突出临床常见,后凸畸形、椎间盘破裂等均可引起,是腰腿痛或胸椎管狭窄发生的重要原因之一[2]。近年来临床胸腰椎后凸畸形合并腰椎间盘突出患者不断增多,加重腰腿痛症状,治疗较为棘手。目前关于胸腰椎后凸畸形矫正角度尚无定论,多认为后凸20%以上需矫正,治疗首选手术,其中后方突出椎间盘摘除+经椎弓根截骨矫形内固定手术较为常见。本研究一方面根据胸腰椎后凸畸形合并腰椎间盘突出患者后凸Cobb角(临界值为20°)选择不同术式,探讨手术疗效,另一方面通过多元线性回归分析影响手术疗效的相关因素,报告如下。
1 资料与方法
1.1 临床资料 收集厦门市中医院2016年1月—2019年12月收治的胸腰椎后凸畸形合并腰椎间盘突出患者54例,其中行后路减压+植骨+融合内固定治疗,要求:后凸Cobb角20°及以下,共18例为A组,男13例,女5例;年龄52~71岁,平均年龄(56.82±4.15)岁;椎间盘突出部位:L2~310例,L3~45例,L1~23例;病程2个月~28年,平均(3.21±0.62)年。行后方突出椎间盘摘除+经椎弓根截骨矫形内固定治疗,要求:后凸Cobb角20°以上,共36例为B组,男26例,女10例;年龄51~73岁,平均年龄(57.25±4.19)岁;椎间盘突出部位:L2~323例,L3~48例,L1~25例。病程2个月~28年,平均(3.33±0.65)年。2组一般资料比较无统计学差异(P>0.05)。
1.2 手术方法 A组采取后路减压+植骨+融合内固定治疗。选择俯卧位,常规消毒铺巾,全身麻醉,后路入路行切口,常规暴露手术节段,由经验丰富的医师团队行全椎板切除减压、椎间植骨、Cage融合内固定操作。B组行后方突出椎间盘摘除+经椎弓根截骨矫形内固定治疗。体位、麻醉方式同A组,从后正中行切口,暴露相关节段棘突、椎板、小关节突并将其切除,自双侧骨膜下剥离使前方椎体侧面暴露,突出椎间盘摘除,变形椎间盘切除,且经由脊髓双侧把椎间隙上位椎体下部、下位椎体上部楔形切除,后外侧植骨。手术过程中全面监测脊髓情况,若截骨闭合过程中脊髓异常,则需于椎体间行钛网植骨,以避免脊髓损伤。所有患者术后给予抗生素、引流管管理等综合干预,并指导早期功能锻炼。
1.3 观察指标 观察记录2组患者围术期指标(手术时间、术中出血量),术后Frankel分级情况,其分级标准如下:A感觉运动完全消失;B残留部分感觉,随意运动消失;C感觉存在,残留部分无价值运动;D感觉运动正常,有神经损伤;E完全正常。术后随访8~28个月,平均(2.01±0.58)年,定期行X線片复查。术前、末次随访通过视觉模拟评分法(VAS)评价患者疼痛情况:0~10分,0分为无痛,10分为无法忍受的剧痛。通过Oswestry功能障碍指数(ODI)评价患者功能恢复情况:共包括10个问题,每题最高为5分,总分为50分,得分越高功能障碍越严重[3]。
1.4 统计学方法 应用SPSS 19.0统计学软件分析数据,计数资料以百分比表示,行χ2检验,等级资料采用秩和检验,计量资料以x±s表示,行t检验,相关因素采用多元线性回归分析,P<0.05为差异有统计学意义。
2 结果
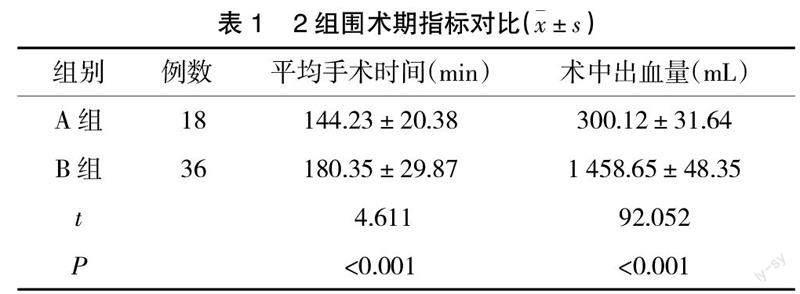
2.1 围术期指标 A组平均手术时间、术中出血量明显少于B组,差异有统计学意义(P<0.05),见表1。
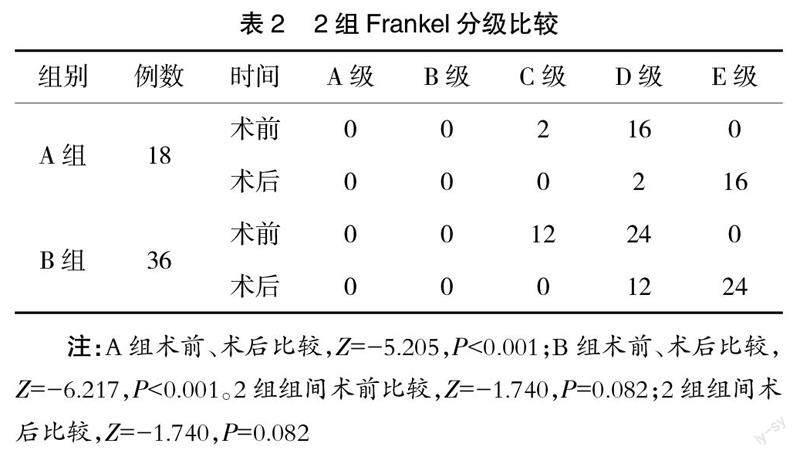
2.2 术后Frankel分级 2组术后Frankel分级较术前均明显改善,差异有统计学意义(P<0.05);组间术前、术后比较差异无统计学意义(P>0.05),见表2。
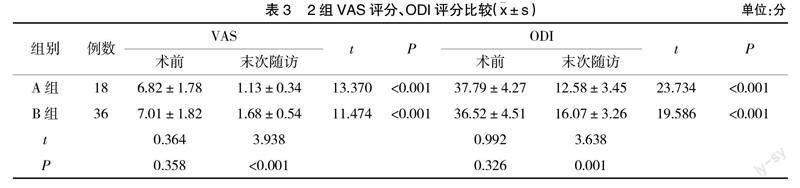
2.3 VAS评分、ODI评分 2组患者术前VAS 、ODI评分比较无明显差异(P>0.05);2组末次随访VAS 、ODI评分均较术前明显下降,且A组低于B组(P<0.05),见表3。
2.4 手术疗效影响因素 对可能影响胸腰椎后凸畸形合并腰椎间盘突出患者手术疗效的相关因素进行赋值,见表4。多元线性回归分析发现,术前后凸Cobb角、腰椎手术史、突出类型及并发症是影响手术疗效的独立危险因素(P<0.05),见表5。
3 讨论
胸腰椎后凸畸形长时间存在会造成损伤平面以上躯体重心前移,加重后凸畸形,致使腰椎前凸过度、椎体后滑,特别是上腰椎,易引发腰背痛症状[4]。为此及时矫正胸腰椎后凸畸形对缓解患者腰背痛具有重要作用。此外,胸腰椎后凸畸形还会导致高位腰椎椎管容量变小,若合并椎间盘突出多累及2根及以上神经,表现为肌力减弱、感觉障碍等症状。有研究[5-6]表明改良经椎弓根椎体截骨手术能有效矫正胸腰椎后凸畸形,促进神经功能恢复。目前关于单纯胸腰椎后凸畸形与腰椎间盘突出手术治疗效果报道较多,前者手术包括经后外侧入路减压椎弓根钉内固定、减压术等,后者以截骨矫形术为主[7-8]。考虑到胸腰椎后凸畸形治疗原则、腰椎间盘突出手术方法等,本研究根据后凸Cobb角分组选择手术方式,后凸Cobb角20°及以下患者腰痛症状相对不明显,且邻近椎间盘蜕变程度较轻,后凸程度尚不严重,通过单纯椎间盘摘除、融合内固定改善腰椎间盘突出症状便可获取良好效果。而Cobb角超过20°时表明腰椎间盘后凸畸形严重,后凸与腰椎间盘前凸交界处易出现退变性突出,加快邻近节段退化速度,对此治疗重点在于后凸畸形矫正,选择后方突出椎间盘摘除+经椎弓根截骨矫形内固定手术。本文结果显示,2组术后Frankel分级较术前均明显改善,差异有统计学意义(P<0.05);组间术前、术后比较差异无统计学意义(P>0.05)。2组术前VAS 、ODI评分比较无明显差异(P>0.05);2组末次随访VAS 、ODI评分均较术前明显下降,且A组均低于B组(P<0.05)。A组平均手术时间、术中出血量均少于B组,差异有统计学意义(P<0.05)。表明根据患者病情选择相应手术均可获取满意疗效,而不同术式手术时间、术中出血量存在显著差异与手术难易程度、病情严重程度有关。
本文通过多元线性回归逐步选择法对影响胸腰椎后凸畸形合并腰椎间盘突出患者手术疗效因素进行分析,结果显示其独立危险因素为术前后凸Cobb角、腰椎手术史、突出类型及并发症(P<0.05)。分析如下:(1)术前后凸Cobb角。后凸Cobb角主要用于反映胸腰椎后凸严重程度,后凸Cobb角越大,表明后凸畸形越严重,而后凸畸形与腰椎间盘突出之间存在一定的关联(互相影响,形成恶性循环),增加手术难度,手术时间长,创伤大,对手术疗效可能造成不良影响[9]。(2)腰椎手术史。既往手术创伤在一定程度上增加本次手术风险,患者手术耐受性相比无腰椎手术史者更差,可能造成手术不成功,或术后并发症多[10]。(3)突出类型。非包含型椎间盘突出与腰椎间盘突出患者术后预后有关,这是因为其对神经根或硬膜囊压迫更严重,同时髓核可能释放炎症介质或自身免疫反应,而这些通过手术均可有效解决。(4)并发症。脊髓损伤、腰背痛或腰腿痛等与患者预后密切相关。相关文献[11-12]报道称,影响胸腰椎后凸伴椎间盘突出患者术式选择因素较多,包括后凸严重程度、机体状况、影像学结果等,其中影像学结果为其主要依据。为此术前需对患者进行全面检查,了解病情,条件允许下术中借助相关影像学技术操作。
综上所述,影响胸腰椎后凸畸形合并腰椎间盘突出手术疗效的独立危险因素包括术前后凸Cobb角、腰椎手术史、突出类型、并发症等。了解患者情况及疗效相关影响因素,选择合适的术式治疗效果较好。
参考文献
[1] 李雅琛,王志华,任莉荣,等.两种截骨术式治疗胸腰椎骨折后凸畸形比较[J].中国矫形外科杂志,2020,28(14):1259-1263.
[2] 林毓涵,刘慧通,崔为良,等.经椎弓根截骨矫形术联合短节段椎弓根钉固定治疗胸腰椎陈旧性骨折后凸畸形[J].黑龙江医学,2020,44(9):1177-1181.
[3] 李真,罗淑明,卫宝宁.有限截骨联合椎间盘切除治疗陈旧性胸腰椎骨折后凸畸形[J].实用骨科杂志,2019,25(12):1117-1120.
[4] 王存平,韩思林,朱喆,等.改良经椎弓根椎间盘截骨术治疗胸腰椎后凸畸形[J].临床骨科杂志,2015,18(6):649-651.
[5] 管树军.侧后方入路与椎板间隙入路经皮椎间孔镜治疗中央型腰椎间盘突出症的对比研究[J].实用医院临床杂志,2020,17(2):126-129.
[6] 刘建伟,邹海波,龚建国,等.脊柱去松质骨化截骨术治疗中老年陈旧性胸腰椎骨折后凸畸形[J].颈腰痛杂志,2019,40(2):179-181.
[7] GIUSEPPE M V,BARBAGALLO,GIUSEPPE,et al.Restoration of Thoracolumbar Spine Stability and Alignment in Elderly Patients Using Minimally Invasive Spine Surgery (MISS).A Safe and Feasible Option in Degenerative and Traumatic Spine Diseases[J].Acta neurochirurgica.Supplement,2017,124(1):69-74.
[8] 李耿,李学林,于小华.评估腰椎间盘突出症患者采取脊柱微创手术治疗的临床效果及对并发症发生率的影响[J].当代医学,2020, 26(16): 10-12.
[9] 吴碧涛,刘德谦,蔡伟文,等.微创置钉联合小切口入路椎板減压植骨内固定术治疗胸腰椎骨折合并神经损伤的效果研究[J].海南医学,2019,30(13):1684-1687.
[10] 覃建朴,王翀,曹广如,等.经后路单侧椎板间隙小开窗椎管减压椎体内植骨成形术治疗严重胸腰椎骨折的疗效分析[J].中华骨与关节外科杂志,2016,9(3):193-197.
[11] 谢建东,刘亚龙.后路短节段椎弓根螺钉固定联合椎体成形术治疗胸腰椎Magerl A3型骨质疏松性骨折的临床效果[J].临床医学研究与实践,2021,6(17): 105-107,126.
[12] WAQAR,MUEEZ,VAN-POPTA,et al.Short versus long-segment posterior fixation in the treatment of thoracolumbar junction fractures: a comparison of outcomes[J].British Journal of Neurosurgery,2017,31(1): 54-57.
(收稿日期:2022-10-20)

