中国开封汉族2型糖尿病足住院患者的死亡率
——一项回顾性队列研究
李欢 吕玉泉 刘若璇 吴家齐 刘永恩马东平周粤闽✉
1郑州颐和医院 整形外科,郑州 450000;2 河南大学 护理学院,河南 开封 475000;3 河南省细胞医学工程国际联合实验室,河南 开封 475000;4 河南大学淮河医院 整形修复外科,河南 开封 475000;5 河南大学淮河医院 心内科,河南 开封 475000
糖尿病足(DF)是最常见、最严重、花费最高的糖尿病并发症之一。据报道,糖尿病足患者的5年死亡率高达48%[1],明显高于大多数癌症(肺癌、乳腺癌、淋巴瘤等)患者。德国的一项研究报道,糖尿病患者首次出现DF后,第1年、第3年、第5年和第10 年的累积死亡率分别为15.4%、33.1%、45.8%和70.4%[2]。在第5年或第10年随访中,DF患者的早期死亡风险通常是无DF患者的两倍以上[1]。
与DF患者早期死亡相关的危险因素包括年龄、吸烟、并发症和合并症等[3-5]。在全球范围内,由于不同地区和国家的经济、文化、宗教和医疗水平的差异,DF的发生率和预后存在较大差异[6]。中国绝大多数人口居住在中小城市及乡村,然而,目前我国关于糖尿病足的研究多集中在大中城市。随着我国人口寿命的延长,DF已成为慢性皮肤创伤及截肢的主要原因,但是关于DF在中国人群中的死亡率及其危险因素的研究仍然非常有限[7]。本研究致力于调查分析河南开封地区的2型糖尿病足(type 2 diabetic foot,T2DF)汉族患者的死亡率和死亡危险因素。
1 资料与方法
1.1 一般资料
收集2009年9月26日至2019年11月30日就诊于河南大学淮河医院的所有住院DF患者的临床信息。住院期间,所有患者均进行了全面的临床、实验室检查及治疗。
患者的病历资料保存在医院的电子信息库中。纳入标准:①2009年9月26日至2019年11月30日就诊于河南大学淮河医院的住院糖尿病足患者;②2型糖尿病患者;③患者至少存在一处足溃疡(Wagner分级:1~5级),或患者伴有糖尿病足的高危因素但无足部溃疡(Wagner分级:0级);④患者医院记录中至少包括了75%的所需信息,并包含一个有效的电话号码(患者本人或其家属);⑤能够直接电话联系患者或通过其亲属电话联系;⑥患者均为汉族人。
1.2 数据收集
所有收集到的数据都填写在一个结构化的数据表格中,内容包括患者的社会人口学和临床数据。社会人口学变量包括年龄、性别、职业(职员、非职员)、婚姻状况和居住地(城市或农村)。临床变量包括Wagner分级(≤3级,≥4级)、截肢(否,是)、高血压(否,是)、心血管疾病(cardiovascular disease,CVD)(否,是)、脑血管疾病(cerebrovascular disease,CBD)(否,是)、周围神经病变(peripheral neuropath,PN)(否,是)、糖尿病视网膜病变(diabetic retinopathy,DR)(否,是)、糖尿病肾病(diabetic nephropathy,DN)(否,是)。
根据患者医院记录中的联系方式拨打电话,确定患者是否存活。若患者健在,详细询问患者的饮食、运动、药物服用情况、医疗费用等。若患者死亡,表示哀悼,并询问死亡时间和地点。在河南大学淮河医院死亡的患者,死亡时间和科室通过医院记录进一步确认。
1.3 关键变量的诊断定义
1) 2型糖尿病(type 2 diabetes)。患者既往诊断为2型糖尿病,或根据美国糖尿病协会(ADA)指南[8-9],由至少一名主治医生确诊为2型糖尿病。
2) 2型糖尿病足(type 2 diabetic foot,T2DF)。出院病历中诊断为糖尿病足的2型糖尿病患者。
3) 高血压(hypertension)。满足以下任意一个标准:①既往经主治医生确诊有高血压病史;②收缩压≥140 mmHg或/和舒张压≥90 mmHg。
4) 周围神经病变(peripheral neuropath,PN)。既往诊断为周围神经病变的患者;住院记录中包含患者肌电图记录明确周围神经病变的患者;符合以下一项或多项标准的患者:①浅感觉异常,使用Semmes-Weinstein 5.07/10 g单丝试验[9];②深感觉异常,根据128 Hz音叉测试测量值[10]。
5) 糖尿病肾病(diabetic nephropathy,DN)。既往诊断糖尿病肾病或尿白蛋白排泄率(UAER)>30 mg/24 h(24 h尿蛋白检测)。
6) 糖尿病视网膜病变(diabetic retinopathy,DR)。既往诊断为糖尿病视网膜病变或由眼科医生会诊后明确诊断的患者。
共431名汉族T2DF患者进行了数据统计,排除122名不符合条件者,309名患者(男性168名、女性141名)被纳入本研究,见图1。由于入院日期和出院日期各不相同,随访时间不完全相同。
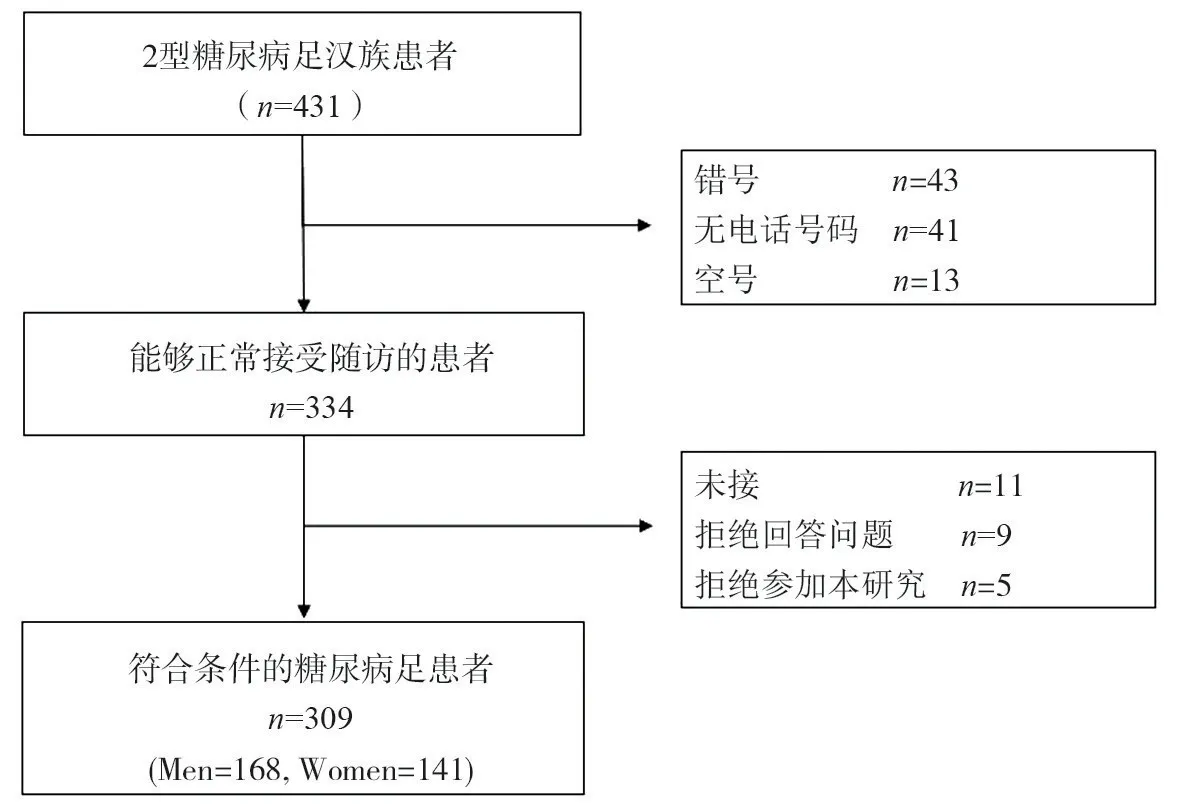
图1 纳入本研究的患者示意图
1.4 统计学分析
分类变量用统计数值n(%)表示,分布差异使用χ2检验;人年(非正态分布)用中位数M(P25,P75)表示,分布差异使用Wilcoxon 秩和检验(Mann-Whitney)。死亡率表示为每100人年死亡人数,累积死亡率表示一定时期内特定人口中死亡人数的比例。采用Cox比例风险回归模型分析计算风险比(HR)和95%CI。为了给最终的多变量Cox比例风险回归模型选择变量,首先使用单变量Cox比例风险回归模型分析自变量与死亡之间的关系,然后对经单变量分析后(P<0.25)的自变量进行多变量Cox比例风险回归模型分析。在最终的多变量Cox比例风险回归模型中保留了具有显著意义的自变量。使用TVC检验来验证最终模型的合理性,并使用Cox-Snell残差来评估最终模型的契合度。最后,生成了整个研究人群的累积Kaplan-Meier生存曲线及年龄(>70岁 vs ≤70岁)、Wagner分级(≥4级 vs ≤3级)、CVD(是 vs 否)、DN(是 vs 否)、PN(是 vs 否)的Kaplan-Meier生存曲线。所有被纳入数据分析的参与者都没有任何特定分析的数据缺失。使用Stata软件第14版(Stata Corporation,College Station,TX,USA)分析数据。P<0.05为差异有统计学意义。
2 结果
2.1 参与者的一般特征
309例T2DF患者中,男性168例(54.4%),女性141 例(45.6%),70 患 者122 例(39.5%),Wagner 分 级≥4 者 为82 例(26.5%),截肢者占6.2%,高血压占74.8%,CVD占52.4%,CBD 占48.9%,PN 占57.3%,DR 占46.9%,DN占48.5%。统计分析显示,男性和女性在职业(P=0.011)和居住地(P=0.022)的分布存在统计学差异,见表1。

表1 研究人群的人口统计学数据和共发疾病情况
2.2 死亡率
309名患者共随访948.7人年,死亡147人,死亡率为15.5/100 人年,见表2。累积死亡率47.6%。随访年份的平均值为2.7年,见表1。所有患者的累积Kaplan-Meier生存曲线,见图2。患者出院早期死亡率较高,后期生存曲线逐渐平缓,在第8年以后患者生存曲线趋于平稳。
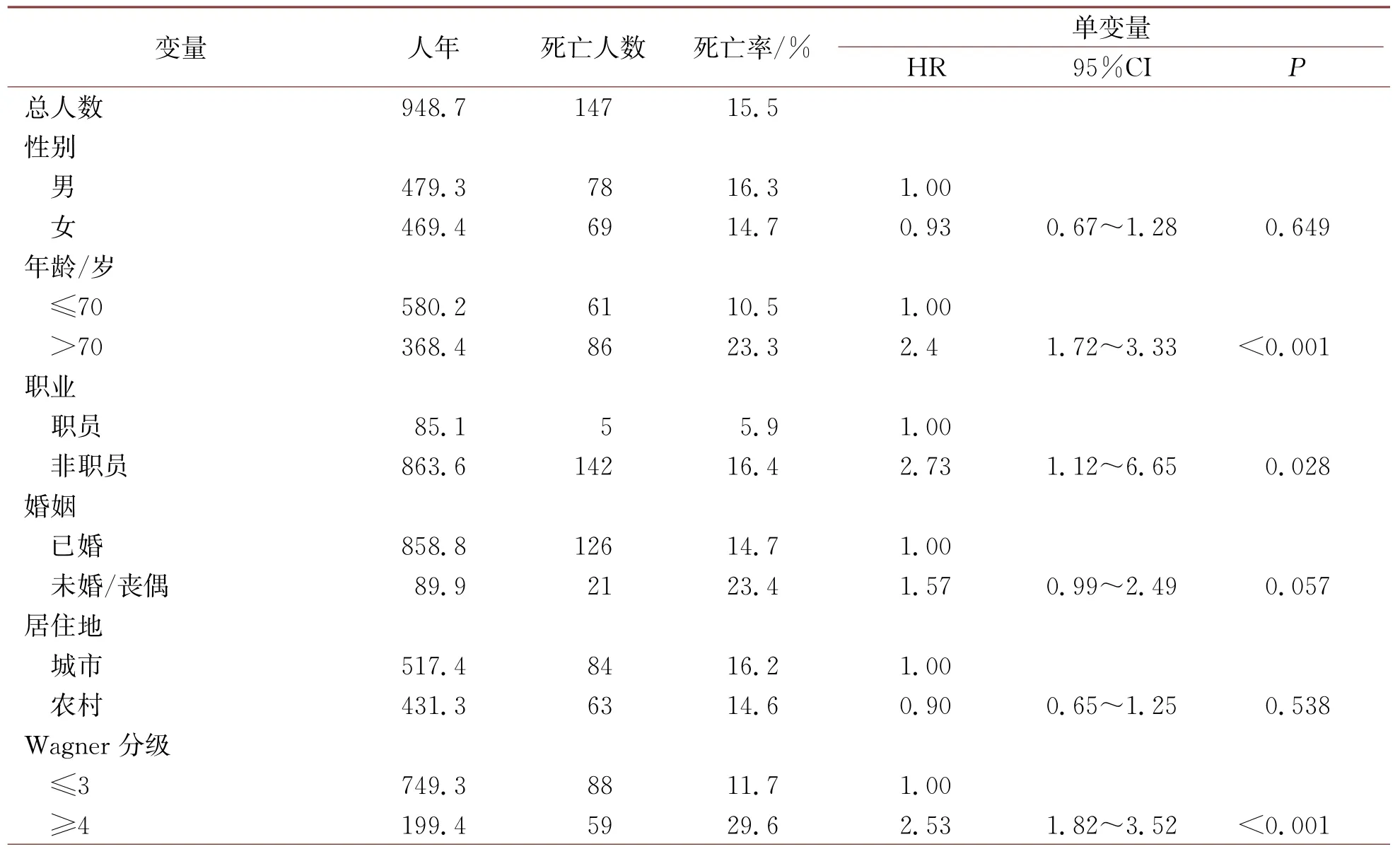
表2 2型糖尿病足患者死亡危险因素的单因素分析
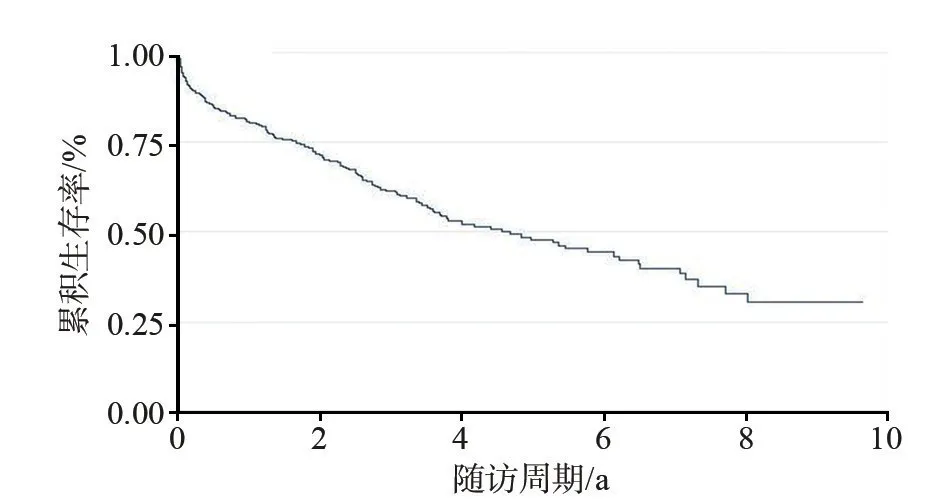
图2 2型糖尿病足患者的累积生存率
2.3 死亡危险因素
单变量Cox比例回归风险模型分析示:年龄>70岁、非职员、Wagner分级≥4 级、伴有CVD、CBD、糖尿病肾病的患者与死亡风险呈正相关,而糖尿病周围神经病变和糖尿病视网膜病变与死亡风险呈负相关,见表2。
在单变量分析中,Cox比例风险模型包括结局(生存和死亡)和以下变量之一:性别、年龄、职业、婚姻、居住地、Wagner 分级、截肢、高血压、CVD、CBD、周围神经病变、糖尿病视网膜病变或糖尿病肾病。其中,年龄>70岁、职业、Wagner分级、伴有CVD、伴有CBD、糖尿病周围神经病变、视网膜病变、糖尿病肾病差异有统计学意义(P<0.05)。
多因素Cox比例风险回归模型中,年龄、Wagner分级、CVD、糖尿病肾病、周围神经病变与死亡风险独立相关(TVC检验,P>0.05)。数据分析显示:70岁以上患者的死亡风险高于70岁以下的患者(校正后的HR=1.80,95%CI=1.28~2.54;P=0.001);与Wagner分级≤3级相比,Wagner分级≥4 级的患者死亡风险更高(校正后的HR=2.56,95%CI=1.81~3.63;P<0.001)。伴有CAD(校正后的HR=1.92,95%CI=1.33~2.77;P=0.001)和糖尿病肾病(校正后的HR=1.68,95%CI=1.18~2.39;P=0.004)的患者死亡风险更高。然而,伴有周围神经病变的患者死亡风险更低(校正后的HR=0.67,95%CI=0.47~0.94,P=0.020),见表3。使用Kaplan-Meier分层生存曲线表示年龄、Wagner分级、CVD、PN和DN,见图3。

表3 2型糖尿病足患者死亡危险因素的多因素分析

图3 各亚组中2型糖尿病足患者的累积生存率
3 讨论
本研究数据显示,2型糖尿病足患者的死亡率为15.5/100人年,累积死亡率为47.6%,中位随访时间为2.7 a。高龄、Wagner分级≥4级、心血管疾病、糖尿病肾病与早期死亡风险增加独立相关,而糖尿病周围神经病变与早期死亡风险增加呈负相关。其中,Wagner分级≥4级和心血管疾病对患者死亡风险增加更为明显,与Wagner分级≤3级和未并发心血管疾病的患者相比,其死亡率分别增加2.56倍和1.92倍。
Iwase等人在日本进行的一项随访5 a的研究报告显示,累积死亡率为12.3%[11]。Al-Rubeaan等人对沙特阿拉伯840名确诊为DF的患者进行6 a随访后得出的死亡率为4.25/ 100人年[12]。此外,Anderson等人在英国一项中位随访期为10.5 a的研究表明,死亡率为4.16/100人年[3]。本研究结果的死亡率明显高于上述研究,可能为上述研究中的患者得到了更好的医疗系统的支持,更容易获得较好的医疗保健及具有更好的足部筛查系统和糖尿病患者的溃疡预防措施。开封地区属于中小城市,与发达国家及我国大中城市相比,医疗资源相对有限,尚未建立糖尿病患者出院后随访监测体系。本研究在随访中发现:多数患者出院后血糖监测停止,饮食控制较差;患者中职员仅占7.8%,其余均为退休、农民、自由职业工作者,可能经济条件相对较差,患者存在治疗延迟(拖延至必须住院治疗时或需截肢时,才重视治疗)或放弃治疗的现象;尚未建立完善的糖尿病足多学科综合治疗体系,患者及医生的防治意识不足,缺乏患者出院后的持续随访和指导治疗服务。尽管本研究中患者死亡率高于多数报道,但死亡率仍有可能被低估,因为:①有些患者已明确死亡,但其家属拒绝参加研究;②早期就诊患者失联可能性更大,失访率高;③本研究中包含了部分Wanger 0级的患者。这些因素可能使本研究中患者死亡率低于实际现象。
年龄和Wagner分级已被大量报道为早期死亡的独立预测因素[5,13-14]。这两个危险因素在我们的研究人群中也得到了证实。
在大多数DF的长期随访研究中,CVD被认为是DF早期死亡的主要原因[2,5,15]。本研究发现,并发心血管疾病的糖尿病足患者其死亡风险是无心血管疾病患者的1.92倍。积极的心血管风险管理可能降低DF的死亡率[16]。Young等[17]的一项研究表明,积极的心血管风险管理计划可以将DF患者的5年死亡率从48.0%降低到26.8%。CVD可作为系统性血管损害的指标[18]。一些报告表明,有足部溃疡的糖尿病患者比没有足部溃疡的糖尿病患者更有可能并发心脏病变,并且有更高的新心脏事件发生率[16,19]。有DF病史的患者发生感染、炎症反应和凝血功能异常的风险更大,导致患者的心血管风险增高[16,20]。
糖尿病肾病是T2DF人群死亡的另一个独立危险因素。Ghanassia等[15]发现,肾损害(RR=4.57,95%CI=1.1~19.4;P<0.05)是多因素分析中唯一独立的死亡危险因素。既往研究报道DF 合并DN患者发生并发症的风险较大,伤口愈合严重延迟[18,21-22],大截肢的发生率明显增加[23-25]。Cardoso等[26]的研究表明,血清肌酐≥1.3 mg/dL患者的死亡风险是血清肌酐< 1.3 mg/dL 患者的17.8倍。Monge等[27]的研究表明,进行轻度和重度截肢的透析患者的死亡风险比非透析患者高10倍。与非透析组相比,透析患者伴有更严重的血管疾病,更高概率的冠状动脉疾病,更多的狭窄性阻塞,血管重建失败风险更高,需要更多的努力和方法治疗糖尿病足[24]。慢性肾脏疾病是微血管损伤的标志,而微血管损伤又表明神经病变和血管功能不全的风险增高,这两者都与DN患者的生存期较差有关[28]。一项前瞻性研究表明,在糖尿病患者中,DN 的进展导致心血管死亡率的进展增加,特别是进展到肾替代治疗的患者[29]。本研究数据显示(见图3D),对于T2DF患者,是否伴有糖尿病肾病,在早期生存曲线差别不大,随着时间进展生存曲线差异逐渐明显。显示糖尿病肾病对T2DF患者预后的远期影响更大,提示及时筛查并发现糖尿病肾病,早期治疗的意义。
大量研究表明PN 是DF 患者死亡的危险因素[27,30],也有研究[2]表明,PN在某些情况下可能是避免过早死亡的保护因素。本研究结果显示,PN与T2DF患者的死亡风险呈负相关。可能是:①PN可能提醒了患者及时诊治,潜在地推迟了T2DF的进展,从而挽救了生存时间;②患者和主治医生在T2DF早期对PN 的关注较多,但在T2DF后期对重要并发症的关注较多,忽略了PN 的诊治;③临床科室之间缺乏合作,导致对PN的选择偏向。
最终的多变量Cox比例风险回归模型变量不包括性别、婚姻状况、职业、截肢、CBD、高血压和糖尿病视网膜病变。一些研究[3,31]表明,社会经济劣势单独增加DF患者的死亡率,然而,本研究中职员(7.8%)的样本量较少,这可能使其在本研究中对2型糖尿病足患者的死亡风险影响减弱。
本研究存在一些局限性:①数据来源于单中心汉族T2DF患者,不能对其他民族T2DF或DF亚群体进行稳健的外推;②71.7%的有效率可能导致一定的选择偏倚;③T2DF的诊断来自不同临床科室医师,难以避免一些观察性偏倚;④死亡数据是通过电话访谈的方式收集的,无法得到确切的死亡原因,限制了进一步探索与早期死亡相关的危险因素。
4 结论
本研究中T2DF患者死亡率较高。患者年龄、Wagner分级、心血管疾病和糖尿病肾病与死亡风险呈正相关;周围神经病变与死亡风险呈负相关。需要建立完善的糖尿病足患者院内院外随访跟踪、评估、健康指导及干预体系,以期预防糖尿病足患者的复发及早诊早治,对降低T2DF死亡率可能更为重要。

