骨盆前环入口位结合闭孔出口位透视辅助下经皮置入耻骨支螺钉的临床研究
程龙,魏星,王鹏飞,庄岩
骨盆骨折发生率逐年增多,目前对于不稳定骨盆骨折多采用手术治疗,方案以切开复位内固定为主[1-2]。由于膀胱、股神经和股动脉等重要解剖结构的存在,增加了骨折显露的难度,同时可能导致继发性损伤[3]。切开复位常伴随扩大的手术切口、大量的软组织剥离、较多的术中出血及较高的医源性损伤和术后切口感染等风险。因此骨盆微创治疗受到骨科医师的青睐[4]。骨盆前环通道螺钉的置入通常在闭孔出口位及髂骨入口位完成,但是髂骨入口位透视存在耻骨上下支无法分辨的情形,导致术中需反复调整C型臂X线机透视角度,增加透视时间。
本研究通过模拟透视,提出术中骨盆前环入口位结合闭孔出口位透视技术,即调整骨盆入口位角度,骨盆前环入口位时将耻骨上下支投照重叠,闭孔出口位时,将耻骨上支投照得最宽,以获得良好的术中透视影像。本研究回顾性分析不稳定型骨盆骨折患者的置钉情况,旨在探讨骨盆前环入口位结合闭孔出口位透视辅助下经皮置入耻骨支螺钉的临床效果。
1 资料与方法
1.1 一般资料
纳入标准:①不稳定性骨盆骨折;②骨盆前环骨折通过闭合复位获得满意复位;③骨盆前环采用通道螺钉进行内固定。排除标准:①骨折稳定无需进行固定者;②骨折移位明显,闭合复位不能达到满意复位者;③严重的先天畸形、复位后骨性通道狭窄,无法置入前环螺钉者;④病理性骨折或陈旧性骨折患者;⑤合并其他脏器损伤无法进行早期手术者。
根据上述标准,回顾性纳入2020年1月至2021年1 月西安交通大学附属红会医院创伤医院环骨盆病区收治的25 例髋臼前柱骨折患者,其中男14 例,女11例,年龄22~73岁,平均(41.3±11.6)岁。致伤原因:高处坠落伤13 例,交通伤11 例、挤压伤1 例。合并其他损伤:闭合性颅脑损伤6 例,闭合性胸部损伤8 例,其他部位骨折3例。
本研究经西安交通大学附属红会医院医学伦理委员会审批通过(202307009),患者均豁免知情同意。
1.2 手术设备与器械
透视设备:C 型臂X 线机(ARCADIS Orbic,西门子,德国);内固定螺钉:6.5 mm或7.3 mm半螺纹空心螺钉(天津正天医疗器械有限公司);直径2.5 mm 克氏针作为导针;手术床:碳纤维全透床(OSI,美国)。
1.3 手术方法
1.3.1 术前准备
所有患者入院后给予创伤生命支持治疗(如补液、输血、氧疗、抗炎、预防应激性溃疡、预防下肢深静脉血栓等)。待血流动力学稳定、生命体征平稳后常规拍摄骨盆前后位、入口位、出口位X 线片、骨盆CT 平扫及三维成像,同时评估骨折移位情况及耻骨支螺钉通道。通过逐层查看骨盆矢状位平扫视图,确定耻骨上支直径最小的位置,于该位置做耻骨上、下支连线与水平线垂线的夹角即为骨盆前环入口位透视角度(图1)。微创螺钉固定的前提是骨折闭合复位。对于存在明显骨折纵向移位或骶髂关节脱位的患者,术前应行大重量(10~20 kg)骨牵引以利于术中复位,术前行清洁灌肠以利于术中透视,术前30 min使用抗生素预防感染。
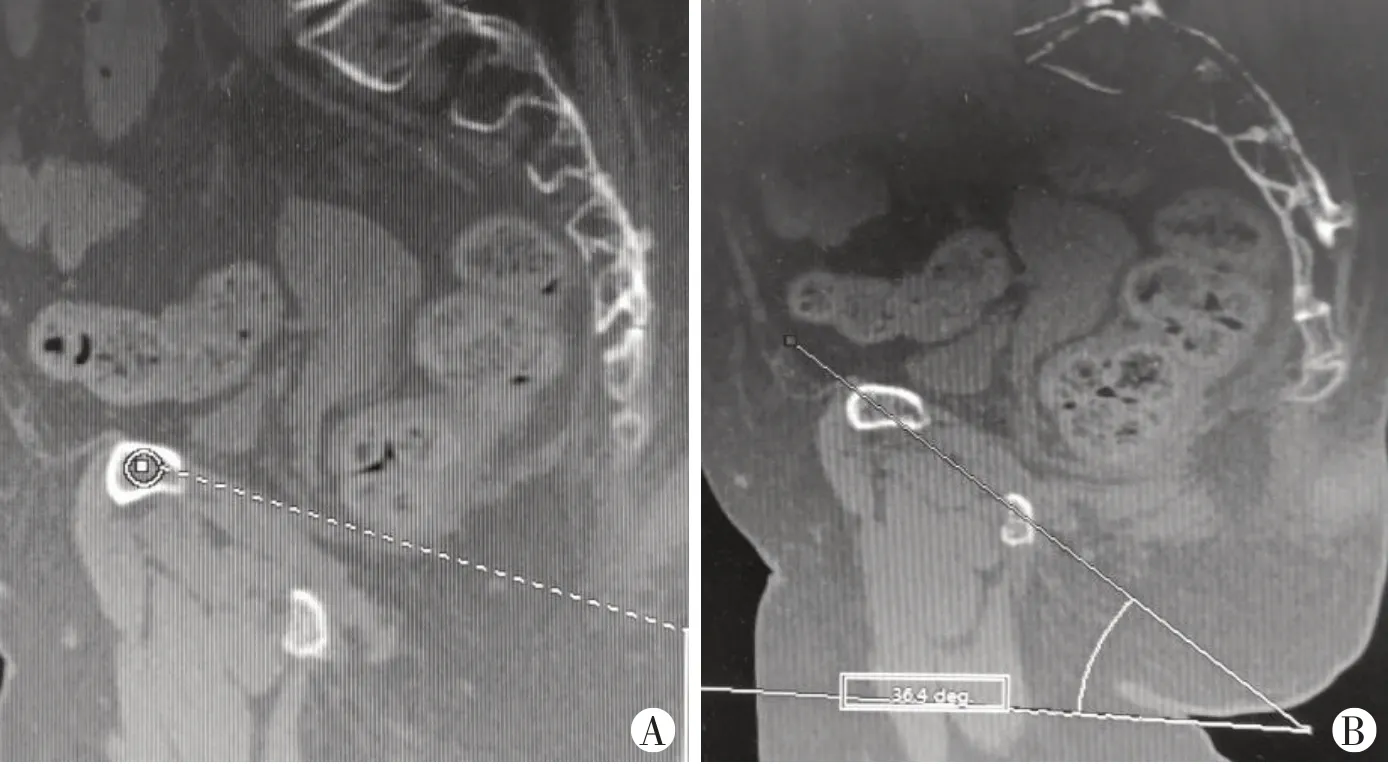
图1 骨盆前环入口位透视角度的确定
1.3.2 手术方法
患者仰卧于碳纤维全透视手术床,采用全身麻醉。对于存在骨折移位、术前牵引复位不满意者,可在全身麻醉后行股骨髁上牵引,外固定架、撑开器或骨盆随意复位架进行闭合复位;使用C型臂X线机采集骨盆正位、入口位、出口位透视影像,评估骨折复位情况,如复位满意后,在C 型臂X 线机透视下经皮打入空心钉导针,置入过程中使用C型臂X线机进行闭孔出口位透视以确保耻骨支螺钉未穿透髋臼或从上方穿出上方皮质。骨盆前环入口位透视用于确保导针不从耻骨上支的前方或后方穿出(图2)。导针位置满意后,沿导针做长约1 cm 皮肤切口,钝性分离至骨面,空心钻开口后沿导针拧入空心螺钉进行固定。对于骨盆后环不稳定者,采用骶髂螺钉固定。置钉完成后使用C 型臂X 线机透视骨折复位情况及螺钉位置;复位固定及螺钉位置满意后即冲洗、缝合伤口,手术结束。

图2 术中骨盆前环入口位透视示意图(A)及透视所见(B,耻骨上下支完全重叠)
1.3.3 术后处理
术后24 h 预防性使用抗生素,给予物理措施及抗凝药物预防下肢深静脉血栓形成。术后复查X 线及CT 检查,通过CT 平扫层面验证螺钉位置安全性。根据患者情况指导功能锻炼。
1.4 随访计划及评价标准
术后1、2、3、6、12 个月进行门诊随访。随访时进行X线检查(包括骨盆前后位、骨盆出口位、骨盆入口位摄片)。术后即刻进行Matta 评分评定骨折复位质量;末次随访采用Majeed 评分系统评定骨盆功能,记录术后并发症发生情况。
1.5 统计学方法
采用SPSS 23.0软件进行统计学分析。手术时间、骨盆前环入口位角度等计量资料以均数±标准差进行描述,组间比较采用独立样本t检验;复位质量、骨盆功能优良率等计数资料以例数(百分数)进行描述,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
25 例患者均使用经皮耻骨支螺钉固定骨折,共置入32 枚螺钉,其中逆行耻骨支螺钉20 例,顺行耻骨支螺钉12 例。每枚螺钉置入时间为20~32 min,平均为(21.9±1.5)min;术前测量骨盆前环入口位角度为31.2°~38.9°,平均角度为35.38°±3.63°,在男女患者之间差异无统计学意义(P>0.05)。术后CT 验证结果显示,所有前柱螺钉均位于前柱骨通道内,无螺钉错位、突破骨皮质等情况发生。术后骨折复位质量根据Matta评分标准评定:优16例,良6例,可2例,差1例,优良率为88%。
25 例患者获得7~12 个月随访,平均(8.5±1.2)个月。25 例患者伤口均一期愈合,随访期间无切口感染、内固定物松动及断裂等并发症发生。骨折愈合时间为16~24 周,平均为(18.0±2.8)周。末次随访时根据Majeed评分系统评定骨盆功能:优9例,良12例,可4例,优良率为84%。
3 讨论
3.1 骨盆骨折治疗微创化趋势
由于骨盆解剖结构深在,周围毗邻膀胱、直肠、股神经和股动静脉等重要结构,骨折部位很难暴露。目前,在经皮固定骨盆骨折领域已开发出多种相关的经皮螺钉固定方法[3]。经皮微创螺钉置入可最大限度减少创伤患者的软组织剥离和出血。Routt 等[2]首次报道了经皮螺钉固定技术的使用,此后经皮固定骨盆前环逐渐得到推广[4]。生物力学研究表明,正确放置于骨通道内的前环螺钉能获得等同于接骨板固定的强度[5]。采用闭合复位及经皮固定技术,使手术创伤减小、术后感染风险降低、患者预后质量提高,因其具有良好的生物力学性能,微创技术在骨盆和髋臼骨折治疗中得到了广泛的应用,目前已成为临床上治疗不稳定骨盆骨折的优选方案[6]。
3.2 骨盆骨折微创治疗的挑战
然而,经皮螺钉固定技术治疗骨盆骨折是一项具有挑战性的手术,为避免术中置钉过程中螺钉穿出骨质导致重要血管、神经损伤,手术必须由经验丰富的高年资医师进行操作。置入过程需反复透视确定入钉点及钉道方向,以免螺钉置入位置偏移,而透视经验的不足和体位发生偏差均会影响螺钉置入的准确性,甚至导致内固定失败。术中反复透视使患者及操作人员的射线暴露增加,手术时间延长[7-10]。传统的骨盆前环螺钉置入主要是在闭孔出口位和髂骨入口位透视辅助下进行的[11-13]。
3.3 探索透视方法助力骨盆骨折微创治疗
为获得引导螺钉放置的理想视图,Wang 等[14]使用骨盆三维模型探索最佳置钉方法,发现经传统透视方法置入螺钉后,螺钉与髋臼之间仍有一定空间,并未充分利用前柱螺钉通道,在闭孔斜位视图中,螺钉靠近髋臼,当调整到闭孔出口位视图时,螺钉似乎已经穿透髋臼,而事实上螺钉完全在骨质内,且更靠近髋臼表面的软骨下皮质;当使用闭孔斜位和耻骨支入路视图时,螺钉可以靠近髋臼而不进入髋臼,从而增加了螺钉通道的空间,提高了螺钉置入的质量,并降低了螺钉置入的难度[15-17]。
通过骨盆前环入口位透视,耻骨上支狭窄螺钉通道可以得到更好地利用,螺钉可以在耻骨上支的上方和下方移动,但不能从前方及后方穿过骨皮质。这种透视方法可以有效防止导针和螺钉损伤耻骨支前的血管、神经,以及后方的盆腔内容物。使用骨盆前环入口位结合闭孔出口位视图引导螺钉置入,可以使螺钉不穿透耻骨支,同时更接近髋臼关节面[18-20]。本研究采用骨盆前环入口位结合闭孔出口位透视技术,可有效减少术中透视次数、缩短透视时间,进而降低了术后并发症的发生率。
4 结论
骨盆前环入口位结合闭孔出口位透视是一种简单、易行的术中透视技术,可清晰识别耻骨上支界限,有效避免螺钉突破骨皮质,从而提高耻骨支螺钉置入的精确性和安全性,是对骨盆透视方位的一种补充。
【利益冲突】所有作者均声明不存在利益冲突

