经鼻持续气道正压通气与头罩/鼻导管吸氧治疗重症新生儿肺炎的临床疗效
杜海燕,孙亚凯,刘波,卢会娟
汝州市第一人民医院新生儿科1、儿童康复科2,河南 汝州 467500
临床研究资料显示,新生儿肺炎在我国的发病率约为5%,严重影响新生儿健康成长,尤其是重症新生儿肺炎(severe neonatal pneumonia,SNP)具有病情危重、进展快的特点,是造成新生儿死亡的主要原因[1]。目前,临床治疗SNP的常规方法包括抗炎、止咳、纠正水电解质紊乱等[2]。国内外均有研究证实,常规治疗过程中维持呼吸系统的正常功能对改善患儿预后具有重要作用[3-4]。常规通气措施为头罩与鼻导管吸氧,在改善患儿血氧状态方面具有一定作用[5]。但SNP患儿如果发生气管分泌物过多、气管狭窄等病变,头罩与鼻导管吸氧则难以很好地维持呼吸系统的正常功能[6]。经鼻持续气道正压通气(continuous positive airway pressure,CPAP)是一种操作简单、安全性高、创伤小的辅助通气方法,其可保持咽部气道开放,降低气道阻塞与塌陷风险,增加肺内功能残气量,改善患儿呼吸模式[7-8]。但经鼻CPAP 对SNP 呼吸功能、心功能影响的研究较少。为此,本研究将探讨经鼻CPAP 治疗SNP 的疗效及其对患儿呼吸功能、心功能、血气指标和并发症的影响。
1 资料与方法
1.1 一般资料 选取2021年1月1日至2022年8月31 日汝州市第一人民医院收治的66例SNP患儿为研究对象。(1)纳入标准:①出生时间<28 d;②符合重症肺炎诊断标准[9];③无先天性的心脏疾病、畸形等疾病;④患儿监护人同意本研究采取的治疗和通气方案,签署同意书。(2)排除标准:①伴有其他急慢性感染者;②过敏体质者;③患有血液系统疾病者;④极低体质量者;⑤自身免疫系统缺陷者。按随机数表法将患儿分为常规吸氧组和CPAP 组,每组33 例。两组患儿的一般资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。本研究经汝州市第一人民医院伦理委员会批准。
表1 两组患儿的一般资料比较[,例(%)]Table 1 Comparison of general data between the two groups[,n(%)]
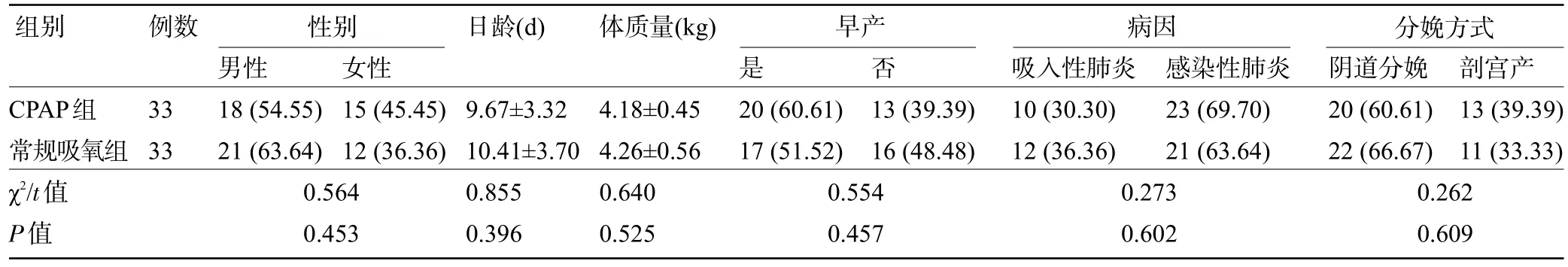
表1 两组患儿的一般资料比较[,例(%)]Table 1 Comparison of general data between the two groups[,n(%)]
组别例数性别日龄(d)体质量(kg)早产病因分娩方式否33 33 CPAP组常规吸氧组χ2/t值P值男性18(54.55)21(63.64)女性15(45.45)12(36.36)是20(60.61)17(51.52)13(39.39)16(48.48)吸入性肺炎10(30.30)12(36.36)感染性肺炎23(69.70)21(63.64)阴道分娩20(60.61)22(66.67)0.564 0.453 9.67±3.32 10.41±3.70 0.855 0.396 4.18±0.45 4.26±0.56 0.640 0.525 0.554 0.457 0.273 0.602剖宫产13(39.39)11(33.33)0.262 0.609
1.2 治疗方法 两组患儿均给予常规的对症支持治疗,如止咳、抗炎、纠正水电解质紊乱等,根据患儿需求给予营养支持、镇静等治疗,亚胺培南西司他丁钠(生产厂家:山东新时代药业有限公司,国药准字:H20133239)静脉滴注给药,0.5 g/次,每6 h 给药1 次,甲磺酸酚妥拉明注射液(生产厂家:华润双鹤药业股份有限公司,国药准字:H11020664)静脉滴注给药,0.2 mg/kg,滴注时间:2~4 h,2 次/d。常规吸氧组患儿采用头罩/鼻导管吸氧通气治疗。头罩氧流量设置:4~6 L/min,鼻导管氧流量设置:0.5~1.0 L/min,可根据患儿的耐受情况,调整氧流量设置。CPAP 组患儿采用经鼻CPAP 通气治疗。采用德国海伦Leoni Plus型婴幼儿呼吸机,将导管连接到呼吸机,轻柔地插入到新生儿的鼻孔,调整插入深度至适中,对导管进行固定,打开呼吸机,氧气浓度设置:40%~80%,压力设置:0.3~0.6 kPa,流速设置:5~7 L/min。
两组患儿治疗期间严密监测病情发展,积极进行并发症预防和处理,患儿病情稳定,且能持续较长时间的自主呼吸后,可解除呼吸机,进行后续治疗。两组患儿通气治疗7 d后评估疗效。
1.3 观察指标与评价(检测)方法 (1)临床疗效:治疗7 d 后,评价两组患儿的临床疗效。疗效评价标准[10]:显效:临床症状及体征基本消失,动脉血氧分压(arterial partial pressure of oxygen,PaO2)≥9.33 kPa;有效:临床症状及体征明显改善,6.67 kPa≤PaO2<9.33 kPa;无效:未达以上标准;总有效率为显效率和有效率之和。(2)呼吸功能指标:治疗前和治疗1 d、3 d、7 d 后,采用瑞士艾科EXHALYZER D 型婴幼儿肺功能仪测定患儿的呼气峰流速(peak expiratory flow,PEF)、25%肺活量时用力呼气流速(tidal expiratory flow at 25%remaining tidal volume,TEF25%)、功能残气量(functional residual capacity,FRC)。(3)心功能指标:治疗前和治疗1 d、3 d、7 d 后,采用VINNO M50 型数字化彩色超声诊断仪(生产厂家:苏州飞依诺科技有限公司)测定患儿的左室射血分数(left ventricular ejection fraction,LVEF)、房室瓣E与A峰比值(E/A)、心脏指数(cardiac index,CI)。(4)血气分析指标:治疗前和治疗1 d、3 d、7 d 后,采用MXMO-2012C型多参数监护仪(生产厂家:广州曼翔医疗器械有限公司)测定患儿的PaO2、动脉血二氧化碳分压(partial arterial carbon dioxide pressure,PaCO2)、氧合指数(oxygenation index,OI)。(5)并发症:治疗期间,记录两组患儿的鼻黏膜损伤、气胸、CO2潴留、腹胀等并发症发生情况。
1.4 统计学方法 应用SPSS22.0 统计软件进行数据处理。计数资料比较采用χ2检验;计量资料以均数±标准差()表示,两组间比较采用独立样本t 检验,组内比较采用配对样本t检验。均采用双侧检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿的临床疗效比较 治疗7 d 后,CPAP 组患者的总有效率为93.94%,明显高于常规吸氧组的75.76%,差异有统计学意义(χ2=4.243,P=0.039<0.05),见表2。
2.2 两组患儿治疗前后的肺功能指标比较 治疗前,两组患儿的PEF、TEF25%、FRC 比较差异均无统计学意义(P>0.05);治疗1 d、3 d、7 d后,两组患儿的PEF、TEF25%、FRC 明显高于治疗前,且CPAP 组患儿的PEF、TEF25%、FRC 明显高于常规吸氧组,差异均有统计学意义(P<0.05),见表3。
表3 两组患儿治疗前后的呼吸功能指标比较()Table 3 Comparison of respiratory function indexes between the two groups before and after treatment()
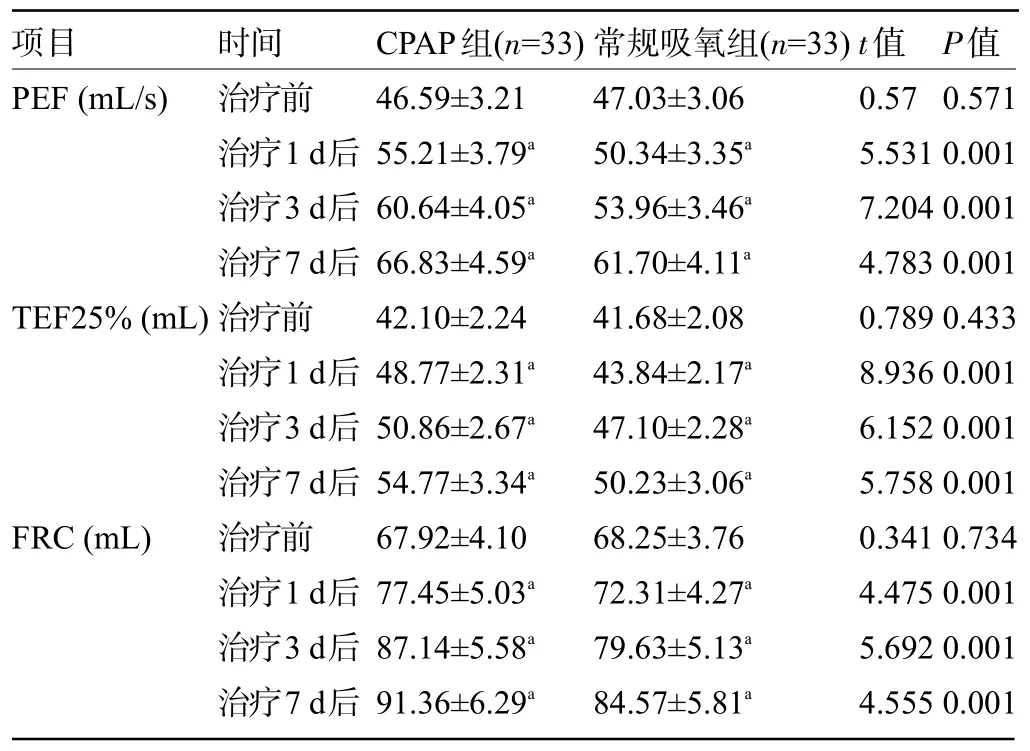
表3 两组患儿治疗前后的呼吸功能指标比较()Table 3 Comparison of respiratory function indexes between the two groups before and after treatment()
注:与同组治疗前比较,aP<0.05。Note:Compared with that in the same group before treatment,aP<0.05.
项目PEF(mL/s)TEF25%(mL)FRC(mL)时间治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后CPAP组(n=33)46.59±3.21 55.21±3.79a 60.64±4.05a 66.83±4.59a 42.10±2.24 48.77±2.31a 50.86±2.67a 54.77±3.34a 67.92±4.10 77.45±5.03a 87.14±5.58a 91.36±6.29a常规吸氧组(n=33)47.03±3.06 50.34±3.35a 53.96±3.46a 61.70±4.11a 41.68±2.08 43.84±2.17a 47.10±2.28a 50.23±3.06a 68.25±3.76 72.31±4.27a 79.63±5.13a 84.57±5.81a t值0.57 5.531 7.204 4.783 0.789 8.936 6.152 5.758 0.341 4.475 5.692 4.555 P值0.571 0.001 0.001 0.001 0.433 0.001 0.001 0.001 0.734 0.001 0.001 0.001
2.3 两组患儿治疗前后的心功能指标比较 治疗前,两组患儿的LVEF、E/A、CI比较差异均无统计学意义(P>0.05);治疗1 d、3 d、7 d后,两组患儿的LVEF、E/A、CI 明显高于治疗前,且CPAP 组患儿明显高于常规吸氧组,差异均有统计学意义(P<0.05),见表4。
表4 两组患儿治疗前后的心功能指标比较()Table 4 Comparison of cardiac function indexes between the two groups before and after treatment()
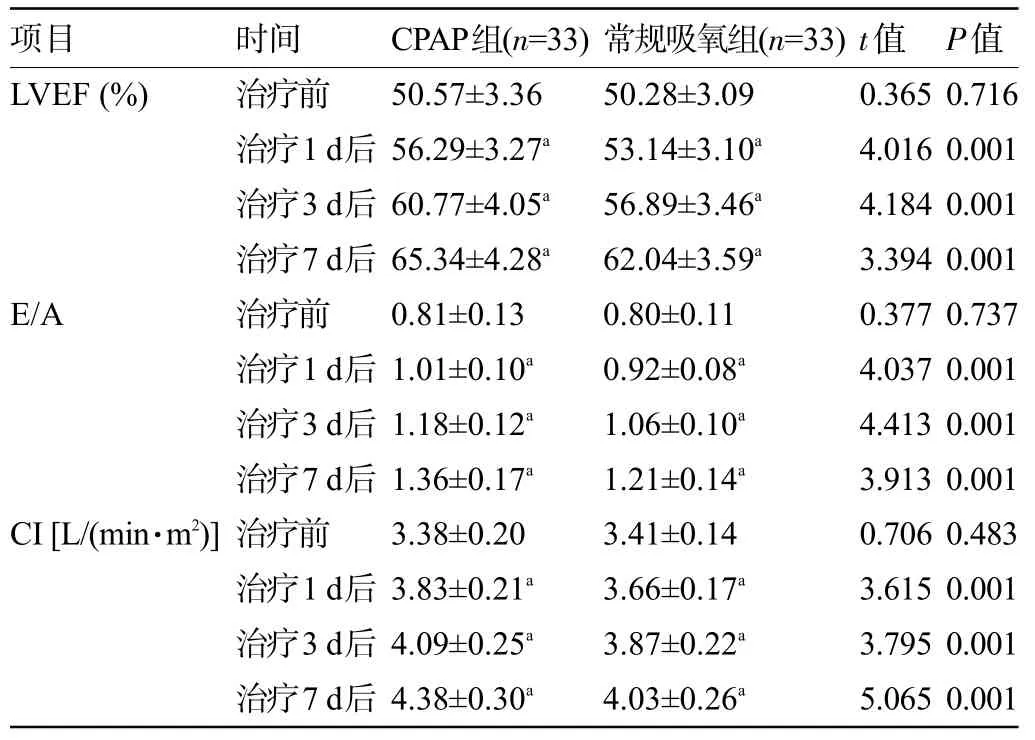
表4 两组患儿治疗前后的心功能指标比较()Table 4 Comparison of cardiac function indexes between the two groups before and after treatment()
注:与同组治疗前比较,aP<0.05。Note:Compared with that in the same group before treatment,aP<0.05.
项目LVEF(%)t值0.365 4.016 4.184 3.394 0.377 4.037 4.413 3.913 0.706 3.615 3.795 5.065 E/A CI[L/(min·m2)]时间治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后CPAP组(n=33)50.57±3.36 56.29±3.27a 60.77±4.05a 65.34±4.28a 0.81±0.13 1.01±0.10a 1.18±0.12a 1.36±0.17a 3.38±0.20 3.83±0.21a 4.09±0.25a 4.38±0.30a P值0.716 0.001 0.001 0.001 0.737 0.001 0.001 0.001 0.483 0.001 0.001 0.001常规吸氧组(n=33)50.28±3.09 53.14±3.10a 56.89±3.46a 62.04±3.59a 0.80±0.11 0.92±0.08a 1.06±0.10a 1.21±0.14a 3.41±0.14 3.66±0.17a 3.87±0.22a 4.03±0.26a
2.4 两组患儿治疗前后的血气指标比较 治疗前,两组患儿的PaO2、PaCO2、OI比较差异均无统计学意义(P>0.05);治疗1 d、3 d、7 d 后,两组患儿的PaO2、OI明显高于治疗前,PaCO2明显低于治疗前,且CPAP组患儿的PaO2、OI明显高于常规吸氧组,PaCO2明显低于常规吸氧组,差异均有统计学意义(P<0.05),见表5。
表5 两组患儿治疗前后的血气指标比较()Table 5 Comparison of blood gas indexes between the two groups before and after treatment()
注:与同组治疗前比较,aP<0.05;1 mmHg=0.133 kPa。Note: Compared with that in the same group before treatment,aP<0.05;1 mmHg=0.133 kPa.
P值0.317 0.001 0.001 0.001 0.557 0.006 0.001 0.001 0.521 0.003 0.001 0.001项目PaO2(mmHg)PaCO2(mmHg)OI时间治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后治疗前治疗1 d后治疗3 d后治疗7 d后CPAP组(n=33)54.71±5.87 65.70±5.39a 80.44±6.21a 92.56±4.20a 58.10±4.36 50.87±3.49a 43.61±3.22a 36.20±3.34a 190.64±10.24 231.77±18.76a 280.36±23.10a 320.58±28.17a常规吸氧组(n=33)56.08±5.13 61.47±4.88a 73.59±5.78a 85.69±6.13a 57.49±4.02 53.36±3.67a 48.25±4.04a 40.17±3.68a 192.57±13.77 218.62±16.21a 244.51±20.75a 283.67±25.49a t值1.01 3.342 4.638 5.311 0.591 3.824 5.159 4.589 0.646 3.047 6.632 5.581
2.5 两组患儿的并发症比较 治疗过程中,CPAP组患儿的并发症总发生率为6.06%,明显低于常规吸氧组的27.27%,差异有统计学意义(χ2=5.346,P=0.021<0.05),见表6。
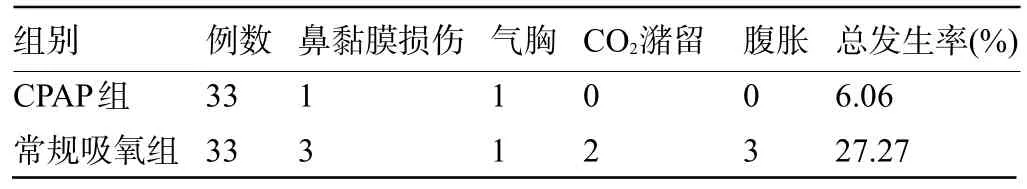
表6 两组患儿的并发症比较(例)Table 6 Comparison of complication rates between the two groups(n)
3 讨论
SNP 易引起患儿发生重度呼吸困难,严重者甚至出现呼吸衰减等症状,威胁患儿生命安全[11-12]。因此,采取有效的通气方案改善患儿的通气功能,是治疗SNP关键环节之一。
头罩与鼻导管吸氧为临床常用吸氧方式,在新生儿肺炎的治疗中也较为常用。国内相关研究证实,通过高流量的鼻导管吸氧,新生儿肺炎患儿呼吸频率及血气相关指标均可得到一定程度改善,是改善新生儿的临床症状、减少住院时间的有效措施之一[13]。本研究也证实,头罩/鼻导管吸氧治疗SNP患儿的总有效率为75.76%,是一种有效辅助通气治疗措施,但其整体疗效仍有待提高。
近年来,经鼻CPAP 在重症肺炎治疗方面的作用越来越受到临床重视。作为一种无创通气方法,经鼻CPAP通过对有自主呼吸的患儿施以一定的气道内正压,可刺激萎陷的肺泡再次打开,同时能防止气道萎陷,改善肺功能的残气量,提高肺部的顺应性,显著增强氧合作用,从而缓解依靠常规吸氧不能改善的低氧血症,并可有效避免患儿因长期吸入较高浓度的氧可能诱发氧中毒[14]。本研究发现,经鼻CPAP 治疗SNP患儿的总有效率高达93.94%,明显高于头罩与鼻导管吸氧治疗SNP 患儿的75.76%,与雷喜梅[15]报道的93.48%相近,进一步证实经鼻CPAP 治疗SNP 患儿的疗效显著。
本研究进一步探讨经鼻CPAP对SNP患儿呼吸功能、心功能的影响,结果证实,治疗1 d、3 d、7 d 后,CPAP 组患儿的PEF、TEF25%、LVEF、E/A、CI 明显高于常规吸氧组,差异均有统计学意义(P<0.05),表明经鼻CPAP 在改善SNP 患儿呼吸功能、心功能方面同样具有显著优势。笔者认为,SNP 患儿肺泡缺氧可引起肺动脉收缩反应增加,从而提高肺动脉压力,肺动脉的压力升高可显著增加右心室的射血阻力,加之肺炎时期心肌细胞处于缺血缺氧状态,其能量代谢降低,导致发生心肌收缩-兴奋功能障碍,最终引起心功能降低,甚至引起心力衰竭。因此改善呼吸功能、心功能指标,也是改善患儿预后的关键。而经鼻CPAP 可通过提高肺的通气换气作用,明显增强患儿呼吸功能,有效缓解肺泡缺氧,降低肺动脉压力,减轻因肺动脉高压引发的右心室的射血阻力增大,同时能增加心肌细胞的血氧含量,增强心肌细胞代谢功能,进而保护患儿的心肌细胞,改善患儿心功能[16]。
本研究结果还证实,治疗1 d、3 d、7 d 后,CPAP组患儿的PaO2、OI 明显高于常规吸氧组,PaCO2明显低于常规吸氧组,差异均有统计学意义(P<0.05),表明经鼻CPAP可有效改善SNP患儿的血气指标。因为新生儿的肺组织尚未发育成熟,呼吸储备能力较差,肺炎发生后,患儿多伴有缺氧症状[17]。而经鼻CPAP 能够维持肺泡正压,维持肺泡扩张,促进肺泡气体交换,同时能有效稳定胸廓结构,减少肺损伤,保护肺功能[18],从而改善通气功能,有效提高PaO2、OI,减低PaCO2,改善患儿血氧状态,促进患儿症状改善,同时降低CO2潴留等并发症发生率。且经鼻CPAP 操作简单,对新生儿气道损伤较轻,有助于减轻鼻黏膜损伤,促进患儿尽快恢复。本研究结果显示,治疗期间,CPAP 组并发症发生率明显低于常规吸氧组,差异有统计学意义(P<0.05),进一步证实经鼻CPAP是一种安全可靠的辅助治疗方案。需要注意的是,经鼻CPAP 辅助通气过程中维持良好加温湿化处理对保障治疗效果具有重要意义,给氧过程中需保持气温在35 ℃左右,维持呼吸道湿度,有助于痰液稀释、排出,保证患儿的呼吸道畅通。
综上所述,与头罩/鼻导管吸氧比较,经鼻CPAP治疗SNP 的疗效更加显著,能进一步改善患儿的呼吸功能、心功能和血气指标,有助于患儿快速康复,且并发症较少,安全性更高,具有较高临床应用价值。但本研究为单中心研究,存在样本量较少的不足,研究结果可能存在一定偏倚,仍需通过多中心、大样本研究进一步验证。

