注射用重组人白介素-2 联合化学治疗对三阴性乳腺癌临床疗效及安全性研究
沙莎,杨秋敏
商丘市第一人民医院,河南 商丘 476100
乳腺癌为目前威胁女性生命安全的头号杀手,三阴性乳腺癌即指经病理检查后,癌症组织中雌激素受体(ER)、孕激素受体(PR)以及人表皮生长因子受体-2(HER-2)均为阴性的发病类型。与普通乳腺癌患者相比,此类患者病灶早期易发生转移,普遍预后较差,且此类患者对现阶段临床针对乳腺癌常见的内分泌治疗及靶向治疗均不敏感。除实施手术切除原发病灶外,采取积极化疗方案治疗也是抑制其病情复发、病灶转移的重要手段[1-2]。乳腺癌患者病灶易累及胸膜,多数患者在接受放化疗期间发生腔内恶性积液的风险较高,此并发症可对患者治疗效果及预后产生不利影响。有学者[3-4]指出,通过腔内灌注生物反应调节剂对增强机体免疫功能及胸膜屏障功能均有重要意义。注射用重组人白介素-2(rhIL-2)为一种外源性淋巴因子,可通过活化T 细胞功能而对机体免疫调节产生重要介导作用,本研究主要探讨rhIL-2 联合化学治疗对三阴性乳腺癌的临床效果及用药安全性。
1 资料与方法
1.1 一般资料
本研究为前瞻性研究,纳入2021 年1 月至2022 年5 月期间商丘市第一人民医院收治的123 例三阴性乳腺癌患者为研究对象,采用随机数字表法将患者分为对照组(61 例)和干预组(62 例)。对照组中患者年龄(60.36±5.11)岁,年龄范围48~72 岁;病理分期:中期21 例、晚期40 例;病理分型:11 例为免疫调节型(IM)、20 例为腔面雄激素受体型(LAR)、20 例为间质型(MES)、10 例为底样及免疫抑制型。干预组中患者年龄(61.25±5.36)岁,年龄范围50~70 岁;病理分期:中期20 例、晚期42 例;病理分型:10 例为免疫调节型(IM)、21 例为腔面雄激素受体型(LAR)、20例为间质型(MES)、11 例为基底样及免疫抑制型。两组患者一般资料差异无统计学意义(P>0.05)。本研究经商丘市第一人民医院医学伦理委员会批准。
(1)纳入标准:①符合《2021 年中国临床肿瘤学会(CSCO)乳腺癌诊疗指南》[5]中三阴性乳腺癌的诊断要点;②经影像学检查确认存在相关病灶;③经临床评估预计生存周期均在6 个月以上;④符合化疗指征;⑤均已知悉此次研究试验内容,同意且自愿参与本次研究,患者及其近亲属签署知情同意书。
(2)排除标准:①自身存在血小板功能障碍或贫血症状者;②有其他感染性疾病或免疫功能缺失者;③已知对研究所用药物存在过敏史者;④参与本研究前3 个月确认存在出血性疾病或凝血功能异常者;⑤依从性差,不愿配合完成研究者。
1.2 方法
对照组接受三阴性乳腺癌标准化疗方案治疗,具体如下:化疗前1 d 予以患者口服4.5 mg 地塞米松片预防过敏,持续服用3 d,并予以口服盐酸格雷司琼片防治呕吐,1 mg/次;首日按75 mg/m2经静脉滴注多西他赛注射液,按30 mg/m2剂量经静脉滴注洛铂注射液,连续治疗21 d 为1 个周期,持续治疗3 个周期后评估疗效,每次化疗结束需检测肝肾功能及血常规指标。
干预组在对照组治疗基础上应用rhIL-2(上海华新生物高技术有限公司,国药准字S10970041,规格:20 万IU/瓶)配合治疗,疗法如下:取50万IU 加入20 mL 生理盐水溶解稀释后经腔内注射,2 次/周,连续用药2 周。
1.3 观察指标
1.3.1 近期疗效 于治疗前、治疗后检测并对比两组患者的T 淋巴细胞因子变化情况,检测指标包括CD3+、CD4+、CD4+/CD8+,检测样本为抗凝离心后的2 mL 外周静脉血清,检测设备为美国BECKMAN COULTER 公司提供的AU5800 型全自动生化分析仪,检测方法为酶免法。参考实体肿瘤疗效评估标准(RECIST1.1)[6],应用CT 检查患者治疗前后的靶病灶改善情况,以靶病灶最大直径和为基数,若治疗后直径和较基线水平减小>30%时判定为完全缓解(CR),较基线水平减小20%~30%时判定为部分缓解(PR),若直径和较基线水平为增加或减少则判定为病情稳定(SD),较基线水平直径和有增长时判定为疾病进展(PD);取CR、PR 之和百分比为客观缓解率(ORR),取CR、PR、SD 之和百分比为疾病控制率(DCR)。
1.3.2 远期生存质量 随访期间,记录并对比两组患者的无进展生存期(PFS)、总生存期(OS)。PFS指患者进入随机分化起,由任何原因引起病灶恶化或病情进展的生存周期,OS 指患者指从随机化开始至(因任何原因)死亡的生存周期[7]。统计并对比两组患者随访期间恶性积液发生情况,主要包括胸腔积液、腹腔积液和心包积液等三种。两组随访时间均为8 个月。
1.4 统计学方法
数据均采用软件SPSS 22.0 处理,计数资料以例(%)表示,行χ2检验;计量资料以表示,行t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 近期疗效
2.1.1 治疗前后免疫功能比较 治疗前,两组患者的免疫功能差异无统计学意义(P>0.05);治疗后,干预组的CD3+、CD4+、CD4+/CD8+均高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后的免疫功能比较()
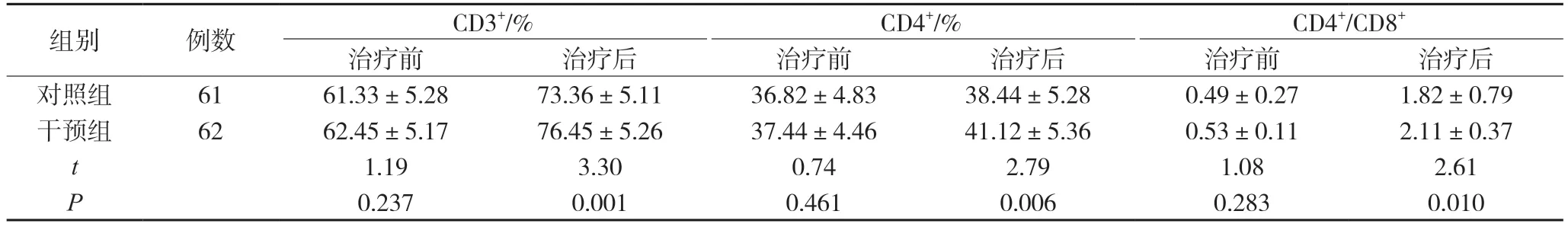
表1 两组治疗前后的免疫功能比较()
2.1.2 治疗后病灶改善情况比较 治疗后,干预组的ORR、DCR 均高于对照组,差异有统计学意义(P<0.05),见表2。
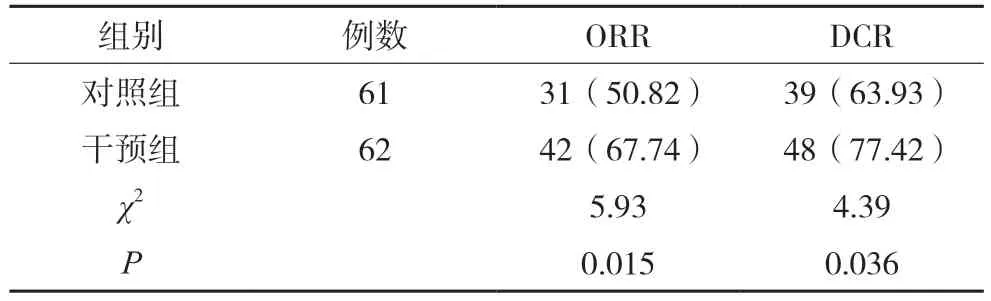
表2 两组治疗后病灶改善情况比较[例(%)]
2.2 远期生存质量
2.2.1 生存周期比较 随访期间,干预组的PFS、OS均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组生存周期比较() 月
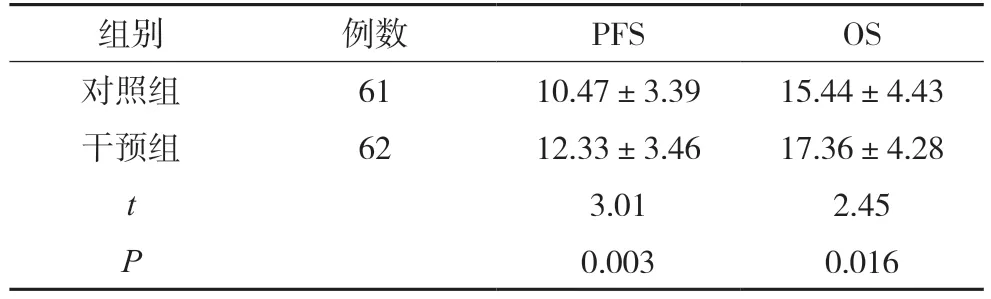
表3 两组生存周期比较() 月
注:PFS.无进展生存期;OS.总生存期。
2.2.2 恶性积液发生率比较 随访期间,干预组的恶性积液发生率8.06%(5/62)低于对照组19.67%(12/61)差异有统计学意义(P<0.05),见表4。
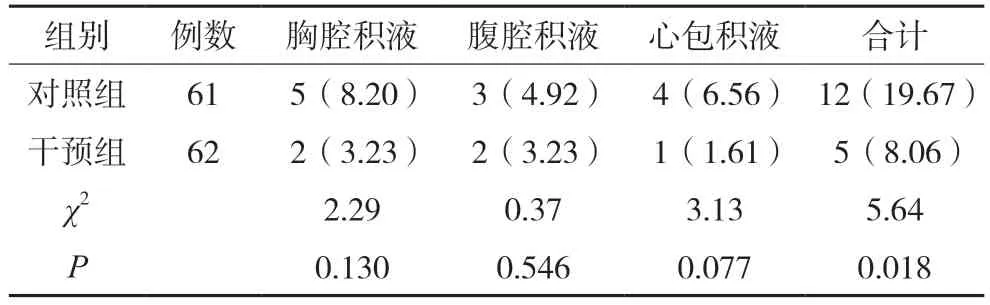
表4 两组恶性积液发生率比较[例(%)]
3 讨论
乳腺癌在目前女性恶性肿瘤中发病率居首位,据相关研究[8]数据显示,此病在全球范围内发病率超25%,其中约有15%~20%患者经病理证实为三阴性乳腺癌。与普通乳腺癌相比,此类型患者的病灶易发生早期转移,即便接受积极手术干预后,其病情复发风险仍处于较高水平。对于三阴性乳腺癌患者来说,现有的分子靶向治疗及内分泌治疗的临床效果并不理想,传统的放化疗可一定程度上延长患者生存周期,但治疗期间发生的恶性积液等症状仍可对其生存质量产生不利影响[9]。因免疫功能失调,三阴性乳腺癌患者体内IL-2 均为低水平表达,患者体内的肿瘤细胞可逃脱免疫监视,在体内大量增殖、生长[10]。补充外源性生物调节剂是目前针对此类患者进行免疫治疗的新靶点,通过腔内注射rhIL-2 可一定程度上增强机体免疫功能,对促使T淋巴细胞生长、增殖、分化均有积极作用[11]。
本研究结果显示,干预组经应用rhIL-2 配合化疗后,患者的CD3+、CD4+、CD4+/CD8+百分比均高于对照组(P<0.05),提示该组对应的免疫功能优于对照组。IL-2 为一种可对机体免疫系统产生正向调节作用的细胞因子,在免疫细胞的增殖、分化中有重要介导作用。其可通过与IL-2 受体(IL-2R)紧密结合而活化细胞质内部多种蛋白质酪氨酸激,从而影响细胞增殖及基因转录的有信号通路。T 淋巴细胞可有效反应机体免疫功能,而IL-2 可通过活化NK 细胞来增强其对于细胞毒性的抵御能力,以及对于肿瘤细胞的杀伤能力[12]。故本研究干预组通过应用外源性rhIL-2 配合化疗后机体免疫功能得到明显提升。研究[13]指出,通过配合免疫治疗可一定程度上增强化疗效果,通过应用外源性IL-2 对癌症患者进行免疫治疗后,可有效提高病灶缓解率,与本研究结果近似。本研究中,干预组治疗后的ORR、DCR 均高于对照组。rhIL-2 易溶于水,因其分子量较大而不易突破胸腔屏障。经腔内注射此药后可与胸腔内肿瘤密切接触,以此有效杀灭肿瘤细胞,从而增加患者临床获益,延长其生存周期。故干预组随访期间的PFS、OS 均高于对照组(P<0.05)。恶性积液是各类恶性肿瘤患者接受放化疗期间较为常见的并发症之一,除可对其治疗效果产生不利影响外,也可对患者生命安全产生严重威胁。IL-2 腔内浓度峰值较高、持续时间较长,其药物清除率较体循环更慢,经腔内注射本品后,可与胸膜持续接触并产生一定硬化胸膜的效果,对防治胸腔积液及其他恶性积液均有积极作用[14]。故干预组随访期间的恶性积液发生率8.06%(5/62)低于对照组19.67%(12/61)(P<0.05)。相关研究[15]表示,外源性IL-2 对防治恶性肿瘤患者的恶性积液有重要作用,通过应用IL-2 配合顺铂等化疗药物治疗恶性腹腔积液后结果显示,干预组的生活质量改善率明显优于对照组(80.00%比60.00%),提示IL-2 可实现对恶性积液的有效防治,与本研究相关结论近似。
综上所述,采用rhIL-2 配合化学治疗可增强三阴性乳腺癌患者的治疗效果,对促进患者病灶改善、增强机体免疫功能并增加患者临床获益均有积极意义,经腔内注射rhIL-2 还可实现对恶性积液的有效防治。

