巨大儿对孕产妇及新生儿的影响
黄阳琴


【摘要】 目的 探讨巨大儿对孕产妇及新生儿的影响。方法 选择医院2020年4月- 2022年6月分娩正常体重新生儿的产妇55例为对照组,另选分娩巨大儿的产妇55例为巨大儿组。对比两组产妇分娩方式、孕妇血脂水平、孕妇产后并发症发生率、新生儿并发症发生率和新生儿Apgar评分。结果 巨大儿组产妇剖宫产率为89.09%,高于对照组38.18% ,差异有统计学意义(P<0.05)。巨大儿组产妇总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL)水平均高于对照组,高密度脂蛋白(HDL)水平低于对照组,差异有统计学意义(P<0.05)。巨大儿组产后并发症发生率为16.36%,高于对照组3.64%,差异有统计学意义(P<0.05)。巨大儿组产后1、5、10min新生儿Apgar评分均低于对照组,差异有统计学意义(P<0.05)。结论 巨大儿会增加剖宫产的概率,影响孕产妇的脂代谢,增加产妇及新生儿并发症的风险,降低新生Apgar评分,不利于母婴身体健康。
【关键词】 巨大儿;剖宫产;并发症;血脂
中图分类号 R714.5 文献标识码 A 文章编号 1671-0223(2023)17--03
巨大儿是指在任何孕周胎儿体重≥4000克,属于妊娠期并发症之一。巨大儿易加重产妇身体负担,增加分娩难度或导致胎儿宫内窘迫或发生窒息。巨大儿多因产妇妊娠期营养摄入过多、运动较少等因素引起。若采取自然分娩方式,易造成产妇软产道裂伤甚至子宫破裂、尿瘘粪瘘,产后大出血,新生儿常需手术助产,引起颅内出血、锁骨骨折、臂丛神经损伤、新生儿窒息等现象,危及母婴生命安全[1]。因此,分娩时多采用剖宫产术取出胎儿,但剖宫产术手术创伤性较大,术后出现并发症的风险要高于自然分娩产妇,不利于产妇恢复。本研究探讨巨大儿对孕产妇及新生儿的影响。现报告如下。
1 对象与方法
1.1 调查对象
将医院2020年4月- 2022年6月分娩新生儿的产妇为调查对象,选择其中分娩正常体重新生儿的产妇55例为对照组,另选择分娩巨大儿的产妇55例为巨大儿组。对照组年龄23~42岁,平均27.47±2.63岁;孕周36~41周,平均38.61±1.34周;初产妇28例,经产妇27例。巨大儿组年龄22~41岁,平均27.45±2.61岁;孕周37~40周,平均38.63±1.32周;初产妇26例,经产妇29例。两组产妇上述资料比较,差异无统计学意义(P>0.05)。本研究通过医院伦理委员会批准。
1.2 资料收集及方法
(1)分娩方式:包括自然分娩及剖宫产。
(2)孕妇血脂水平:采血,经3000r/min作离心处理后,分离血清、血浆。取血清采用贝克曼AU5800全自动生化分析仪测定总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)水平。
(3)母婴并发症:包括产后发生产后出血、软产道裂伤、阴道前后壁膨出以及新生儿出现呼吸窘迫、窒息。
(4)新生儿Apgar评分:产后1、5、10min对新生儿进行Apgar评分。Apgar评分标准分为5项。①心跳次数0次(0分);<100次/min(1分);≥100次/min(2分)。②呼吸0次(0分);呼吸浅表,哭声弱(1分);呼吸正常,哭声响亮(2分)。③肌张力松弛(0分);四肢屈曲(1分);四肢活动良好(2分)。④喉反射无反应(0分);有轻微动作,无哭声(1分);活动明显,有哭声(2分)。⑤皮肤颜色泛紫或惨白(0分);躯干红,四肢泛紫(1分);全身红润(2分)。总分为10分,得分越高,说明健康状况越好。
1.3 数据分析方法
运用SPSS 26.0统计学软件分析处理数据,计数资料计算百分率(%),组间率比较采用χ2检验;计量资料符合正态分布用“均数±标准差”表示,组间均数比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇分娩方式比较
巨大儿组产妇剖宫产率为89.09%,低于对照组的38.18%,差异有统计学意义(P<0.05),见表1。
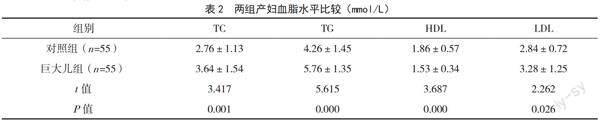
2.2 两组产妇血脂水平比较
巨大儿组TC、TG、LDL水平均高于对照组,HDL水平低于对照组,差异有统计学意义(P<0.05),见表2。
2.3 两组产妇产后并发症发生率比较
巨大儿组产妇产后并发症发生率为16.36%,高于对照组的3.64%,差异有统计学意义(P<0.05),见表3。
2.4 两组新生儿Apgar评分比较
巨大儿组产后1、5、10min新生儿Apgar评分均低于對照组,差异有统计学意义(P<0.05),见表4。
3 讨论
新生儿的发育与母体健康状态密不可分,产妇体重变化、合并妊娠期并发症、胎盘激素异常等因素均可造成巨大儿。赵红梅等[2]学者提出,产妇妊娠期体重增加超过20kg时,会增大巨大儿发生的风险。当产妇患有妊娠期糖尿病时,血糖含量处于持续高峰阶段,会造成糖代谢异常,摄入的蛋白质及脂肪无法正常吸收代谢,从而增大巨大儿风险。妊娠期,胎儿在宫腔中的养分是由胎盘输送的,胎盘可分泌内皮素、脂联素等多种激素,对胎儿生长、发育及生理功能起调控作用,当母体内糖代谢异常,会过度分泌糖皮质激素,则易造成胎盘功能紊乱,从而增加巨大儿产生的概率。根据其体重分布可分为体质型、代谢型,体质型主要是因营养过剩所致,胎儿表现仅为体重较大,生长发育无异常,但易造成难产,危害母体生命安全[3-4]。代谢型主要是因母体妊娠期患有糖尿病,且血糖未得到有效控制,从而造成巨大儿,该类胎儿器官明显增大,且腹围、胸围要高于头围,属于病态发育,危险系数更高[5]。
剖宫产是经腹壁切开子宫取出已成活胎儿、胎盘等附件的手术方式,适用于骨盆狭窄或畸形、宫颈瘢痕、产力不足、妊娠期合并严重心脏病、糖尿病、甲亢等疾病的产妇,此外,也适用于胎儿宫内窘迫、过期妊娠、巨大儿等,可有效保障胎儿及产妇生命安全。剖宫产术可避免自然分娩中突发状况,对产妇产道无影响,是解决难产、高危产的重要手段。但该术式创伤性较大,产后产妇易出现出血、感染、栓塞、麻醉意外等并发症,恢复时间较长,恢复不佳可造成后续出现盆腔炎、子宫内膜异位症等并发症,新生儿可出现湿肺、窒息、呼吸窘迫综合征等并发症,影响新生儿正常生长发育。
本研究结果显示,巨大儿组剖宫产率高于对照组,提示巨大儿可增加剖宫产的概率。这是由于巨大儿体积较正常新生儿大,入盆阶段头围过大、肩部宽于头围等因素无法与骨盆贴合,从而延长产程、增加顺转剖的概率。
本研究巨大儿组TC、TG、LDL水平均高于对照组,HDL水平低于对照组,提示巨大儿可造成产妇出现高血脂。这主要与产妇食物摄入量过多、体重过高、脂代谢不佳有关,或产妇若合并高血糖将会影响脂代谢出现高血脂现象,分娩时易增加心血管疾病如高血压、动脉粥样硬化的风险。
有相关研究表明,巨大儿发生窒息概率可达16.00%,新生儿病死率可达7.20%[6]。王琛琛等[7]研究指出,巨大儿产后可造成产妇出现大出血、阴道损伤等现象,新生儿娩出期间可出现窒息、呼吸窘迫等并发症。这是由于巨大儿经产道娩出时,导致宫颈、阴道、会阴出现撕裂伤,造成腹膜后血肿、阔韧带血肿,对产道损伤较大。分娩时盆底组织过度拉伸,可增大子宫脱垂的发生。此外,巨大儿会造成子宫过度膨胀、子宫过度伸展,产后子宫收缩乏力,引起产后出血,严重者可致产妇出现贫血,甚至休克。巨大儿在分娩期间,头部娩出后胎肩以下部位易嵌顿在产道内,无法自主呼吸,会增加胎儿呼吸窘迫风险,危及胎儿生命。本研究与上述观点一致。
据不完全数据统计,巨大儿产生肩难产的概率为3.00%~14.00%,后续发育中出现臂丛神经损伤概率可高达10.00%以上[8]。新生儿Apgar评分内容包含对新生儿肌张力(activity)、脉搏(pulse)、对刺激的反应(grimace)、肤色(appearance)、呼吸(respiration)的评估,其命名方式也取于上述内容首字母,该评分可判定新生儿生理状态,提高生存率[9]。本研究结果显示,巨大儿组产后1、5、10min新生儿Apgar评分低于对照组,提示巨大儿可降低新生儿Apgar评分。这是由于巨大儿增加了肩难产的概率,延长产程,增加新生兒出现窒息、呼吸困难的概率,从而影响新生儿生理状态。
孕妇在妊娠期间,适当补充营养,减少高热量、高脂肪、高糖类食物的摄入,适当运动,保持自身及胎儿体重匀速增加,定期进行产检,密切观察胎儿生长情况,当生长过速时,及时查看体内糖代谢指数,防止糖尿病的产生,必要时对胎儿心脏进行检测,排查是否存在发育畸形,及时进行干预治疗。产科应定期组织来院产妇进行孕期保健课程学习,增加产妇对妊娠的认知,及时评估产妇身体状况,预防巨大儿产生。妊娠中期及时预估胎儿体重,根据体重指标,指导产妇进行饮食控制、运动,降低巨大儿发生率。李红[10]提出,对妊娠期糖尿病孕妇实行模块化营养干预,可有效控制其血糖,减少巨大儿的发生。
综上所述,巨大儿可增加剖宫产率,产妇及新生儿产后并发症发生率较高,影响新生儿后续生长发育,因此及时规避巨大儿的发生,可降低以上风险,改善妊娠结局。
4 参考文献
[1] 饶翀,宋英娜,肖新华,等.基于孕中期代谢相关因素的巨大儿风险评估模型的建立[J].中华糖尿病杂志,2021,13(9):859-864.
[2] 赵红梅,刘军,王芳,等.正常糖耐量孕妇孕前体质量指数及孕期体重增长对新生儿体重的影响[J].中国计划生育和妇产科,2021,13(5):59-62.
[3] 贾利萍.巨大儿发生的相关危险因素分析[J].中国药物与临床,2021,21(18):3093-3094.
[4] 樊炳娟,王丹,曲晓芹.妊娠期糖尿病并发巨大儿产妇胎盘质量、胎盘组织超微结构及自噬相关信号通路变化[J].中国计划生育学杂志,2022,30(8):1848-1851.
[5] 张婷.孕妇体重与妊娠期糖代谢异常及巨大儿的相关性分析[J].贵州医药,2022,46(7):1087-1088.
[6] 章琳,周晓辉,葛欣,等.妊娠期糖尿病患者孕早期血清ficolin-3,ADP,PAPP-A表达与糖脂代谢以及预测母婴结局价值[J].中国计划生育学杂志,2021,29(12):2551-2556.
[7] 王琛琛,陈薇,丁其培,等.妊娠期糖尿病孕妇分娩巨大儿的危险因素分析[J].中国计划生育学杂志,2022,30(11):2647-2651.
[8] 陆颖,尤爱军,吴嘉涵.阴道分娩中肩难产发生的危险因素及旋后肩法的干预效果评价[J].中华全科医学,2021,19(6):969-971.
[9] 廖镇宇,刘亚莉,黄瑞文.Apgar评分对新生儿神经发育及体格发育的影响[J].实用预防医学,2021,28(10):1245-1247.
[10] 李红.模块化营养干预对妊娠期糖尿病孕妇血糖控制达标率的影响[J].山西医药杂志,2021,50(4):676-678.
[2023-03-21收稿]

