腹型过敏性紫癜患儿血清I-FABP、G-17、Tim-3 的表达及其临床意义
张智勇
过敏性紫癜(HSP)是儿科常见病,主要是由免疫性复合物引起的小血管炎,表现为皮肤紫癜、关节、肠道及肾脏小血管的炎症和出血[1]。HSP 根据临床症状可分为腹型、单纯皮肤型、关节型、混合型及肾型等,其中以单纯皮肤紫癜为主[2]。腹型HSP 中有近1/4 的患儿先出现腹痛症状,后出现紫癜,常被误诊,延误治疗[3]。血清肠型脂肪酸结合蛋白(I-FABP)参与炎性疾病及肠组织缺血缺血损伤,可能与腹型HSP的发生相关[4];促胃液素(G-17)水平表达异常表明胃肠黏膜功能出现障碍[5];T 细胞免疫球蛋白及黏蛋白域分子3(Tim-3)参与机体内Th1/Th2 及Th17/Treg细胞平衡调节,有效反映机体内免疫炎症反应[6]。目前,临床上关于血清I-FABP、G-17、Tim-3 水平在腹型HSP 疾病中所起的作用研究鲜有报道。本研究以腹型HSP 患儿为研究对象,探讨血清I-FABP、G-17、Tim-3 水平变化及其临床意义,现报道如下。
1 资料与方法
1.1 一般资料 选取2015 年1 月至2021 年1 月长兴县中医院收治的44 例腹型HSP 患儿为研究对象(研究组),44 例单纯皮肤型HSP 患儿为单纯皮肤型组,另选取同时期来本院门诊进行健康咨询的健康儿童44 例为对照组。纳入标准:(1)研究组患儿均符合腹型HSP诊断标准,单纯皮肤型组符合单纯皮肤型HSP诊断标准,仅表现为皮肤紫癜[7];(2)首次发病;(3)年龄18 个月~9 岁;(4)患儿家属均自愿签署知情同意书。排除标准:(1)近期接受糖皮质激素或免疫抑制剂类药物治疗;(2)其他疾病引起的急腹症;(3)混合型过敏性紫癜;(4)合并有心、脑、肝、肾等重要脏器功能障碍者;(5)合并有系统性红斑狼疮。本研究获得长兴县中医院医学伦理委员会批准。
1.2 方法 收集可能影响腹型HSP 发生的相关因素,包括性别、年龄、呼吸道感染史、消化道感染史、海鲜过敏史、体质量指数(BMI)、中性粒细胞/淋巴细胞比值(NLR)、I-FABP、G-17、Tim-3、C 反应蛋白(CRP)、单核细胞/淋巴细胞比值(MLR)、白细胞计数(WBC)、白蛋白(ALB)及纤维蛋白原(FIB)等。研究组、单纯皮肤型组患者入院后2 d取外周肘静脉血4 ml,对照组于来院咨询当日取外周肘静脉血4 ml。血清I-FABP、G-17、Tim-3 水平采用酶联免疫吸附法检测,试剂盒均购于上海研尊生物科技有限公司。
1.3 观察指标(1)记录3 组基线资料;(2)记录3 组血清I-FABP、G-17、Tim-3 水平;(3)紫癜症状评分:参考程凯等[8]的方法,从患儿紫癜分布、腹痛、关节痛、尿常规镜检等4 个方面评估,各方面评分相加为总分。
1.4 统计方法 采用SPSS 26.0 软件进行数据分析,计量资料以均数±标准差表示,采用单因素方差分析和独立样本t 检验;计数资料采用2检验;Logistic 多因素回归分析影响腹型HSP 发生的危险因素;采用ROC曲线分析各指标诊断效能,相关性分析采用Pearson相关性分析法。P<0.05 表示差异有统计学意义。
2 结果
2.1 3 组基线资料比较 3 组性别、年龄、呼吸道感染史、消化道感染史、海鲜过敏史、BMI、WBC、ALB及FIB 差异均无统计学意义(均P >0.05)。研究组NLR、CRP、MLR 水平均高于对照组、单纯皮肤型组(均P <0.05),单纯皮肤型组NLR、CRP、MLR 水平均高于对照组(均P <0.05),见表1。
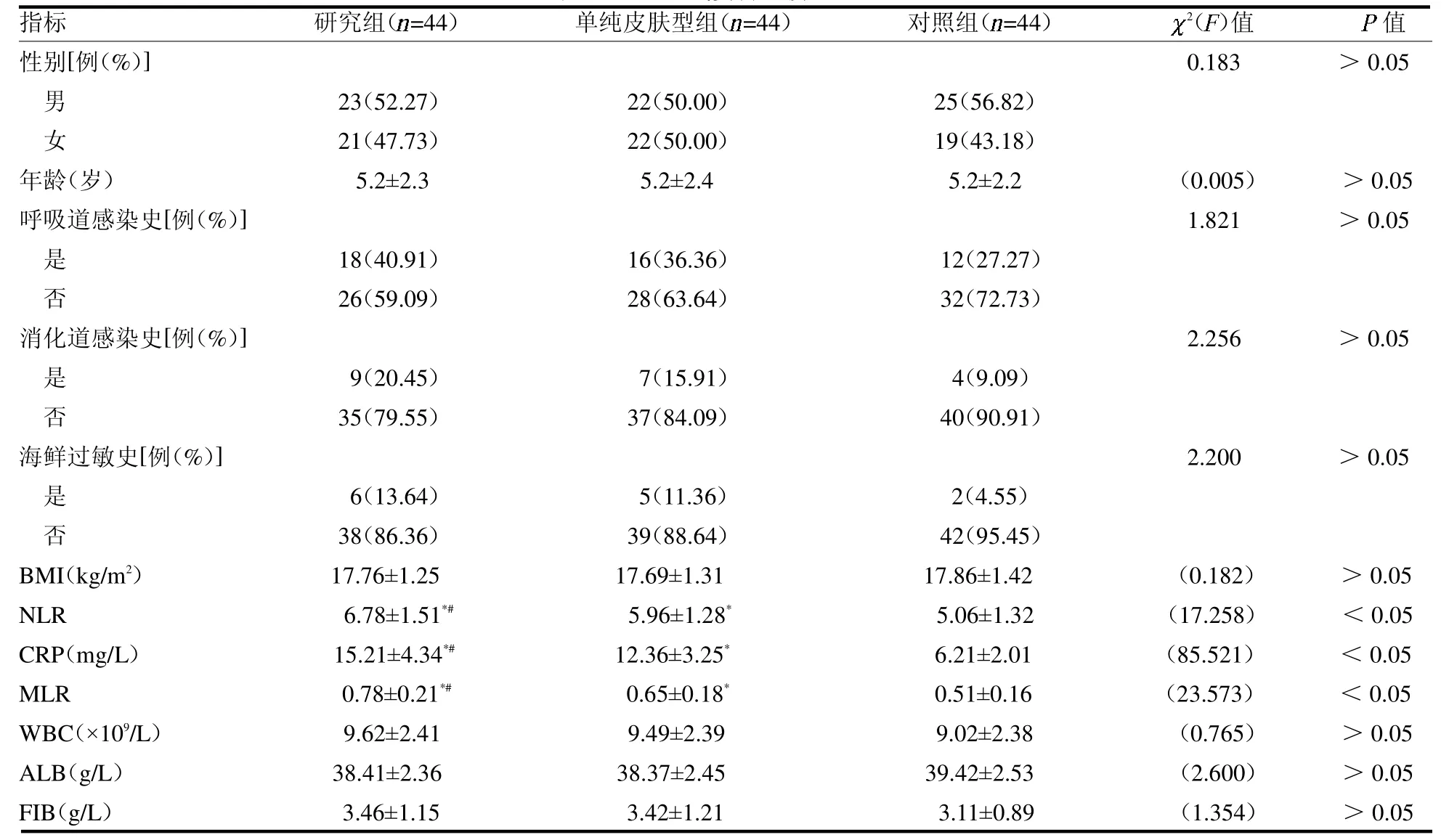
表1 3 组基线资料比较
2.2 3 组血清I-FABP、G-17、Tim-3 水平比较 研究组血清I-FABP、Tim-3 水平高于对照组、单纯皮肤型组(均P <0.05),G-17 水平低于对照组、单纯皮肤型组(P <0.05)。对照组血清血清I-FABP、G-17、Tim-3 水平与单纯皮肤型组差异均无统计学意义(t=1.708、1.396、1.761,均P >0.05),见表2。

表2 3 组血清I-FABP、G-17、Tim-3 水平比较
2.3 影响腹型HSP 发生的危险因素分析 以腹型HSP 的发生为因变量(Y),将表1、表2 中有统计学意义的因素作为自变量(X),进行Logistic回归分析,结果显示CRP、I-FABP、G-17 及Tim-3 水平异常是影响腹型HSP 发生的危险因素(均P <0.05),见表3。2.4 血清I-FABP、G-17、Tim-3 水平对腹型HSP 的诊断价值 ROC 曲线显示,血清I-FABP、G-17、Tim-3 水平联合检测诊断腹型HSP 的敏感度、ROC曲线下面积(AUC)分别为均高于血清I-FABP、G-17、Tim-3 水平单独诊断(均P <0.05)。见图1、表4。2.5 血清I-FABP、G-17、Tim-3 水平与患儿紫癜症状评分的相关性 研究组患儿紫癜症状评分为(4.24±1.31)分,Pearson 相关性分析血清I-FABP、Tim-3 水平与患儿紫癜症状评分均呈正相关(r=0.402、0.389,均P <0.05);血清G-17 水平与患儿紫癜症状评分呈负相关(r=-0.354,P <0.05)。
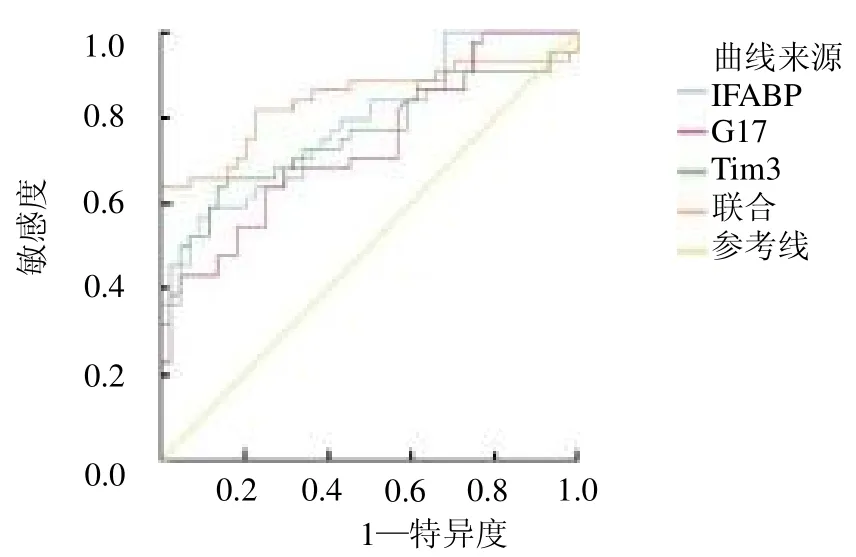
图1 血清I-FABP、G-17、Tim-3 水平诊断腹型HSP 的ROC 曲线
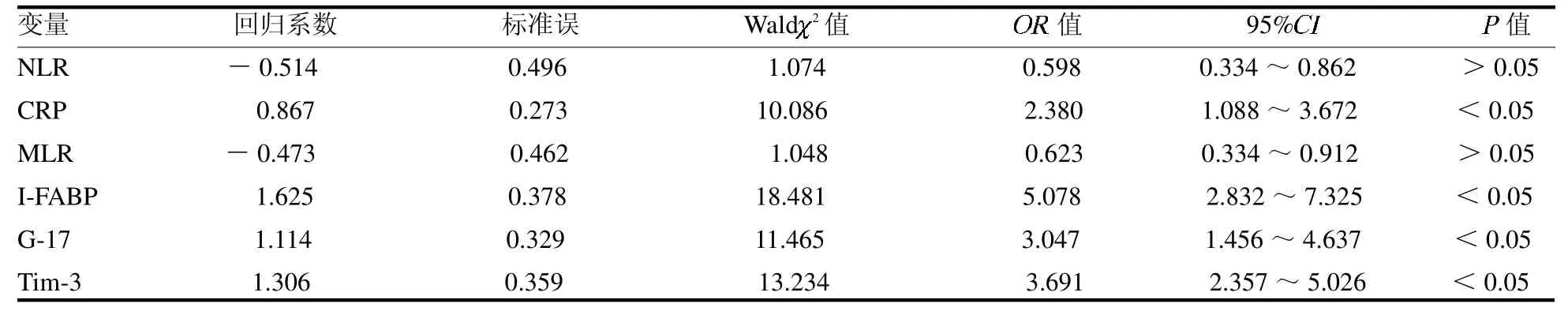
表3 多因素分析影响腹型HSP 发生的危险因素

表4 血清I-FABP、G-17、Tim-3 水平对腹型HSP 的诊断价值
3 讨论
现有研究显示[10]腹型HSP 的误诊率高达36.51%,其常被诊断为其他内科疾病或外科急腹症。目前临床上多采用胃镜检查结果用于诊断腹型HSP,但该方式是一种侵入性检查,在腹型HSP的诊断中受限。因此,寻找灵敏度高、准确性高的生化标志物诊断腹型HSP 方法成为临床医生关注重点。
I-FABP 是反映肠道屏障功能的生化标志物,其在血液中的水平越高,肠组织发生损伤越严重[4]。G-17 是一种多肽类激素,具有刺激胃酸分泌、有促进胃黏膜细胞分化与增殖的作用,进而调节胃肠运动,其水平越低,表明胃黏膜损伤越严重[5]。Tim-3 主要表达在单核细胞、NK细胞、CD8+T淋巴细胞中,是重要的负性免疫调节因子,其表达水平可有效反映机体内免疫功能状态[6]。本研究结果显示研究组血清I-FABP、Tim-3 水平均高于对照组、单纯皮肤型组,G-17 水平均低于对照组、单纯皮肤型组,表明血清I-FABP、G-17、Tim-3 水平可能参与腹型HSP 的发生。同时,多因素分析显示CRP、I-FABP、G-17、Tim-3 水平异常是影响腹型HSP 发生的危险因素(均P <0.05),则表明免疫炎症反应失衡及消化道黏膜病变与腹型HSP 的发生关系密切,可用于腹型HSP 的评估。此外,本研究结果还显示腹型HSP 的发生易受CRP 水平的影响,故对于CRP 水平异常升高的患儿应引起足够的重视。ROC 曲线显示,血清I-FABP、G-17、Tim-3 水平联合检测诊断腹型HSP的敏感度、AUC 分别为86.40%、0.841,均高于血清I-FABP、G-17、Tim-3 水平单独诊断。提示血清IFABP、G-17、Tim-3 水平联合检测对腹型HSP 具有较高的诊断价值。分析原因:血清I-FABP、G-17 水平可有效反映腹型HSP 患儿消化道黏膜损伤情况,而Tim-3 水平可有效反映此类患儿体内炎症反应状态,三者联合检测更能全面反映腹型HSP 患儿身体情况,从而提高对腹型HSP 的诊断效能。同时本研究还观察了血清I-FABP、Tim-3 水平与腹型HSP 患儿病情严重程度的相关性,结果显示血清I-FABP、Tim-3 水平与患儿紫癜症状评分呈正相关,血清G17水平与患儿紫癜症状评分呈负相关(均P <0.05)。这表明血清I-FABP、Tim-3 水平越高、G-17 水平越低,腹型HSP 患儿病情越严重,提示血清I-FABP、G-17、Tim-3 水平可用于腹型HSP 患儿病情进展的评估。

