耳穴埋豆联合提肛运动对老年直肠癌患者腹腔镜低位保肛术后肛门功能的影响
王妮 张默然 贺屹巍 王双 陈燕京 桂晗晔 张艳玲
(河北省中医院,河北 石家庄 050000)
腹腔镜低位保肛术是治疗老年直肠癌的重要手段之一,可以保留患者正常排便功能,改善生活质量,且极大减轻患者的精神负担〔1,2〕。但手术操作会损伤患者肛门,导致术后早期患者肛门感觉功能异常、控便能力下降,可表现为排便频繁、大便失禁等症状,给患者带来巨大困扰〔3,4〕。因此,寻找改善老年直肠癌患者腹腔镜低位保肛术后肛门功能的有效方法具有重要意义。有研究指出,提肛运动可提高患者盆底肌功能,促进肛门功能恢复,但患者只依靠此训练并不能使排便控便能力完全恢复正常〔5〕。耳穴埋豆是耳穴疗法的一种常见操作,其利用耳穴与各个经络、脏腑关联的反应点,可起到疏通经络、运行气血等功效,对于肛门功能改善也具有一定效果〔6〕。本研究探讨两者联合对老年直肠癌患者腹腔镜低位保肛术后肛门功能的影响。
1 资料与方法
1.1一般资料 前瞻性随机对照研究,选取河北省中医院2020年2月至2022年2月收治的老年直肠癌患者110例,患者知情并签署同意书。(1)纳入标准:①符合《中国结直肠癌诊疗规范(2015版)》〔7〕中相关诊断标准;②年龄≥60岁;③愿意接受腹腔镜低位保肛术治疗;④符合腹腔镜低位保肛术手术指征:肿瘤直径<2 cm、肿瘤下缘距肛缘2~8 cm、未侵及肛门括约肌及肛提肌、未出现周围浸润情况;⑤经病理诊断为高中分化腺癌;⑥根据《实用肿瘤内科治疗(第2版)》〔8〕中直肠癌临床病理分期诊断为Ⅱ、Ⅲ期(Ⅱ期:肿瘤穿透肌层固有层至浆膜下层或进入非腹膜覆盖的直肠周围组织,无区域淋巴结转移及远处转移;Ⅲ期:有淋巴结转移但无远处转移)。(2)排除标准:①腹腔粘连严重;②合并其他恶性肿瘤;③合并凝血功能障碍;④合并严重脏器损伤;⑤有明显淋巴组织远距离转移或骨转移;⑥合并精神疾病;⑦合并肝肾功能不全;⑧合并肥胖症。(3)剔除标准:①手术失败;②研究过程中失访;③研究过程中主动退出研究。采用随机数字表法分为对照组和观察组各55例。对照组男34例,女21例;年龄60~71岁,平均(65.58±2.35)岁;肿瘤直径10~19 mm,平均(14.67±2.85)mm;体质量指数18.17~31.36 kg/m2,平均(24.79±2.57)kg/m2;肿瘤原发灶-淋巴结受累-远处转移(TNM)分期:Ⅱ期33例,Ⅲ期22例;分化程度:高分化30例,中分化25例。观察组男36例,女19例;年龄60~72岁,平均(66.18±2.47)岁;肿瘤直径11~19 mm,平均(14.80±2.75)mm;体质量指数19.81~31.47 kg/m2,平均(24.56±2.43)kg/m2;TNM分期:Ⅱ期34例,Ⅲ期21例;分化程度:高分化29例,中分化26例。两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2手术方法 患者均行腹腔镜低位保肛术,术前进行血气分析、凝血功能、肺功能等检查,准确评估患者手术耐受度。手术过程如下:常规消毒铺巾,患者平躺于床上,取截石位,气管插管全麻;选择四孔操作,在患者腹部右侧5、12 mm处分别设置操作孔;在腹腔镜直视放大下进行常规探查,使用超声刀分离乙状结肠系膜、直肠系膜,切除肿瘤并清扫系膜下淋巴结,在肿瘤下方2 cm处采用闭合器完全游离直肠及系膜;为保证远端2 cm安全切缘,保护切口后将远端直肠外翻拖出肛门外,在肉眼直视下完成结肠肛管吻合。
1.3常规护理 患者术后均给予常规干预,(1)术后严密监测患者生命体征,给予抗生素和抗感染药物;(2)给予心电监护及吸氧;(3)适当禁水禁食、提供足够的肠外或肠内营养支持;(4)由医护人员每日仔细检查患者创伤及肛门情况,使用无菌棉球将分泌物擦拭干净;(5)鼓励并帮助患者进行床上翻身、抬手、坐起及下床活动。
1.4提肛运动 于术后第1天开始,对照组在常规护理基础上进行凯格尔提肛运动训练,步骤如下:①患者取仰卧位,将双膝弯曲,保持正常呼吸,且保证身体其他部位放松;②于吸气时,以头部和双足根作为支点,收缩臀部肌肉将臀部抬高,向上提肛,紧缩肛门;③紧闭尿道、阴道及肛门,维持2 s后,慢慢放松肛门并放下臀部;④重复收缩放松动作50次,每日晨起或睡前进行1次,共训练2 w。
1.5耳穴埋豆 于术后第1天开始,观察组在对照组基础上给予耳穴埋豆:①患者取卧位,由经过培训的专业人员于患者左右两耳耳廓上选择大肠、小肠、神门、直肠、脾、胃等对应胃肠功能的反应点;②使用棉签按压穴位找出敏感点,进行定位标记;③使用75%乙醇对皮肤进行消毒,保证患者耳廓清洁;④使用镊子,将0.5 cm×0.5 cm的王不留行籽耳穴贴(山东世纪通医药科技有限公司,湘岳械备20190035号,规格:600贴/包)紧贴于大肠、小肠、神门、直肠等相关耳穴处;⑤由轻到重揉按耳穴1~2 min,揉按过程中密切观察患者皮肤是否有红肿、破损并及时询问患者感受,力度以患者可以耐受为度,使其产生酸、麻、胀、痛等刺激感应;⑥每3 h按压1次,每3 d更换1次耳穴贴,共干预2 w。
1.6术后首次排气、排便时间 告知患者及家属密切关注术后排气、排便情况,并及时告知医护人员,由医护人员对两组术后首次排气时间、术后首次排便时间进行记录。
1.7肛门排便控便功能 干预2 w后,根据《直肠癌地位吻合术后肛门功能评价》〔9〕对两组术后肛门排便控便功能进行评估,包括肛门控耐力、便意、感觉、排便次数、排便时间5个项目,分为优、良、差3个等级。优表示患者对排便、排气功能控制良好,排便前有便意且可控制排便在2 min以上,每天可排便1~2次;良表示患者能区分排便、排气,对干便控制可达1~2 min,但对稀便无法自主控制,偶尔随排气流出,夜间可出现排便失禁,每天排便3~4次;差表示患者无法控制排便、排气,完全大便失禁,且便前无便意。
1.8肛门直肠测压 干预前、干预2 w后,对两组进行肛门直肠测压,评价两组术后肛管静息压、肛管最大自主收缩压和直肠最大耐受容量。检查前1~2 h嘱患者自行排便,患者取左侧卧位,右髋关节屈曲,将带气囊的测压导管用石蜡油润滑后,将导管缓慢插入肛管,使肛管测压孔进入达6 cm,用仪器定速缓慢拉出测定肛管静息压及肛管最大自主收缩压;向气囊内缓慢注入生理盐水,当患者出现便意急迫,不能耐受时,注入的生理盐水量为直肠最大耐受容量。
1.9统计学方法 采用SPSS25.0软件计量资料采用Shapiro-Wilk检验进行配对t检验和独立样本t检验,计数资料进行χ2检验和秩和检验。
2 结 果
2.1两组术后首次排气、排便时间比较 观察组术后首次排气及排便时间均显著短于对照组(P<0.05)。见表1。
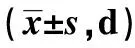
表1 两组术后首次排气、排便时间比较
2.2两组肛门排便控便功能比较 观察组肛门排便控便优良率〔85.45%(47例),其中:优29例、良18例、差8例〕显著高于对照组〔67.27%(37例),其中:优17例、良20例、差18例;χ2=5.037,P=0.025;Z=2.637,P=0.008〕。
2.3肛门直肠测压 干预2 w后,两组肛管静息压、肛管最大收缩压和直肠最大耐受容量均显著升高,且观察组显著高于对照组(P<0.05)。见表2。

表2 两组肛门直肠测压比较
3 讨 论
腹腔镜低位保肛术是老年直肠癌常见的治疗方案,在临床应用极广,可让患者免去人工肛门的痛苦,但术后会对肛门功能产生不同程度的影响〔10〕。肛门功能失调可表现为大便失禁、大便急、排便次数增多等症状,严重影响患者生活质量及预后情况〔11〕。因此,寻找改善老年直肠癌患者腹腔镜低位保肛术后肛门功能的有效方法具有重要意义。有研究指出,提肛运动可促进肛门部位血液循环,改善和加强盆底肌肉群的力量,从而改善肛门功能,但其并不能使肛门功能完全恢复〔12〕。韩旭等〔13〕在研究中发现,耳穴埋豆可以促进胃肠功能恢复,使肛门尽早排气排便。
本研究表明,耳穴埋豆联合提肛运动可显著改善老年直肠癌患者腹腔镜低位保肛术后肛门功能。提肛运动可通过规律地提收肛门并放松,使肛门括约肌收缩,有效改善患者盆腔血液循环,促进肛门区域静脉回流并降低静脉压,并消除肛门括约肌痉挛,从而减轻充血、肿胀,使大便失禁、里急后重等症状得到缓解〔14,15〕。提肛运动在收缩肛门括约肌的同时,还可加快肠道蠕动,使肠道内空气加快排空,促进术后排气排便。有研究认为,耳廓上耳穴与人体脏腑之间存在密切联系,可反映机体各组织病症,其中大肠、神门、小肠等穴与消化道功能有关〔16〕。耳穴埋豆利用王不留行籽或决明子对大肠、脾等穴进行压贴,可刺激胃肠道黏膜细胞分泌激素,有助于促进胃肠蠕动,从而使肛门首次排气、排便时间提前〔17〕。
肛管静息压反映了肛门内外括约肌共同作用的效果,对维持肛门自制能力有重要意义;肛管最大收缩压可用于判断外括约肌的收缩功能,是应激状态下肛门自制的主要因素;直肠最大耐受容量可用于了解直肠括约肌协调性、顺应性及肌力,与排便功能密切相关〔18〕。本研究提示,耳穴埋豆联合提肛运动可显著改善老年直肠癌患者腹腔镜低位保肛术后肛门自制能力及排便功能。提肛运动可加快对肛门区肌肉功能的恢复,使肛管静息压、肛管最大收缩压升高,从而增强患者控便能力。耳穴埋豆通过对大肠、小肠、神门、直肠等穴位进行按摩刺激,可促进肛门区血液循环,避免和预防组织水肿,并减少静脉淤血扩张,从而增强肛门括约肌收缩能力,肛管静息压及肛管最大收缩压随之升高,直肠最大耐受容量增大,进而使患者肛门功能得到改善。因此,两者联合干预可使老年直肠癌患者肛门的生理功能加速恢复,有效改善肛门自制、排便功能。

