苏州某三级公立医院住院超30天患者回顾性分析
顾鑫欣 黄倩倩
苏州大学附属第二医院 江苏苏州 215004
1 资料与方法
1.1 资料来源
本文的数据资料来源于苏州市某三级公立医院(苏州市三级公立医院国考排名第二,等级A)的电子病历数据及科室上报信息。2018年—2021年该院住院超过30天的患者共计6 071人次。
1.2 统计学方法
采用SPSS 17.0软件和EXCEL进行数据处理分析,计量资料以均数±标准差表示,计数资料用例数或百分比表示,变量之间相关性采用Spearman相关分析,采用单因素和多因素多重线性回归分析住院时间与各因素关系。
2 结果
2.1 基本情况
住院超30天的患者基本情况如下表1,其中男3 918人次,占比64.54%,女2153人次,占比35.46%。年龄(62.95±15.30)岁,年龄最大者102岁,年龄最小者8岁。主要支付方式是医保支付,但自费患者也占比24.66%。

表1 住院超30天患者基本情况
2.2 科室分布
住院超30天患者人数最多的出院科室为神经外科(18.55%),其次是肿瘤科(11.25%),见表2。
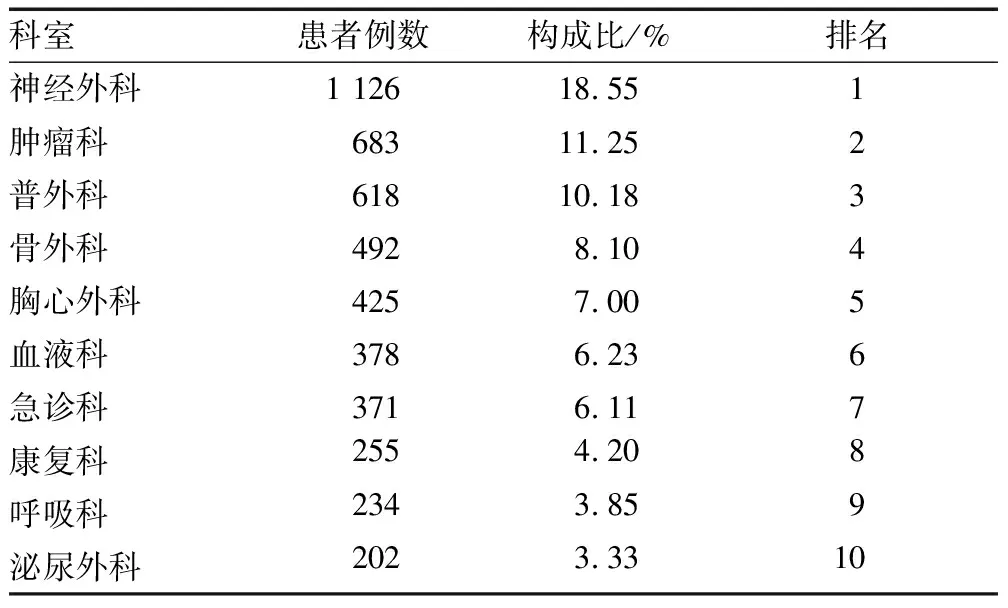
表2 住院超30天患者前十位科室分布
2.3 疾病分布
住院超30天患者的疾病分类前十位分布详见表3,其中涉及肿瘤相关疾病治疗占比13.39%,脑部出血和梗塞疾病治疗占比6.26%,肺部疾病治疗占比4.71%。

表3
2.4 住院天数影响
对超30天的住院患者的采取单因素分析方式,纳入8个影响因素,发现性别、年龄、非计划再次手术、医保支付方式和离院方式无统计学意义,有统计学意义的变量为:临床路径、转科、手术次数。再对住院超30天的患者进行多元回归分析,将住院天数作为因变量,单因素分析中有意义的变量(转科、临床路径、手术次数)作为自变量,具体分析结果详见表4。

表4 单因素和多因素多重线性回归分析
2.5 医疗费用
住院超30天患者的住院费用(11.73±16.34)万元,最高9 441 193.49元,最低4 264.27元,分布离散性比较大。
Spearman相关分析,r=0.784,P<0.01,医疗费用与住院天数具有正相关关系,住院天数越长,医疗费用越高。
3 讨论
3.1 住院超30天患者的基本情况分析
年龄说明大部分住院患者为老年人,老年人由于慢性疾病多、恢复慢等原因,住院时间长,与郭燕青等人[1]对该问题的研究结果一致,也符合常理。住院超30天患者中病种主要集中在肿瘤相关疾病、脑血管疾病、呼吸系统疾病,这些都属于慢性病,病程长且病情迁延不愈。虽然国家也出台一系列对于慢病防治的中长期规划,医院门诊系统早已启动慢病监测病例上报以及开展各种慢病防治健康宣教活动,但结合年龄平均值不难看出,老龄慢病将是接下来长期一段时间内医疗机构患者类型和诊疗疾病的主要构成。
3.2 住院超30天患者的长时间住院原因分析
根据统计分析可得,手术次数、转科和临床路径是患者住院时间的影响因素,有统计学意义。
3.2.1 手术次数影响因素分析 一般情况下手术次数越多对患者创伤越大、越不利于患者的恢复,势必会导致住院时间的延长。分析数据表明,患者每多做一次手术,将延长住院时间2.587天。这一结果与科室分布也是相一致的,住院超30天患者主要分布于外科科室,外科患者多次手术后,确会相应延长住院时间,影响因素分析结果亦验证此内容。同时,医院神经外科、普外科、骨外科和胸心外科均是江苏省重点专科,且医院为区域内创伤救治中心,疑难危重症患者以及多发伤患者的救治势必会增加手术次数、延长住院时间。另外,多次手术中还包括非计划再次手术,由于非计划再次手术样本量较少导致无统计学意义,但非计划再次手术对于住院时间的延长不确定因素较大,对于诊疗计划、患者安全等均影响较大,故后续医院要加强对非计划再次手术的管理,不仅需要医生主动上报,更需要医务管理部门加强人工判别。
3.2.2 转科影响因素分析 转科患者具有涉及多科室疾病的特点,疾病的难易程度及严重与否直接影响患者住院时间的长短。由于2018—2021年期间尚未实施DRG,没有病种分组和支付限制等外部政策影响,经常会出现同一次住院期间通过转科手续实现不同科室疾病的诊疗。DRG实施后势必会减少此类转科,对于特殊情况下的转科,DRG也设置了特病单议机制。
3.2.3 临床路径影响因素分析 临床路径也是影响患者住院时间的因素[2],数据分析可得,未入组临床路径的患者相较于完成临床路径的患者住院时间多4.531天,变异退出的患者也有住院时间延长的趋势。在患者入院诊断符合临床路径病种且患者签署知情同意的情况下,入组临床路径是缩短平均住院日的有效措施。制定科学规范的临床路径医嘱套餐有助于增强诊疗活动的计划性和合理性,合理有效地利用有限的医疗资源,实现医疗质量和医疗服务的提升。
3.2.4 其他影响因素分析 也有其他研究[3-10]表明住院超30天患者的长时间住院还与年龄、婚姻状况等因素影响,高龄、未婚患者住院时间可能会更长。此外,像火灾爆炸、房屋坍塌等突发公共事件中的患者,国家或地方政府为安抚患者,在承担全部医疗费用的同时尽可能满足患者的各项诊疗需求,势必会延长住院时间。本文的分析数据中住院时间最长1 857天,该患者就属于此类情况。当然,还有一小部分无家属、无身份、无经济来源的急诊入院患者(以下简称为“三无”患者)无法积极配合治疗,以及治愈后由于无固定居所导致难以及时出院。
3.3 医疗费用与住院天数正相关关系
住院天数越长,医疗费用越高,缩短平均住院日,能够有效降低医疗费用,减轻患者疾病负担。
4 建议和对策
4.1 加强住院超30天患者过程管理
重视住院超30天患者管理,建立和健全住院超30天患者实时监测预警和控制机制[12]。住院超30天患者对于患者平均住院日具有重要影响,科室和医院层面需高度重视,加强对此类患者的管理。在电子病历系统中建立住院超30天患者的质控环节,首先在住院时间满30日前三天弹框提醒医生进行查房关注,其次,对病程录中大查房记录和阶段小结模块纳入过程质控,实时提醒医生并反馈医务管理部门,然后弹框让医生完善《住院时间超过30天患者管理报告表》内容,提醒医生分析原因、持续改进超时长住院情况。医务管理部门通过在院患者管理平台实时监测住院超30天患者列表,每周对新增患者进行重点病例点评,月度、季度、年度分析科室分布、病种分布及原因汇总,采用帕累托法则明确主要病种和主要原因,作为主要科室年度持续改进项目,督促其改进。2021年80%的住院超30天患者分布在神经外科、普外科、肿瘤科、呼吸科、骨外科、胸心外科、血液科、急诊科、康复科、神经内科,见图1;以神经外科为例,医务管理部门分析该科室住院超30天患者的主要病种分布反馈科室,作为神经外科2022年PDCA改进项目立项,科室分析原因制定改进措施并进行改进成果汇报,见图2。同时建立奖惩机制,对漏报无分析病例考核至治疗组;对持续改进成效显著的科室列为优秀PDCA案例进行院内宣传并绩效激励。
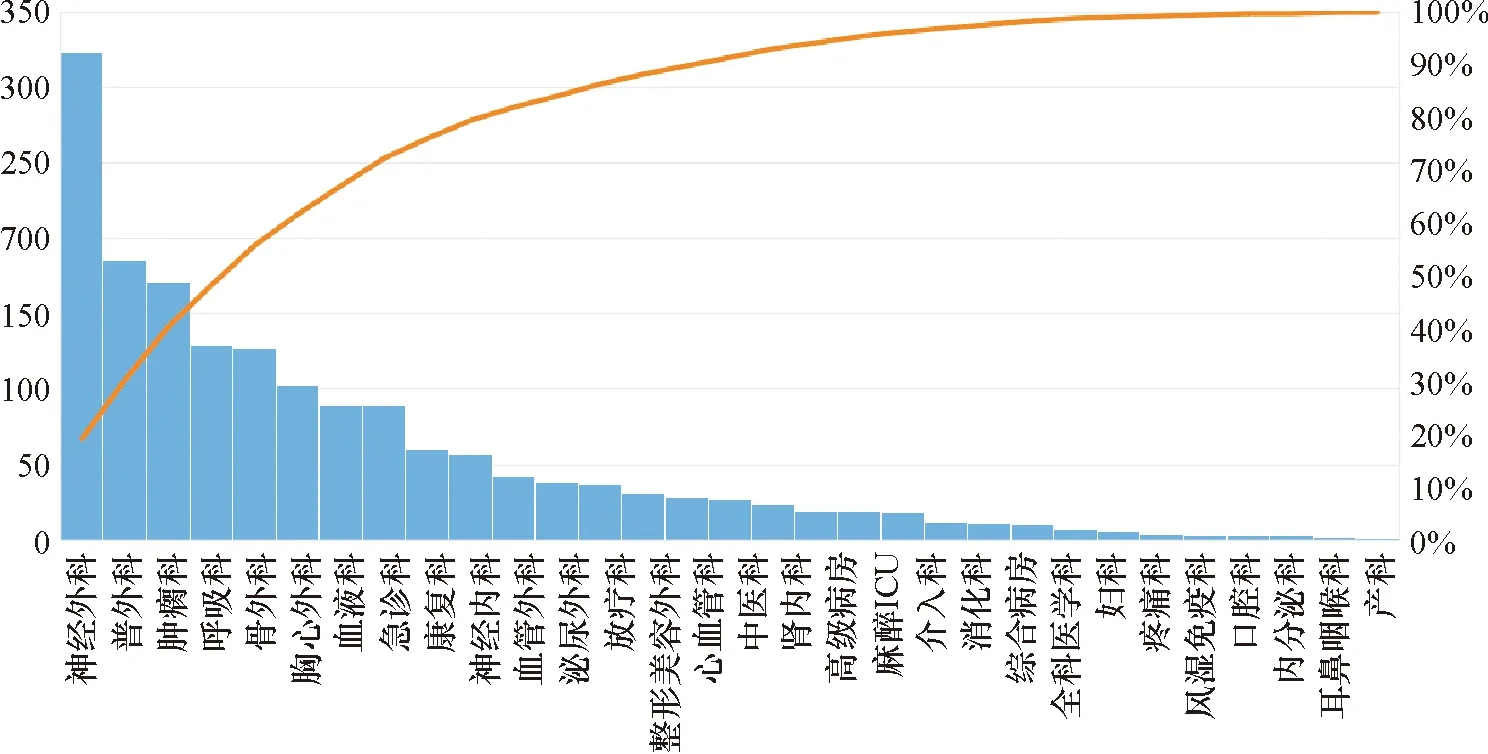
图1 2021年度住院超30天患者科室分布
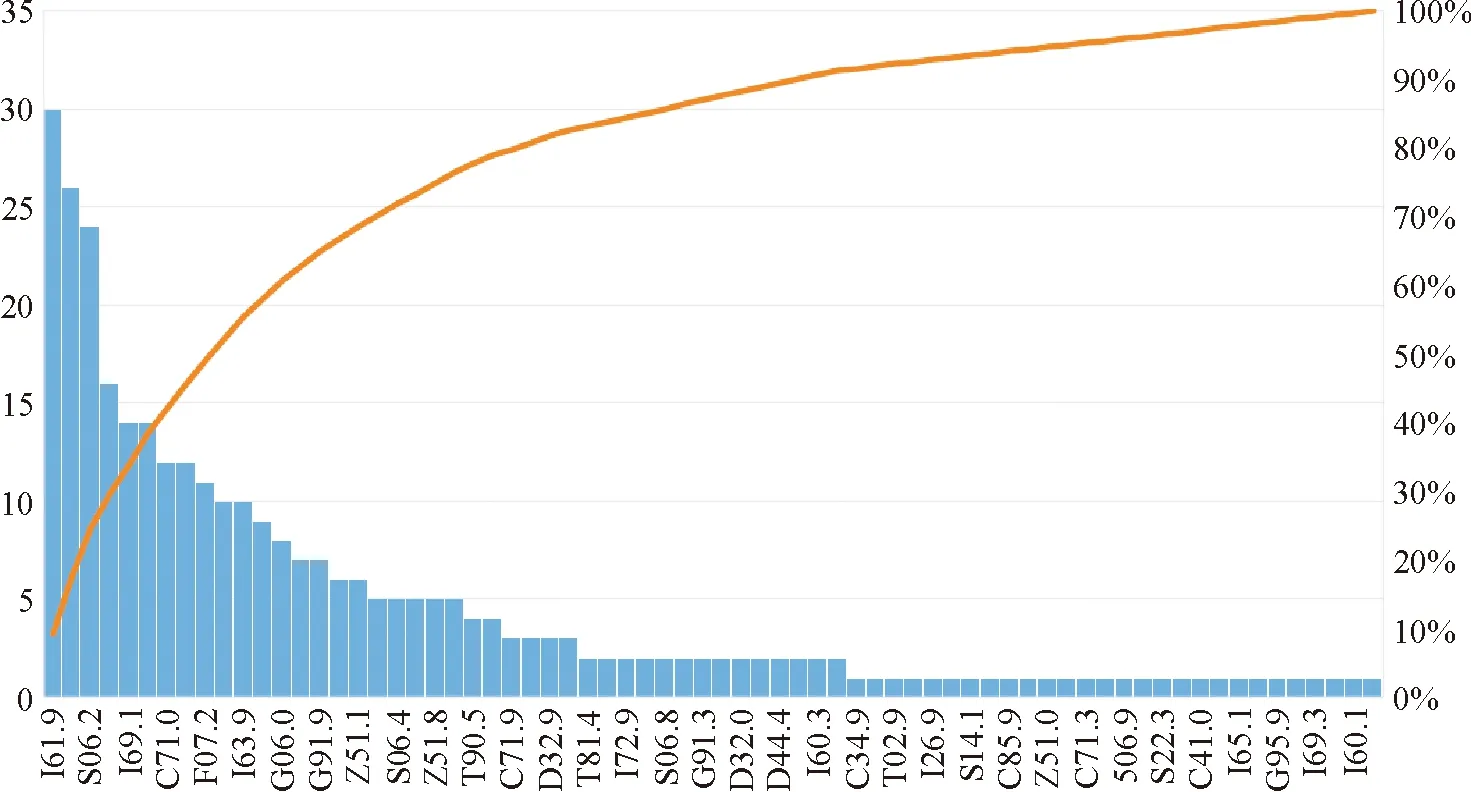
图2 2021年度神经外科住院超30天患者疾病分布(ICD-10编码)
4.2 拓展医联体内下转
医院不断优化院内管理流程,提升诊疗效率,2018年成立辅助检查集中预约中心、2020年启用医院住院前准备中心,医院术前平均住院日已从2018年2.55天缩短至2021年2.00天,在2022年下半年日间手术病区运行后,术前平均住院日进一步缩短至1.92天,后续随着日间手术病种的扩大,术前平均住院日将进一步压缩。因此针对外科科室住院超30天患者,重点要缩短术后的住院天数,即在保障医疗质量和医疗安全的前提下,在院外有病区能衔接上,让手术者能够继续为术后患者提供同质化诊疗服务。而肿瘤科、血液科、呼吸科、康复科等本身就以慢性病患者为主,若患者还合并多种基础疾病,需要更长时间住院才能达到好转甚至治愈的状态,而现有三级公立医院床位规模有限,无法满足其长时间住院的需求。因此,医院就需要拓展医联体范围,不仅要包含社区卫生服务中心,还要与二级医院展开医院间或专科间合作,形成紧密型医联体,充分挖掘医联体内资源,政策导向专家下沉至医联体开展各项诊疗活动,分流术后或慢病患者下转至医联体,满足其康复诊疗需求[11-12],从而释放院内床位资源,实现三级公立医院的功能定位。另外,对于非疾病因素导致超长住院,医务管理部门及时介入协调,重点加强“三无”患者管理[13]。与民政部门、公安部门或“三无”患者户籍所在社区建立多部门协调机制,借助慈善总会向医院捐赠的的医疗救助基金,帮助“三无”患者在医联体内顺利康复、回归社会。
4.3 实时监控非计划再次手术
非计划再次手术不仅让患者延长住院时间、增加疾病负担,对科室和医院来说也增加各项成本,降低诊疗效率[14-16]。同时,“降低非计划重返手术室再手术率”也被纳入国家卫健委《2022年国家医疗质量安全改进目标》。虽然统计数据中非计划再次手术数据不多,但不排除临床医生漏报情况,故医务管理部门通过电子病历手术通知单监测,对二次以上手术进行人工判别,对医务管理部门判别结果第一时间反馈治疗组长、科主任提请关注;必要时列席科室非计划再次手术术后原因分析会,吸取经验教训。科室和医务管理部门定期汇总非计划再次手术共性问题作持续改进分析。
4.4 建立手术时长危急值
对于计划性多次手术,重点加强患者围手术期管理,其中术中的管理对于手术患者住院时间有重要意义,但这一环节往往是医务管理部门最为棘手的工作之一,有的医疗机构采取摄像头监控方式进行术中管理[17],这无疑要花费大量的时间和人力。因此我们基于既往手术数据,拟定常见手术时长的上限并纳入危急值管理[18]。即达到同一病种手术时长中位数的2倍以上,系统发送危急值提醒至对应术间麻醉医生电脑屏幕,麻醉医生负责接收告知手术者,同时危急值提醒抄送手术室护理,由巡回护士一并对术者进行提醒。麻醉医生点击确认后,系统发送手术患者相关信息至科主任和医务管理部门,第一时间的关注和相互补台有助于患者术后的顺利转归,从而缩短住院时间。
4.5 规范临床路径管理
三级公立医院的功能定位决定了其必须收治疑难重症患者、开展高精尖诊疗技术,那势必会有大量高龄、合并症多、三四级手术等情况的复杂疾病患者,病种间差异导致平均住院日的差别,更多地是疾病复杂程度所决定的,我们能做的就是缩短因人为因素导致无效住院时间,比如同一病种的平均住院日在各个治疗组内也是不完全一样的。这就需要我们梳理治疗流程,通过病种的规范化路径管理,实现对病种质量控制。科室明确住院时间区间以及每日诊疗医嘱,科主任审核后,由医院药学部、医务部联合进行“三合理”审查,科室严格按照路径内医嘱执行诊疗行为。①基于国家临床路径要求在医嘱端实施住院诊疗全过程的监管,重点对路径外医嘱开立合理性进行审查;②借助CDSS、质控平台,通过数据治理实现对诊疗行为和病历文书的质量控制,促进医疗内涵质量提升。比如国家卫健委《2022年国家医疗质量安全改进目标》中“降低住院患者静脉输液使用率”,若能在临床路径中限定补液病种及补液时机,能有效规范住院患者静脉输液,减少医务人员补液行为的随意性,进而缩短住院天数。另外,结合病种内各个治疗组间的CMI系数、时间消耗指数、费用消耗指数等DRG指标综合分析[19-20],在合理诊疗的基础上提升医疗技术水平和疑难危重症救治能力,助力医院高质量发展。

