妊娠期糖尿病孕妇幽门螺杆菌细胞毒素相关蛋白A-IgG抗体、Omentin-1、sVCAM-1表达及与糖脂代谢和妊娠结局的关系*
王国文,王文斌,高 林,张玉琴
1.武威市凉州医院检验科,甘肃武威 733000;2.武威市人民医院病理科,甘肃武威 733000;3.武威市凉州医院妇产科,甘肃武威 733000
妊娠期糖尿病(GDM)是由妊娠后母体糖代谢异常而首次发生的糖尿病,是妊娠期常见的并发症之一,临床表现无明显症状,容易漏诊、延误治疗[1]。世界各国报道的GDM发生率为1%~14%,我国发生率为1%~5%,近年有明显增高趋势[2]。GDM易造成孕产妇感染、羊水过多、高血压等,主要可引起胎儿胰岛素分泌过多、巨大胎儿等一系列并发症[3]。幽门螺杆菌(Hp)易定植于胃中,感染影响世界大约1/2的人口,且在发展中国家更为普遍。既往研究[4]报道,Hp感染与通过脂多糖激活的toll样受体间接相关,导致代谢变化和胰岛素抵抗,最终引起GDM。幽门螺杆菌细胞毒素相关蛋白A-IgG抗体(Hp-CagA-IgG)检测通常用于Hp感染的流行病学调查,相关研究[5]报道,自身免疫性糖尿病患者的Hp-CagA-IgG抗体阳性率显著增加。脂肪因子网膜素-1(Omentin-1)是一种新发现的脂肪因子,由内脏脂肪组织分泌,相关研究[6]报道,血浆网膜素-1与糖尿病及其并发症呈负相关。可溶性血管内皮细胞黏附分子-1(sVCAM-1)与机体炎症过程相关,并可作为组织内皮损伤的标志物,相关研究[7]报道,GDM孕妇血液中sVCAM-1显著增加。本研究通过探讨GDM孕妇Hp-CagA-IgG抗体、Omentin-1、sVCAM-1表达水平,并分析其与糖脂代谢和妊娠结局的关系,旨在为临床诊治Hp感染GDM患者提供更多循证支持。
1 资料与方法
1.1一般资料 选取2020年6月至12月在甘肃武威凉州医院就诊的孕妇作为研究对象,其中GDM孕妇118例为GDM组,平均年龄(30.67±3.65)岁(范围25~39岁),孕前BMI(23.36±2.88)kg/m2(范围18.5~29.1 kg/m2),孕周(26.03±1.37)周(范围24~28周),孕次(1.96±0.68)次(范围1~4次)。同期健康孕妇118例为对照组,平均年龄(30.49±3.96)岁(范围25~40岁),孕前BMI(23.14±2.89)kg/m2(范围18.5~29.5 kg/m2),孕周(25.99±1.36)周(范围24~28周),孕次(1.93±0.75)次(范围1~4次)。两组孕妇以上基础资料比较差异均无统计学意义(P<0.05),具有可比性。纳入标准:(1)GDM组孕妇均符合《妇产科学》[8]中GDM的诊断标准:妊娠24~28周行75 g口服葡萄糖耐量试验(OGTT)实验,空腹、口服葡萄糖后1 h、2 h的血糖阈值分别为5.1、10.0、8.5 mmol/L,任何时间点血糖值≥上述标准即诊断为GDM;(2)均为单胎妊娠、且胎位正常。排除标准:(1)孕前就患有糖尿病、高血压、脂质紊乱、肾脏疾病和溶血性贫血、地中海贫血、血红蛋白变异,或诊断不明确;(2)除GMD外还患有其他妊娠相关疾病者;(3)年龄>40岁,或年龄<25;(4)孕周<24 周,或>28 周;(5)双胎或多胎妊娠者;(6)临床资料不完整者。本研究经医院伦理委员会审核通过,所有入组孕妇均自愿参与本研究并签署知情同意书。
1.2仪器与试剂 采用酶联免疫吸附试验检测血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1水平,检测仪器为恩普生EMPSUN M201酶标分析仪,检测试剂盒均购自武汉益普生物科技有限公司。使用西门子ADVI-A1800全自动生化分析仪及其配套试剂检测总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖(FPG),罗氏E411全自动电化学发光免疫分析仪检测空腹胰岛素(FINS),计算胰岛素抵抗指数(HOMA-IR):HOMA-Ir=FPG×FINS/22.5。
1.3方法
1.3.1Hp的检测[9]均用14C尿素呼吸试验来检测幽门螺杆菌,空白试验及第2次、第3次所采集的试管用同位素质谱仪检测,超基准值(DOB)>4.4为阳性,DOB<3.6为阴性。
1.3.2血清标本采集 所有孕妇入组后抽取空腹肘静脉血,分离血清于-80 ℃保存,采用酶联免疫吸附试验检测血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1水平,使用全自动生化分析仪和全自动电化学发光免疫分析仪检测糖脂代谢指标。
1.3.3收集围生期结局 记录两组孕妇早产、剖宫产、胎儿窘迫、巨大胎儿、转入新生儿重症监护室(NICU)的发生率。

2 结 果
2.1两组Hp感染率的比较 GDM组孕妇Hp感染阳性率为37.29%(44/118),明显高于对照组的17.80%(21/118),差异有统计学意义(χ2=11.232,P=0.001)。
2.2两组血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1水平的比较 GDM组孕妇血清Hp-CagA-IgG抗体、sVCAM-1水平高于对照组,血清Omentin-1水平低于对照组,差异具有统计学意义(均P<0.001)。见表1。
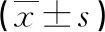
表1 血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1水平的比较
2.3两组糖脂代谢指标的比较 GDM组孕妇FPG、FINS、HOMA-IR、TC、TG、LDL-C水平高于对照组,HDL-C水平低于对照组,差异均有统计学意义(P<0.05)。见表2。
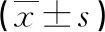
表2 糖脂代谢指标的比较
2.4GDM组血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1表达与糖脂代谢指标的关系 Pearson相关性结果显示,血清Hp CagA-IgG抗体与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈正相关(r=0.508、0.535、0.528、0.490、0.519、0.487,均P<0.001),与HDL-C呈负相关(r=-0.518,P<0.001);血清Omentin-1与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈负相关(r=-0.552、-0.578、-0.574、-0.541、-0.560、-0.533,均P<0.001),与HDL-C呈正相关(r=0.567,P<0.001);血清sVCAM-1与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈正相关(r=0.513、0.548、0.542、0.505、0.524、0.498,均P<0.001),与HDL-C呈负相关(r=-0.523,P<0.001)。
2.5两组妊娠结局的比较 GDM组孕妇不良妊娠结局发生率为50.00%(59/118),明显高于对照组的14.41%(17/118),差异具有统计学意义(χ2=34.236,P<0.001)。且GDM组孕妇早产、剖宫产发生率均高于对照组,差异具有统计学意义(χ2=19.874、21.991,均P<0.001)。见表3。

表3 妊娠结局的比较[n(%)]
2.6不良妊娠结局的独立相关因素 根据GDM孕妇是否发生不良妊娠结局,采用多因素Logistic回归分析其影响因素,结果显示血清Hp-CagA-IgG抗体、Omentin-1、sVCAM-1表达与不良妊娠结局不良妊娠结局的独立相关因素,差异具有统计学意义(P<0.05)。见表4。
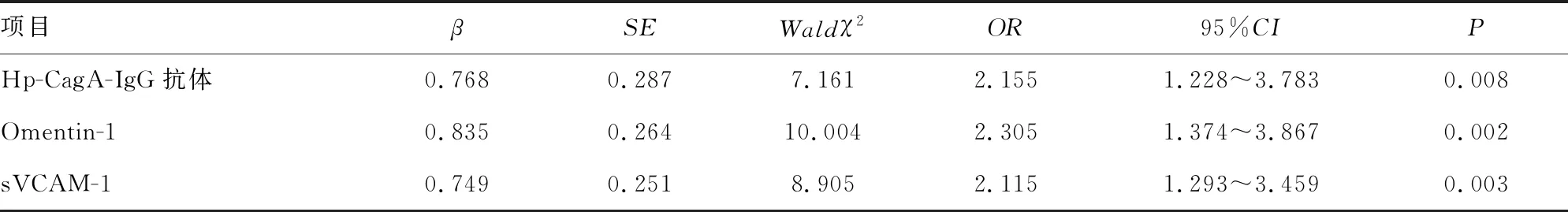
表4 不良妊娠结局的独立相关因素
3 讨 论
GDM对母儿的影响及程度取决于糖尿病病情及血糖控制水平,病情较重或血糖控制不良者,孕妇妊娠期高血压疾病、羊水过多、胎膜早破、剖宫产、生殖道感染及产后出血等发生率均较高,新生儿胎儿窘迫、巨大儿、早产及新生儿窒息等发生率均较高[10]。由于孕妇的特殊性质,该病尚无有效手段彻底治愈,临床处理原则为维持血糖正常范围,减少母婴并发症,降低围生儿死亡率。GDM易出现糖脂代谢紊乱[11],本研究中,与健康孕妇比较,GDM孕妇糖脂代谢指标明显异常,进一步证实上述结论。多项研究表明,糖脂代谢紊乱可增加产妇不良妊娠结局风险[12-13]。《国际妇产科联盟妊娠期糖尿病倡议:妊娠期糖尿病诊断、管理和护理指南》[14]指出早期明确GDM相关生理病理因子变化,积极控制危险因素,对降低GDM产妇不良妊娠结局发生风险具有重要意义。
国外一项meta分析的结果显示,Hp感染在GDM中极为常见,对于GDM孕妇,Hp感染可能会增加胎儿发育不良的风险,妊娠前筛查和根除Hp可能有助于降低不良妊娠结局的发生风险[15]。CagA为Hp主要毒力因子之一,CagA-IgG阳性菌在Hp致病中起重要作用,与临床疾病的严重程度密切相关,可能会加重GDM的病情[16]。本研究中,GDM孕妇血清Hp-CagA-IgG抗体表达水平显著高于健康孕妇;Pearson相关性分析结果显示,GDM孕妇血清Hp-CagA-IgG抗体表达与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈正相关,与HDL-C呈负相关;同时,多因素Logistic回归分析结果发现,高水平Hp-CagA-IgG抗体表达是GDM孕妇不良妊娠结局的独立危险因素。杨宇璇等[17]的研究报道,Hp-CagA-IgG阳性会增加GDM孕妇糖脂代谢紊乱,增加不良妊娠结局发生风险。可能原因是,CagA-IgG抗体作为高毒力病株,能够刺激促炎性细胞因子的分泌,胰岛β细胞在炎性细胞因子的刺激下,使得胰岛素分泌减少[18]。基于此,推测通过药物控制GDM孕妇血清Hp-CagA-IgG抗体表达,可能降低GDM孕妇不良妊娠结局的发生风险。
omentin-1参与了肠道细胞对微生物的防御机制,临床研究[19-20]显示,肥胖、2型糖尿病患者血浆omentin-1水平显著降低,而减轻体重、使用降糖药物后,患者血浆中omentin-1的水平上升,推测omentin-1可能参与糖脂代谢紊乱病理过程。本研究中,GDM孕妇血清omentin-1表达水平显著低于健康孕妇;Pearson相关性分析结果显示,GDM孕妇血清omentin-1表达与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈负相关,与HDL-C呈正相关;同时,多因素Logistic回归分析结果发现,低水平omentin-1表达是GDM孕妇不良妊娠结局的独立危险因素。李丽等[21]的研究报道GDM孕妇血清omentin-1表达与糖脂代谢密切相关,MIERZYNSKI等[22]的研究报道GDM孕妇血清omentin-1表达与早产密切相关。基于此,推测通过提高GDM孕妇血清omentin-1表达,可能降低GDM孕妇不良妊娠结局的发生风险。
VCAM-1是免疫球蛋白超家族的一员,在活化的内皮细胞和间皮细胞上表达,促进白细胞附着于血管内皮细胞,导致血管内皮细胞损伤,诱发胰岛素抵抗[23];同时VCAM-1可损伤胎盘血管床,造成胎盘功能不全,增加不良妊娠结局的发生风险[24]。本研究中,GDM孕妇血清sVCAM-1表达水平显著低于健康孕妇;Pearson相关性分析结果显示,GDM孕妇血清sVCAM-1表达与FPG、FINS、HOMA-IR、TC、TG、LDL-C呈正相关,与HDL-C呈负相关;同时,多因素Logistic回归分析结果发现,高水平sVCAM-1表达是GDM孕妇不良妊娠结局的独立危险因素。ZAWIEJSKA等[25]的研究报道GDM孕妇血清sVCAM-1表达可能与糖脂代谢紊乱相关,范洋阳等[26]的研究报道GDM孕妇血清sVCAM-1表达与妊娠结局密切相关。基于此,推测通过降低GDM孕妇血清sVCAM-1水平,可能降低GDM孕妇不良妊娠结局的发生风险。
综上所述,GDM孕妇血清Hp-CagA-IgG抗体和sVCAM-1表达升高、omentin-1表达降低,血清Hp-CagA-IgG抗体、omentin-1、sVCAM-1表达与糖脂代谢显著相关,高水平Hp-CagA-IgG抗体和sVCAM-1表达、低水平omentin-1表达是GDM孕妇不良妊娠结局的独立危险因素。但本研究仍存在不足之处,如未实时动态监测血清Hp-CagA-IgG抗体、omentin-1、sVCAM-1变化,单一时间点数据在预测不良妊娠结局的准确性方面可能存在一定的局限性,后期需进一步深入探究。

