术前血浆纤维蛋白原联合炎症相关标志物评分与非转移性结直肠癌患者病理特征及预后的相关性分析
彭正伟,李 玲,聂瑚玮,陈瑷玲,艾 阳,张 杰,杨文生,陈光宇,张 林,3
(1.西南医科大学临床医学院,四川 泸州 646000;2.中国人民解放军西部战区总医院全军普外中心胃肠病区,四川 成都 610083;3.西南交通大学医学院,四川 成都 610031)
结直肠癌是最常见的消化道恶性肿瘤,发病率仅次于乳腺癌和肺癌[1]。目前,我国结直肠癌的发病率和死亡率也较高,居所有恶性肿瘤第5位,且发病数量正逐步增加[2]。尽管目前结直肠癌的治疗最主要是根治性手术切除辅以放化疗,但结直肠癌患者的预后受多种因素的影响。术前血液学检测是简便、快捷且便宜的检测手段,能对结直肠癌的预后有较为准确的判断。既往研究表明,纤维蛋白原在促进各种恶性肿瘤的发展及转移过程中发挥着重要作用,且与多种恶性肿瘤的预后密切相关。常见的炎症相关标志物中性粒细胞与淋巴细胞比值(NLR)、血小板与淋巴细胞比值(PLR)及单核细胞与淋巴细胞比值(MLR)也对多种恶性肿瘤的预后有重要影响。外周血浆纤维蛋白原(Fbg)联合炎症相关标志物已被广泛用于评估多种恶性肿瘤的预后。多项研究显示,Fbg与炎症相关标志物联合的F-NLR[3~7]、F-PLR[8, 9]、F-MLR[10]评分能较好显示出对多种恶性肿瘤预后有重要价值。但目前Fbg与炎症相关标志物联合的F-NLR、F-PLR评分对结直肠癌预后的研究较少,且F-MLR评分与结直肠癌预后是否具有影响价值尚未有报道。本研究将进一步明确Fbg与F-NLR、F-PLR评分对接受根治性手术切除的非转移性结直肠癌患者预后影响,同时研究Fbg与MLR联合的F-MLR评分是否影响接受根治性手术切除的结直肠癌患者的预后。
1 资料与方法
1.1 一般资料2017年1月至2019年7月于中国人民解放军西部战区总医院确诊为结直肠癌并行根治性手术切除的830例患者,纳入标准:①术后病理组织活检确诊为结直肠癌;②术前检验结果及病例资料完整;③手术完整切除肿瘤且切缘阴性。排除标准:①术前行新辅助放疗或化疗;②术前发现有远处器官转移,或未行根治性切除的患者;③术前有严重急、慢性感染,或经过抗感染治疗;④非CRC相关性死亡的患者;⑤术前严重贫血或行输血治疗患者;⑥随访资料未满3个月。最终纳入符合条件的615例患者。
1.2 方法从病例资料中获取患者性别、年龄、手术部位等基本资料。统计肿瘤分化程度、浸润深度、肿瘤分期等病理组织结果。收集患者术前血液学检测结果,包括血浆纤维蛋白原浓度,中性粒细胞、血小板、单核细胞及淋巴细胞计数,计算NLR、PLR、MLR。
1.3 随访与F-NLR、F-PLR、F-MLR评分所有纳入研究的患者采用电话回访和门诊随访了解患者复发及生存情况,自手术当日开始,截止随访时间为2022年7月31日,记录患者生存状态、无疾病生存期(disease free survival,DFS),以手术当日起至第一次发现复发、转移或死亡之间的时间间隔;总生存期(overall survival,OS),以手术当日起至死亡或随访终止之间的时间间隔。通过ROC曲线确定 Fbg、NLR、PLR及MLR的阈值,高于其阈值为阳性,将Fbg分别与NLR、PLR、MLR联合评分(F-NLR、F-PLR、F-MLR),以联合检测双阳性定为2分,单阳性定为1分,双阴性定义0分[4]。同时将0~1分设为低风险组,将2分设为高风险组。
1.4 统计学方法数据采用SPSS 26.0进行统计学分析。通过受试者工作特征(ROC)计算约登指数并确定血浆纤维蛋白原、NLR、PLR及MLR的最佳分界值,卡方检验比较F-NLR、F-PLR、F-MLR评分与病理特征之间的差异性,单因素及多因素Cox比例风险回归分析F-NLR、F-PLR、F-MLR评分及患者术后病理特征与术后生存情况的关系,通过Kaplan-Meier分析不同F-NLR、F-PLR、F-MLR评分与CRC患者术后DFS和OS的关系,采用Log-rank检验分析组间生存差异。P<0.05表示差异有统计学意义。
2 结果
2.1 基本资料本研究纳入确诊为结直肠癌并行根治性手术切除的615例患者中男367例(59.7%),女248例(40.3%);年龄21~88岁,中位年龄63岁;结肠癌197例,占32.0%;直肠癌418例,占68.0%。随访期间复发或转移177例(28.8%),死亡146例(23.7%)。
2.2 Fbg、NLR、PLR、MLR的截断值通过ROC曲线计算出约登指数最大时,Fbg对应的曲线下面积、灵敏度、特异度、截断值分别为0.573、0.603、0.529、2.855;NLR对应的曲线下面积、灵敏度、特异度、截断值分别为:0.602、0.788、0.407、2.645;PLR对应的曲线下面积、灵敏度、特异度、截断值分别为:0.570、0.712、0.448、129.205;MLR对应的曲线下面积、灵敏度、特异度、截断值分别为:0.637、0.692、0.571、0.265。见图1。
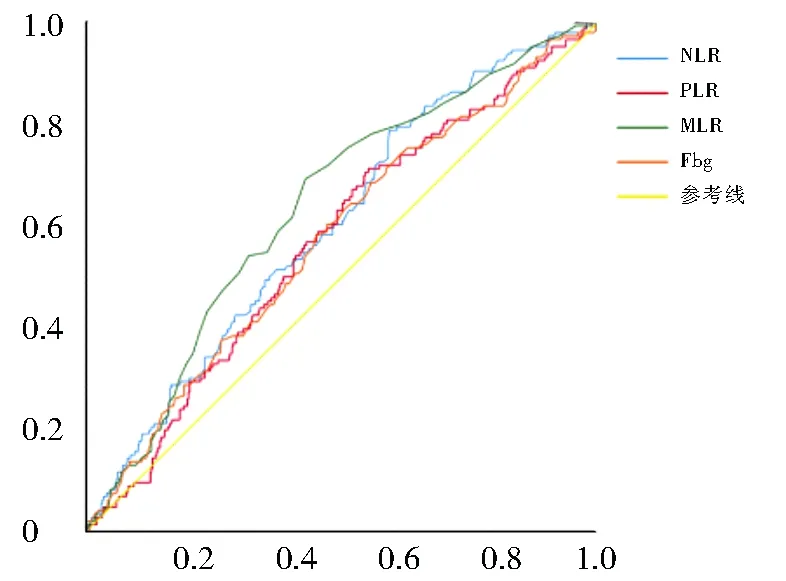
图1 Fbg、NLR、PLR、MLR的ROC曲线
2.3 F-NLR、F-PLR、F-MLR评分与术后病理特征的差异性比较基线资料所示,F-NLR低风险组394例(64.1%),高风险组221例(35.9%),F-PLR低风险组419例(68.1%),高风险组196例(31.9%),F-MLR低风险组437例(71.1%),高风险组178例(28.9%)。不同组别与CRC患者术后临床病理资料比较,F-NLR评分与性别、肿瘤位置、T分期、是否神经侵犯之间差异有统计学意义(P<0.05),F-PLR评分与肿瘤位置、T分期之间差异有统计学意义(P<0.05),F-MLR评分在不同性别、不同年龄、肿瘤位置、T分期及是否神经侵犯的差异有统计学意义(P<0.05)。见表1。
2.4 影响患者DFS的危险因素分析多因素分析显示,T分期、是否淋巴结转移、是否神经侵犯、TNM分期及F-MLR评分是影响结直肠癌患者术后DFS的独立危险因素(P<0.05)。见表2。
2.5 影响患者OS的危险因素分析多因素分析显示,T分期、是否淋巴结转移、是否神经侵犯、肿瘤TNM分期及F-MLR评分是影响结直肠癌患者术后OS的独立危险因素(P<0.05)。见表3。

表3 影响CRC患者OS的多因素COX回归分析
2.6 F-NLR、F-PLR、F-MLR 评分与患者预后比较615例结直肠癌患者死亡146例(23.7%),F-NLR高风险组患者的死亡率(32.6%)高于低风险组(18.8%);F-PLR高风险组患者的死亡率(31.6%)高于低风险组(20.0%);F-MLR高风险组患者的死亡率(37.6%)高于低风险组(18.1%),差异均有统计学意义(P<0.05)。见表4。Kaplan-Meier分析结果显示,F-NLR、F-PLR、F-MLR评分越高,患者DFS及OS越小,差异有统计学意义(P<0.05)。见表5。

表4 F-NLR、F-MLR、F-NLR评分与患者预后比较 [n(%)]
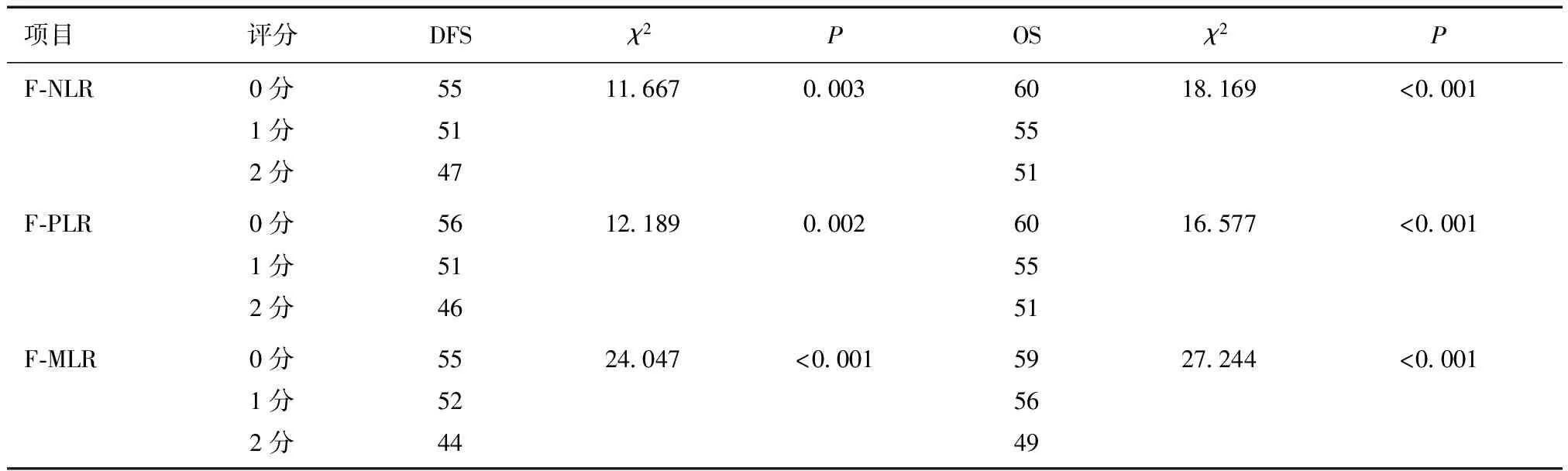
表5 Kaplan-Meier生存分析F-NLR、F-PLR、F-MLR 评分与预后的关系 (月)
3 讨论
全身炎症反应与肿瘤之间存在着密切联系,与多种恶性肿瘤患者预后相关。中性粒细胞是炎症反应的重要指标[11]。肿瘤可诱导外周血中性粒细胞数量增加并促使血栓形成,也促进肿瘤的发展[12]。单核细胞可促使肿瘤内血管生成促进肿瘤的生长,同时在肿瘤微环境中也可分化为肿瘤相关性巨噬细胞促进肿瘤的生长及转移[13]。淋巴细胞可诱导细胞毒性作用直接杀伤肿瘤细胞,也可产生抑制性的细胞因子抑制肿瘤的增殖和转移。血浆中的纤维蛋白原可渗透至肿瘤间质增加肿瘤细胞侵袭及转移[14]。因此,血液学中的炎性相关细胞和凝血相关蛋白均与肿瘤发展及预后有关,是目前研究较为热门的领域。
炎症相关标志物NLR、PLR、MLR能显示出结直肠癌患者不良的预后[15~18]。血浆Fbg浓度也是影响结直肠癌患者预后的不良因素[19, 20]。近期研究发现,Fbg与炎症相关标志物联合的F-NLR、F-PLR评分与结直肠癌患者病理特征及预后具有显著的相关性[5, 9]。我们的研究显示,F-NLR及F-PLR评分与结直肠癌的病理特征及预后均具有显著的统计学意义(P<0.05),也进一步验证了前面的结论。同时本研究进一步发现,F-MLR评分在不同性别、年龄、肿瘤位置、T分期及是否神经侵犯的差异具有统计学意义,且是影响结直肠癌患者DFS及OS的独立危险因素(P<0.05),而F-NLR及F-PLR评分未能显示出是影响结直肠癌患者DFS及OS的独立危险因素(P>0.05)。且Kaplan-Meier生存分析结果显示,F-MLR评分较高的患者DFS(P<0.001)及OS(P<0.001)均较评分较低的患者明显缩短,提示F-MLR评分较高的患者具有更高的复发或转移风险及更短的生存时间。同时,生存分析显示,F-MLR评分中χ2值也均较F-NLR及F-PLR更高(P<0.001),对DFS和OS的影响更为显著。因此,血浆纤维蛋白原联合炎性相关指标检测的评分中,F-MLR评分是一个新的、较好的评判结直肠癌预后的指标,与结直肠癌患者的预后更具有相关性。相比F-NLR及F-PLR水平而言,F-MLR水平可能受到肿瘤相关的感染及出血的影响相对较小,对预后更具有判断价值。
Fbg、中性粒细胞、血小板、单核细胞及淋巴细胞均可直接从患者入院查血结果中获取,是术前必要的常规检查,具有简便、快捷、经济的特点。通过Fbg与炎症相关标志物联合检测的简易评分可初步判断结直肠癌患者的预后,为临床医师指导患者术后干预及健康教育提供有力帮助。但本研究未对血浆纤维蛋白原联合炎症相关标志物术后的动态变化进行分析,且属于单中心回顾性研究,我们将在后续的研究中尽可能设计多中心前瞻性研究以及患者术前与术后动态查血结果进行综合验证。
综上,本研究进一步明确了Fbg与炎症相关标志物联合的F-NLR、F-PLR、F-MLR评分是一个可靠的临床指标,有助于判断结直肠癌患者的预后。同时,F-MLR评分是一个新颖、可靠的指标,与结直肠癌患者的进展和预后密切相关,对结直肠癌患者预后的判断更具有重要价值。

