膀胱镜联合腹腔镜切除术治疗膀胱憩室的初步疗效
魏梦超,王文达,王诗钧,张志军,文 进
中国医学科学院北京协和医院泌尿外科,北京 1000730
膀胱憩室是膀胱黏膜通过薄弱的膀胱肌层向外膨出进而形成的囊袋样结构,可分为先天性和继发性膀胱憩室。前者主要因先天性膀胱局部肌层发育不良引起,多见于儿童,常单发[1-3];后者多继发于尿道及膀胱颈梗阻,以致膀胱内长期压力增高、逼尿肌失代偿后膨出形成憩室,多见于成人,常多发[4-5]。对于体积较小的膀胱憩室,若无感染迹象,可不予干预或保守治疗;当膀胱憩室较大且患者出现反复下尿路症状、复杂性尿路感染、膀胱排空障碍、合并憩室内肿瘤、结石或出血时,需手术解除梗阻并切除膀胱憩室[6-8]。随着泌尿外科微创手术的日益精进,膀胱憩室切除术已从传统开放式手术逐步拓展至经尿道手术、常规腹腔镜手术与机器人辅助腹腔镜手术[9-13],但单一术式常因术中视野暴露不佳、膀胱壁缝合欠确切、对憩室颈口与输尿管开口间的相对位置判断不准确等原因出现尿漏、输尿管损伤等并发症[9,14]。近年来,多位临床专家提出了膀胱镜联合腹腔镜(下文简称“双镜联合”)治疗膀胱憩室的策略,术中可通过膀胱镜实时观察憩室颈口、输尿管口及膀胱缝合全过程,以减少并发症,且个案报道验证了该方法的有效性[15-17],但尚缺乏其与单纯开放手术或腹腔镜治疗膀胱憩室临床数据的对比分析。本研究中心基于上述背景进行了探索,本文对现有病例进行总结,以进一步评估双镜联合治疗膀胱憩室的疗效及其安全性。
1 资料与方法
1.1 研究对象
本研究为回顾性分析,研究对象为2007年3月至2022年9月北京协和医院行手术治疗的膀胱憩室患者。纳入标准:(1)依据泌尿系统超声、CT、膀胱镜检查,膀胱憩室诊断明确,且均行尿液细菌培养;(2)手术均由同一团队完成,术式包括单纯开放手术或腹腔镜、双镜联合切除术。排除标准:(1)同期行其他部位手术的患者;(2)研究相关资料存在明显缺失。
根据术式的不同,将患者分为单纯开放手术/腹腔镜组、双镜联合组。
本研究已通过北京协和医院伦理审查委员会审批(审批号:I-23PJ1002),并豁免患者知情同意。
1.2 研究方法
1.2.1 术前准备
对于术前合并泌尿系统感染者,均予以抗感染治疗(第三代头孢菌素类药物),待尿培养阴性后再行手术。两组患者均完善术前检查,必要时行患侧双J管置入、肾盂造影,以协助明确憩室与输尿管的关系。
1.2.2 手术方法
两组均进行膀胱憩室切除术,对于多发憩室者,考虑引起下尿路症状、膀胱排空障碍等症状的多为最大憩室(根据憩室最大径判断),故均仅切除最大憩室,其余憩室定期观察、随访,如后期具有手术指征可再次行手术治疗。
单纯开放手术/腹腔镜组:(1)开放手术:患者取平卧位,予以气管插管全身麻醉,常规消毒、铺巾。于下腹部正中作一切口(长约12 cm),逐层切开皮肤、皮下组织至腹白线,分离腹直肌及锥状肌,将腹膜反折部向上移开,显露膀胱壁并确认。游离憩室周边组织后提起憩室壁并沿憩室颈部切除憩室。切除过程中注意保护输尿管与输尿管口。以3-0可吸收缝线全层缝合膀胱切口,2-0可吸收缝线缝合浆膜层。创面止血后留置盆腔引流管、尿管各1根。(2)腹腔镜手术:患者取平卧位,麻醉方式同开放手术。于脐下2 cm处作一长2 cm切口,建立气腹[气腹压12~15 mm Hg(1 mm Hg=0.133 kPa)]并置入10 mm Trocar,分别于脐水平右侧腹直肌外侧缘、脐水平左侧腹直肌外侧缘、右侧髂前上棘内上方2 cm处置入10 mm、5 mm、5 mm Trocar。调整患者体位为头低脚高位,切开盆底腹膜,游离膀胱外脂肪,探查膀胱憩室并经尿管注水使之充盈。明确憩室位置后沿憩室颈口切除憩室。创面缝合及引流管、尿管留置同开放手术。
双镜联合组:患者取截石位,常规气管插管全身麻醉。膀胱镜摄像系统位于患者右侧,腹腔镜摄像系统位于患者脚端。皮肤切口位置及置入腹腔镜Trocar的方法同单纯腹腔镜手术。依次切开腹膜、游离膀胱周围脂肪组织,于膀胱镜下探查膀胱憩室并注水使其充盈,膀胱镜光源实时导航指引憩室及其颈口位置(图1A)。确认无误后,用膀胱镜勾状电极沿膀胱憩室开口处环形切开,逐层加深直至完全穿透,膀胱镜与腹腔镜共同监测下,沿膀胱憩室开口处将其完全切除(图1B、1C)。缝合完毕后(图1D),经膀胱镜注水使膀胱充盈,观察缝合口无外渗,仔细创面止血后留置盆腔引流管、尿管各1根。
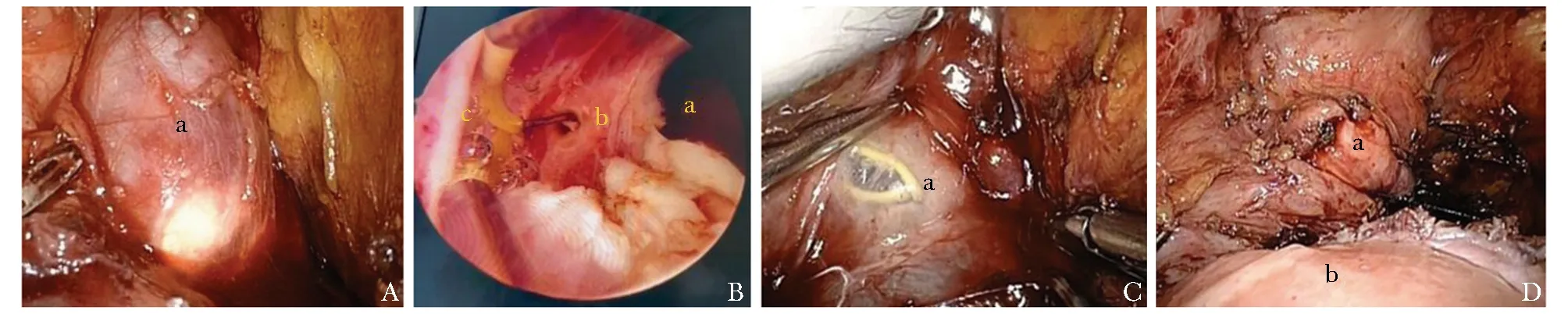
图1 双镜联合组术中操作展示
1.2.3 术后处理
术后常规予以预防性抗感染、补液等治疗措施,观察患者生命体征、腹部体征、引流液及尿量变化,早期下床活动,根据患者排气情况逐渐过渡至正常饮食。
1.3 观察指标
(1)手术时间、术中出血量、引流管拔除与尿管拔除时间、术后住院时间、术后30 d内并发症发生率;(2)术后定期随访,探查患者排尿情况及有无膀胱憩室复发。
1.4 统计学处理
采用SPSS 22.0软件进行统计学分析。手术时间、术中出血量、术后引流管拔除时间等偏态分布计量资料以中位数(四分位数)表示;性别、既往盆腔手术史、术后并发症等计数资料以频数(百分数)表示。
2 结果
2.1 一般临床资料
共入选符合纳入与排除标准的膀胱憩室患者11例。其中男性7例,女性4例;年龄29~82岁(中位年龄:72.5岁);单纯开放手术/腹腔镜组6例,双镜联合组5例;先天性膀胱憩室5例,继发性膀胱憩室6例(继发于前列腺增生5例,继发于膀胱颈挛缩1例);10例合并反复下尿路症状,7例合并反复泌尿系感染,4例合并反复尿潴留。
单纯开放手术/腹腔镜组中,男性3例,女性3例;年龄29~82岁(中位年龄:69.5岁);腹腔镜手术1例,腹腔镜中转开放手术1例,开放手术4例;同期行输尿管膀胱再植术2例;术前尿培养阳性3例(阳性菌包括肺炎克雷伯菌、大肠埃希菌阳性);单发憩室2例,多发憩室4例;憩室最大径为3~12.8 cm,憩室口直径为1~1.7 cm;合并左肾重度积水1例。双镜联合组中,男性4例,女性1例;年龄42~79岁(中位年龄:67.0岁);单发憩室1例,多发憩室4例;术前尿培养阳性3例(阳性菌包括大肠埃希菌、粪肠球菌、居尼不动杆菌、肺炎克雷伯菌等);憩室最大直径为5~8.4 cm,憩室口直径为1~2 cm;憩室内可见大量结石1例。两组患者的基线临床资料见表1。

表1 单纯开放手术/腹腔镜组与双镜联合组患者基线临床资料
2.2 手术相关指标
两组均顺利完成手术,拔除尿管后均正常排尿;随访6~60个月,均无憩室复发[单纯开放手术/腹腔镜组、双镜联合组随访时间分别为25(7,60)个月、30(6,55)个月]。单纯开放手术/腹腔镜组2例出现并发症,其中下肢深静脉血栓形成1例、高热1例,予以针对性治疗后均康复;双镜联合组无并发症发生。两组手术时间、术中出血量、引流管拔除时间等手术相关指标见表2。
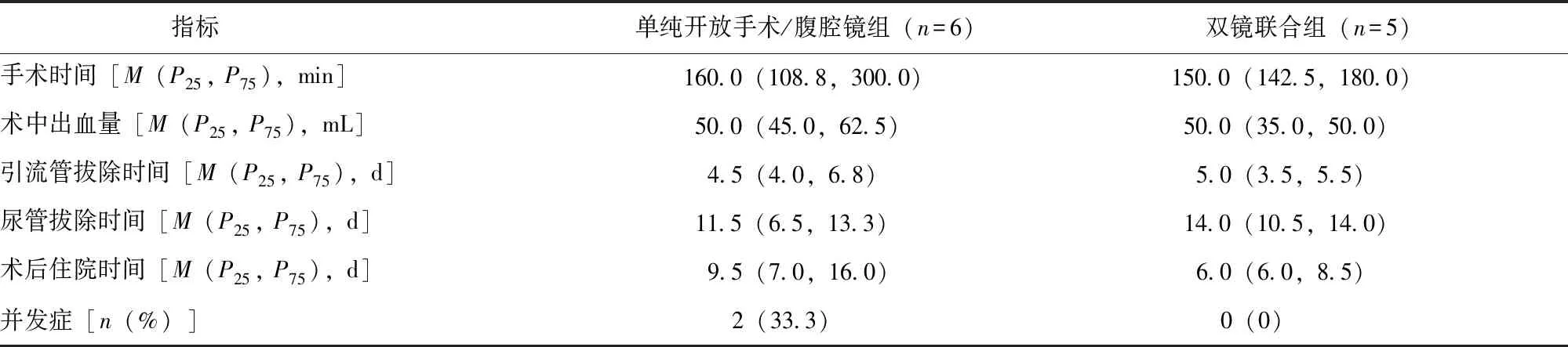
表2 单纯开放手术/腹腔镜组与双镜联合组患者手术相关指标比较
3 讨论
本研究基于11例行手术治疗膀胱憩室患者的临床资料,探索性比较了膀胱镜与腹腔镜双镜联合治疗患者与传统开放手术或腹腔镜治疗患者在手术时间[150.0(142.5,180.0)min比160.0(108.8,300.0)min]、术中出血量[50.0(35.0,50.0)mL比50.0(45.0,62.5)mL]、引流管拔除时间[5.0(3.5,5.5)d比4.5(4.0,6.8)d]、尿管拔除时间[14.0(10.5,14.0)d比11.5(6.5,13.3)d]、术后住院时间[6.0(6.0,8.5)d比9.5(7.0,16.0)d]、并发症发生率(0比33.3%)方面的差异,初步表明双镜联合切除术治疗膀胱憩室安全性更高,疗效确切。
开放手术是膀胱憩室的传统治疗方式,但创伤大、不利于患者术后恢复;而腹腔镜微创手术的开展减少了膀胱憩室切除术中出血量,患者术后恢复更快、住院时间更短[18]。由于术中视野暴露欠佳、对膀胱憩室颈口与输尿管口相对位置判断不明确等原因,单纯开放手术或腹腔镜膀胱憩室切除术面临尿漏、输尿管损伤等问题[9,14]。基于上述局限性,临床提出了双镜联合的治疗策略,术中膀胱镜通过光源实时导航可辅助膀胱憩室及憩室颈口位置的探查;在膀胱镜和腹腔镜的共同监测下,有利于病变的精准切除,减少对正常组织的损伤,提高了手术安全性。国内外已有双镜联合治疗膀胱憩室的案例报道:林友成等[15]报道了采用双镜联合切除术治疗6例成人膀胱憩室患者的临床数据,结果显示手术均顺利完成,手术时间为155~265 min,术中出血量为30~80 mL,无输尿管损伤、输尿管口损伤及周围器官损伤。Macejko等[16]在2例膀胱憩室切除术中采用膀胱镜照明以指引膀胱憩室颈口位置,并在机器人辅助腹腔镜下成功切除了膀胱憩室,术后7 d膀胱造影示憩室完整切除且无造影剂渗漏。
本研究首次对比了双镜联合与单纯开放手术或腹腔镜治疗膀胱憩室的疗效与安全性。结果显示,两组手术时间、术中出血量、引流管拔除时间均相近,而相较于单纯开放手术/腹腔镜组,双镜联合组术后住院时间明显缩短,提示该术式更有利于患者术后恢复。双镜联合组尿管拔除时间稍有延长,可能是由于此类患者术中具有经尿道置入膀胱镜的操作,为避免尿道损伤带来的影响,故适当延长了尿管留置时间。此外,两组术后均无复发,单纯开放手术/腹腔镜组2例出现并发症,而双镜联合组均无并发症发生,再次验证了膀胱镜联合腹腔镜切除术治疗膀胱憩室的安全性。笔者认为膀胱镜可从以下3个方面优化腹腔镜膀胱憩室切除术,以保障治疗效果及手术安全性:(1)膀胱镜光源可于术中实时对膀胱憩室的位置进行指引,尤其既往有盆腔手术史的患者,由于盆腔粘连增加了膀胱憩室识别的难度,在分离粘连过程中有损伤正常器官或组织的风险;此外,受术中体位、气腹、膀胱充盈程度等因素的影响,膀胱憩室的位置可发生变化,而术中实时引导可辅助膀胱憩室位置与范围的识别,有利于完整切除憩室,以缩短手术时间、减少对正常组织的损伤。(2)多数膀胱憩室颈口与输尿管末段或输尿管口的距离较近[19](图2),若膀胱憩室体积较大,在分离、切除过程中可能引起输尿管末段及输尿管口损伤,而术中膀胱镜可实时监测并识别患侧输尿管口的位置,以避免术中损伤。此外,为减少对输尿管的损伤,术前可行患侧双J管置入(本研究2例患者),以起到术中支撑、保护输尿管的作用;而对于体积较大、可能压迫输尿管的膀胱憩室患者,术前可行逆行肾盂造影(本研究1例患者),以协助明确憩室与输尿管全程的关系,提前制定手术方案。(3)憩室切除完毕后,在膀胱缝合过程中通过膀胱镜注水对破口位置具有指示作用,缝合完毕后可经膀胱镜观察内部缝合情况并通过注水测试有无尿漏。
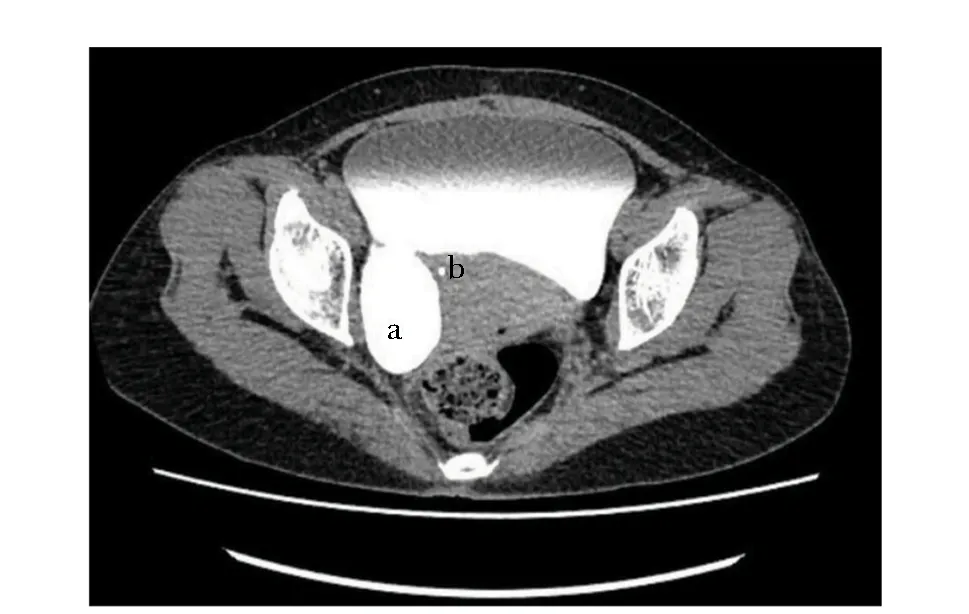
图2 双镜联合组中1例患者术前影像学示膀胱憩室(a)紧邻输尿管末段(b)
本研究局限性:(1)样本量较小,故将单纯开放手术与腹腔镜手术患者进行合并,且未进行统计学检验;(2)研究时间跨度较长,在研究对象选择方面可能存在一定偏倚,这是由于先天性膀胱憩室发病率约1.7%,继发性膀胱憩室发病率约1%~8%,临床上符合手术指征的膀胱憩室患者较少[5],增加了病例收集的难度;(3)双镜联合所需器械较多,术前准备时间较长,一定程度上延长了麻醉时间、增加麻醉风险,需在今后研究中予以考量。
综上所述,本研究初步表明,膀胱镜联合腹腔镜切除术治疗膀胱憩室可取得与单纯开放手术或腹腔镜手术相近的疗效,且其安全性更高、患者术后恢复更快。鉴于本研究样本量较小且未进行统计学分析,膀胱镜联合腹腔镜切除术治疗膀胱憩室疗效及其安全性的确切结论尚需多中心大样本研究进一步验证。
作者贡献:魏梦超负责研究设计、数据收集与分析、论文撰写;王文达、王诗钧、张志军提出修改意见;文进负责论文修订。
利益冲突:所有作者均声明不存在利益冲突

