目标设置理论下的肢体语言对神经内科护患沟通有效率及对患者依从性、自我效能的影响*
樊凤莲 周俐红 路 燕
河南省新乡市中心医院/新乡医学院第四临床学院神经内科 (河南 新乡 453000)
随着神经内科相关疾病的诊断率增加,神经内科中由于疾病原因拒绝沟通的患者也随之增多[1]。神经系统相关疾病会给患者带来不良情绪,出现自我效能感低而拒绝与护士沟通[2-3]。这对病情的恢复有不利影响[4]。神经内科护患沟通困难是目前仍然面临的难题。有效的护患沟通对患者后续的治疗及恢复情况尤为关键。肢体语言对患者而言接受度更高[5],有研究表明[6],恰当的肢体语言能够提高护患之间的信任感。另外,目标设置理论的应用能够促进最终护理目标达成。本研究以目标设置理论下的肢体语言对神经内科患者进行干预,其应用情况如下。
1 资料与方法
1.1 一般资料选取2020年12月至2022年12月我院神经内科收治的患者180例。按照抛硬币法随机分组,均分为对照组90例,进行肢体语言沟通干预,试验组90例,进行目标设置理论下的肢体语言沟通干预。试验组:年龄区间39-92岁,平均(55.68±4.20)岁,53例男性,37例女性,文化水平:大专以下53例,大专及以上37例,病程(3.91±1.25)年。对照组:年龄区间41-96岁,平均(55.12±4.23)岁,54例男性,36例女性,文化水平:大专以下51例,大专及以上39例,病程(4.05±1.28)年。试验组与对照组的一般资料比较差异无统计学意义,P>0.05,具有可比性。
纳入标准:神经内科的患者;排除标准:沟通障碍;伴有恶性肿瘤;预计生存时间少于半年;拒绝参与研究。
1.2 方法对照组进行肢体语言沟通干预,试验组进行目标设置理论下的肢体语言沟通干预。
对照组实施肢体语言沟通干预。(1)微笑服务。在护理过程中、医院各处遇到患者时均保持微笑,消除患者的抵触情绪。(2)人文关怀。对于患者多一些理解和换位思考。多询问患者是否有不舒服,是否有需求。尽可能的满足患者的需求。(3)眼神沟通。在每日的查房、输液、发药等过程中,多以眼神给予患者肯定,缓解患者的焦虑情绪。(4)肢体沟通。根据不同疾病的患者病情,进行相关肢体语言的互动,通过适当的按摩,并告知患者病情恢复情况,提升患者自信心。在患者出现不适后,及时处理后握住患者的手,拍拍患者的肩膀、背部,安慰患者。(5)语言沟通。在干预期间,多与患者沟通,言语鼓励患者,如:“今天不错,进步很大”、“要好好吃药哦,已经好多了”,辅助肢体语言沟通时应用。并且干预期间及时了解患者的病情及恢复情况,出现不良事件及时通知医护人员处理。另外,注意患者是否有负性情绪,及时给予疏导。
试验组实施目标设置理论下的肢体语言沟通干预。(1)设置目标。根据患者病情、自身情况、病程等对每位患者制定详细的目标方案。其中包括3个月的最终目标和分解后的周目标以及日目标。缓解患者病情,降低不良感受,是护士和患者的共同目标。最终目标:护患沟通有效率90%以上。初次护患沟通有效率为42%。第一周至第十二周:每周提升4.5%。每日提升0.64%。每日完成自主服药、配合输液等打卡。制定肢体语言沟通的目标。护理人员肢体语言沟通最终目标:完成对每位患者168次的肢体语言沟通。第一周至第十二周:每周14次的肢体语言沟通。每日2次的肢体语言沟通。(2)实施。分别于每周一早上8:00进行目标完成情况的汇报。对于目标完成情况低于50%的受试者进行复盘,找寻目标完成率低的原因,对于确实是目标达成较为困难的受试者,重新制定目标方案。督促完成日常目标。两组均干预12周。
1.3 观察指标
(1)护患沟通有效率
以我院自制护患沟通量表评价护患沟通情况。信度为0.792,效度为0.906。信效度较好。显效:患者愿意与护士沟通,配合护士工作;有效:患者愿意与护士沟通,配合护士部分工作;无效:患者不愿意与护士沟通,不配合护士工作。护患沟通有效率=[(显效+有效)/总例数]×100%。
(2)神经功能
神经功能缺损程度评分量表[7]评价神经功能损伤,患者所得分值与神经功能损伤成正比。
(3)依从性
采用我院自制依从性量表评价患者依从性。该量表信度为0.781,效度为0.918。主要包括3个选项,(1)完全依从;(2)部分依从;(3)不依从。统计患者完全依从率。
(4)自我效能
自我效能感量表[8]评价神经内科患者的自我效能。患者所得分值与自我效能感成正比。
(5)焦虑
汉密尔顿焦虑量表[9]评价神经内科患者焦虑情况。患者所得分值与焦虑程度成正比。
1.4 统计学处理SPSS 26.0处理数据,计量资料以(±s)描述,t检验,计数资料以[n(%)]描述,χ2检验,P<0.05为差异显著。
2 结 果
2.1 护患沟通有效率试验组护患沟通有效率高于对照组,差异显著,P<0.05,见表1。

表1 护患沟通有效率[例(%)]
2.2 干预前后神经功能干预前,试验组与对照组神经功能差异不显著,P>0.05,与干预相比,干预后神经功能评分均显著降低,试验组神经功能评分低于对照组,差异显著,P<0.05,见表2。
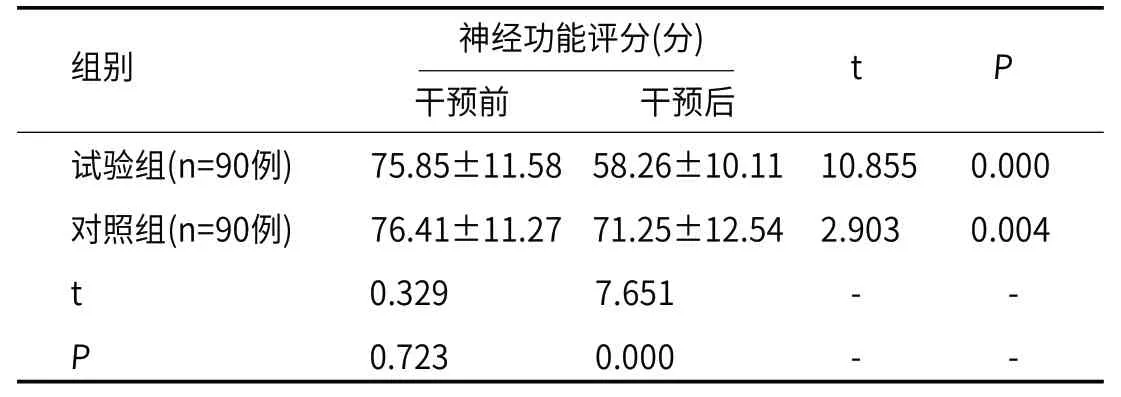
表2 神经功能损伤评分
2.3 依从性试验组完全依从率高于对照组,差异显著,P<0.05,见表3。

表3 依从性[例(%)]
2.4 自我效能试验组自我效能评分高于对照组,差异显著,P<0.05,见表4。
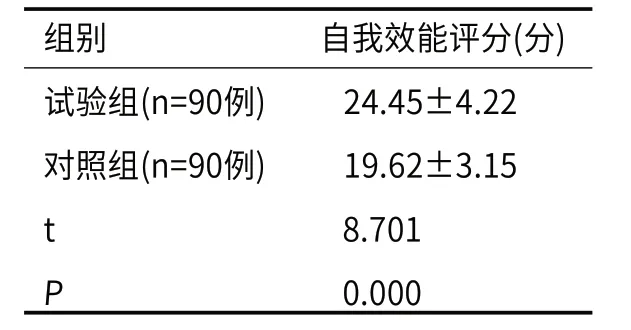
表4 自我效能评分
2.5 焦虑情况干预前,试验组与对照组焦虑评分差异不显著,P>0.05,与干预相比,干预后焦虑评分均显著降低,试验组焦虑评分低于对照组,差异显著,P<0.05,见表5。
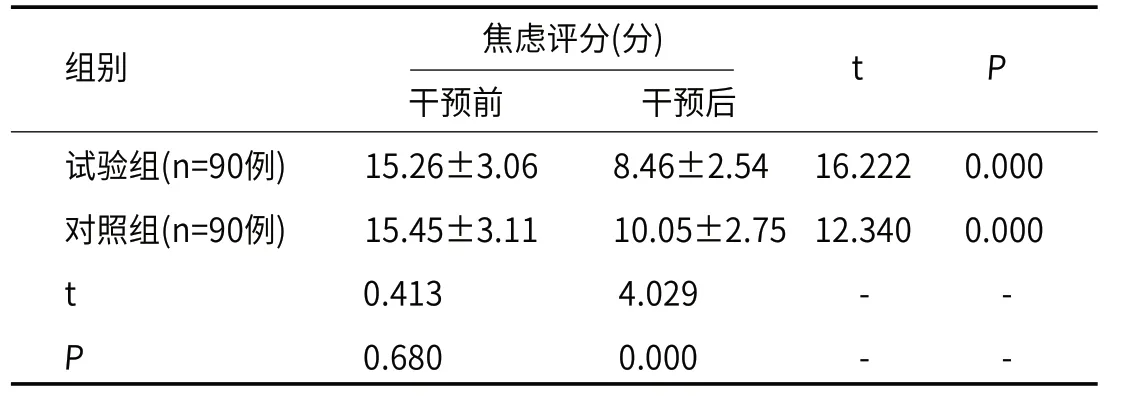
表5 焦虑评分
3 讨 论
神经内科多为脑梗死、脑膜炎、痴呆、癫痫、面瘫等患者。另外,还包含交叉心理疾病神经衰弱、睡眠障碍等患者[10]。上述疾病伴有治疗周期较长、预后不良,还可能导致并发症的发生。这也影响患者的心理,导致护患沟通无效[11]。肢体语言沟通从患者拒绝语言沟通出发,帮助患者打开心扉,拉近与患者的距离是有效沟通的第一步[12]。研究显示,将大目标分解成小目标、及时复盘督促的方式是达成最终目标的有利手段[13]。本研究采用目标设置理论下的肢体语言对神经内科患者进行干预。本研究发现,目标设置理论下的肢体语言明显提升了神经内科护患沟通有效率,这可能是由于肢体语言沟通拉近了与患者的关系,患者对护士工作的接受度增加,运用目标设置理论后,以将大目标分解为小目标的方式也增加了患者完成目标的简易程度。
目标设置理论下的肢体语言促进了患者神经功能的改善。神经系统相关疾病的发生可能与神经递质及其受体异常有关。神经元通过神经递质进行信息的传导[14]。神经递质的异常可能导致不同种类的神经性疾病,伴随不同程度的认知功能减退。神经内科患者多伴随神经功能损伤,干预及时可能改善神经功能损伤,一旦损伤成为不可逆,患者的后续恢复情况不好评估,预后相对较差[15]。本研究干预结果显示,目标设置理论下的肢体语言改善了患者神经功能损伤。分析原因为:目标设置理论下的肢体语言沟通提升了护患的沟通有效率,从而患者病情及恢复状况及时掌握并采取相应措施。及时干预,延缓病情进展,缓解神经损伤。
目标设置理论下的肢体语言提升了患者的依从性。患者依从性不高是护患沟通有效率低的重要原因之一。分析原因可能为:肢体语言增加了患者对护士的信任,在目标设置理论的影响下,患者、护士均以促进疾病康复为目标,从而提升了患者的依从性。目标设置理论下的肢体语言提高了患者自我效能感。目标设置理论的实施与自我效能感具有一定相关性。在大目标分解为小目标之后,患者达成目标可能性越高。因此,患者的自我效能感随着小目标的实现而提高。目标设置理论下的肢体语言改善率患者焦虑抑郁情绪。适当的肢体语言能够刺激机体分泌促进人体放松的激素,缓解患者紧张焦虑的情绪[16]。
综上所述,目标设置理论下的肢体语言能够提高神经内科护患沟通有效率,提升患者依从性及自我效能感,明显改善患者认知功能及不良情绪。

