脑脊液TNF-α和IFN-γ检测在新生儿化脓性脑膜炎诊断中的意义*
赵晓芬,杨米凤,郝婷婷,蒋鸿超,赵朋娜,熊 飞,冯星星△
昆明市儿童医院:1.新生儿科;2.检验科,云南昆明 650228
新生儿化脓性脑膜炎(NPM)是新生儿期常见的中枢神经系统感染性疾病,其临床表现特异性差,早期因症状不典型容易漏诊,该病对生命具有潜在威胁,可迅速进展为脑损害,甚至死亡。幸存者可留有不同程度的神经系统后遗症,如失听、失明、癫痫、脑积水、智力和(或)运动功能障碍等,给家庭及社会带来极大的负担。NPM的总发病率在发达国家已下降至0.3‰,发展中国家下降至0.8‰~6.1‰;NPM病死率在发达国家下降至10%~15%,发展中国家下降至40%~60%[1-2]。目前,脑脊液培养仍然是诊断NPM的“金标准”,但由于病原菌阳性检出率低,临床医生经验性使用透过血脑屏障的抗菌药物治疗及心肺功能不稳定的患儿腰椎穿刺延迟,均可影响脑脊液检查,因此,需要寻找具有较高特异度及灵敏度的脑脊液生化指标帮助及时诊断。肿瘤坏死因子-α(TNF-α)是细菌性脑膜炎研究较多的细胞因子之一,已被确定是提高脑膜炎诊断的有效辅助指标,特别是在脑脊液检测不确定的情况下[3-4]。经验性使用抗菌药物治疗过但脑脊液培养阴性的患儿,干扰素-γ(IFN-γ)可预测化脓性脑膜炎,有利于快速诊断和治疗[5]。本研究采用前瞻性研究方法,通过检测疑似NPM患儿脑脊液中TNF-α和IFN-γ水平,探讨TNF-α和IFN-γ水平对NPM的诊断临床价值。
1 资料与方法
1.1一般资料 选取2021年1月至2022年1月本院新生儿科收治的疑似NPM的100例患儿作为研究对象。所有患儿早期临床表现为发热、拒乳、腹胀、皮肤重度黄染等。将脑脊液常规检测及生化检查符合NPM诊断的50例患儿作为NPM组,其中12例经验性使用过抗菌药物治疗,脑脊液培养阳性9例(大肠埃希菌6例,无乳链球菌2例,奈瑟菌1例),合并肺炎20例,新生儿高胆红素血症15例,坏死性小肠结肠炎6例。将脑脊液常规检测及生化检查均正常的50例患儿作为对照组,均诊断为新生儿脓毒症,血培养阳性3例(大肠埃希菌1例,肺炎克雷伯菌1例,人葡萄球菌1例),合并肺炎17例,新生儿高胆红素血症12例,坏死性小肠结肠炎2例,尿路感染4例。两组患儿出生胎龄、日龄、出生体质量、性别等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。纳入标准:(1)日龄≤28 d;(2)有发热、抽搐等临床表现;(3)血培养阳性;(4)实验室非特异性感染指标≥2项阳性[6]。排除标准:患有可能影响脑脊液TNF-α和IFN-γ水平的疾病,如新生儿缺血缺氧性脑病、颅内出血、遗传代谢性疾病等。NPM诊断标准[7]:(1)脑脊液细菌培养阳性;(2)脑脊液常规检测及生化检查为①白细胞计数(WBC)≥20×106/L;②蛋白为足月儿>1.7 g/L;③葡萄糖<2.2 mmol/L或低于当时血糖的40%。所有研究对象的家长均知情同意并签署知情同意书。本研究经本院医学伦理委员会审核批准(2021-03-042-K01)。

表1 两组患儿一般资料比较或n(%)]
1.2方法 入院后立即进行血常规、C反应蛋白(CRP)、降钙素原(PCT)及血培养等检查。24 h内进行腰椎穿刺,采集脑脊液2.5 mL,其中1.5 mL用于常规及生化检查,0.5 mL用于脑脊液培养及药敏试验,另外0.5 mL采用EP管留取,置于-20 ℃冰箱保存待检。采用流式荧光法(试剂盒由成都睿科美医疗科技有限公司提供)检测脑脊液TNF-α、IFN-γ水平,严格按照试剂盒说明书进行操作。

2 结 果
2.1两组患儿血清WBC、CRP、PCT水平比较 两组患儿WBC、CRP、PCT水平比较,差异均无统计学意义(P>0.05)。见表2。

表2 两组患儿血清WBC、CRP、PCT水平比较 或M(P25,P75)]
2.2两组患儿脑脊液TNF-α、IFN-γ水平比较 NPM组患儿脑脊液TNF-α、IFN-γ水平均明显高于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 两组患儿脑脊液TNF-α、IFN-γ水平比较[M(P25,P75),pg/mL]
2.3脑脊液TNF-α和IFN-γ水平对NPM的早期诊断价值 以NPM作为状态变量,以TNF-α和IFN-γ作为检验变量绘制ROC曲线,结果显示,TNF-α、IFN-γ诊断NPM的灵敏度分别为81.1%、68.4%,特异度分别为85.1%、74.4%,见图1、表4。
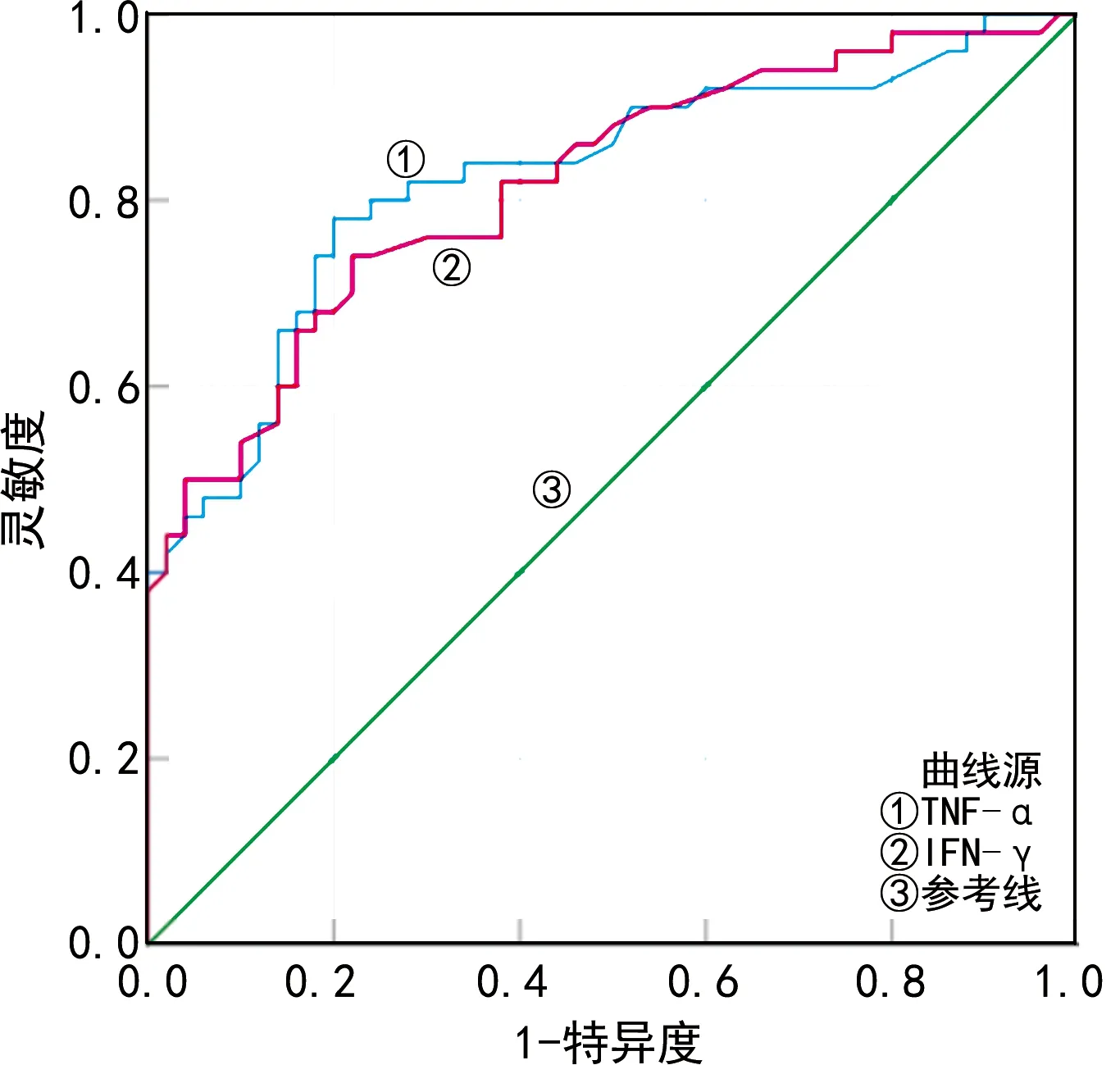
图1 TNF-α和IFN-γ诊断NPM的ROC曲线

表4 TNF-α和IFN-γ对NPM的诊断价值
3 讨 论
新生儿免疫功能发育不成熟,血脑屏障功能不完善,感染容易扩散,因此,较其他年龄段的儿童更易发生化脓性脑膜炎。细菌入侵新生儿后,通过血脑屏障进入颅内并大量繁殖,激活免疫反应,致大量炎症因子释放,破坏神经组织并导致血管损伤,使脑脊液循环发生障碍,引起脑水肿和颅内高压。NPM临床表现无特异性,本研究结果显示,NPM组和对照组早期WBC、CRP及PCT水平比较,差异均无统计学意义(P>0.05)。
中枢神经系统感染时,机体识别入侵的病原体引起炎症反应,星形胶质细胞、小胶质细胞、内皮细胞、室管膜细胞和定居的巨噬细胞通过释放细胞因子,如TNF-α、白细胞介素(IL)-1β、IL-6对入侵的病原体做出反应[8]。TNF-α是一种重要的早期前炎症细胞因子,与细菌性脑膜炎的炎症反应相关并发症有关[9]。PRASAD等[10]研究发现,化脓性脑膜炎患儿脑脊液TNF-α水平明显升高,对诊断化脓性脑膜炎具有很高的特异度及灵敏度,同时,较高TNF-α水平与化脓性脑膜炎的不良预后有关,其次对不确定的患儿具有辅助诊断作用。SHARMA等[11]研究发现,结核性脑膜炎患者血清和脑脊液TNF-α水平与增加脑积水严重程度明显相关,提示TNF-α在结核性脑膜炎的发病机制和严重程度中发挥重要作用。IFN-γ是人类先天性免疫与获得性免疫中的重要分子,是多种免疫细胞产生的多效性细胞因子,主要参与刺激巨噬细胞和白细胞的非特异性防御机制[12-13]。IFN-γ激活巨噬细胞产生TNF-α,TNF-α与IFN-γ协同作用,增加巨噬细胞的吞噬作用和杀灭微生物活性。化脓性脑膜炎患者脑脊液IFN-γ是由IL-12和TNF-α作为共刺激因子诱导产生的[4,12]。有研究表明,IFN-γ参与肺炎链球菌脑膜炎的发病机制,是脑脊液中唯一显示较高水平的蛋白且不受腰椎穿刺时间的影响[4]。检测脑脊液IFN-γ水平,可提高结核性脑膜炎的诊断率,而且在结核性脑膜炎患者中,动态监测脑脊液IFN-γ水平发现,治疗后IFN-γ水平下降[14]。在脑脊液培养阴性且经验性使用过抗菌药物的细菌性脑膜炎患者中,IFN-γ可以快速辅助其诊断[5]。本研究结果显示,NPM组患儿脑脊液TNF-α、IFN-γ水平均明显高于对照组,提示脑脊液TNF-α、IFN-γ水平检测有助于NPM的诊断,与国内外学者的研究结果一致[4-5,15]。
综上所述,TNF-α和IFN-γ对诊断NPM具有一定临床意义。此外,对脑脊液培养阴性且经验性使用过抗菌药物治疗的脑膜炎患儿,脑脊液中糖和蛋白质联合TNF-α及IFN-γ检测,可辅助诊断NPM。本研究的局限性在于未监测治疗后脑脊液细胞因子水平变化情况,未同时检测血清细胞因子水平;其次未对经验性使用过抗菌药物的患儿进行单独研究。计划下一步同时开展NPM患儿脑脊液及血清细胞因子水平检测,以及检测治疗后其水平变化情况;对经验性使用过抗菌药物治疗的疑似化脓性脑膜炎患儿进行单独研究,可能更有助于了解细胞因子在NPM病程中的变化意义,及时、准确诊断并合理使用抗菌药物,从而尽可能减少不必要的抗菌药物暴露和治疗相关并发症。

